Острый холецистит: симптомы и лечение
Острый холецистит – это интенсивно развивающееся воспаление желчного пузыря, которое носит инфекционный характер. Клиника (симптомы) и патогенез заболевания у взрослых зависит от стадии патологического процесса, вида инфекции, наличия или отсутствия камней. Если холецистит не лечить, он может привести к летальному исходу, поэтому на тяжёлых стадиях болезни показано хирургическое вмешательство. Такое часто случается среди лиц старше 60 лет, поэтому очень важна своевременная дифференциальная диагностика заболевания и грамотная терапия.
Содержание
Что это такое?
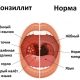
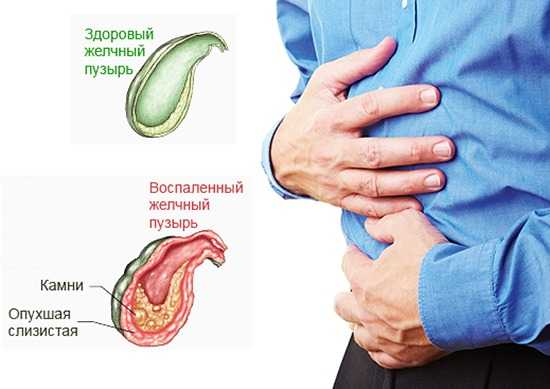
Воспаление желчного пузыря характеризуется покраснением, отёком и уплотнением стенки органа. При отсутствии терапевтического воздействия в полости желчного пузыря скапливается гной, ткани отмирают и образуется гангрена. Воспаление инициируют бактерии: стрептококки, кишечные палочки, клостридии. Благоприятные условия для развития инфекции – застой желчи, поэтому чаще всего признаки острой формы обнаруживают у больных желчнокаменной болезнью.
Вероятность острого холецистита увеличивается при содействии следующих факторов:
- ожирение;
- малоподвижный образ жизни;
- женский пол;
- преклонный возраст (усложняет лечение острого холецистита из-за слабости организма, иммунной системы, его способности переносить лекарства);
- беременность (плод оказывает давление на желчевыводящие протоки, тем самым нарушая отток желчи);
- наличие полиорганной инфекции (поражающей сразу несколько органов брюшной полости);
- функциональные нарушения желчного пузыря и органов желудочно-кишечного тракта (застой желчи, низкий тонус билиарной системы);
- сахарный диабет;
- наличие очагов инфекции, носящих хронический характер;
- хронический холецистит.
Холецистит – заболевание, которое поражает обширную область пищеварительной системы. Его клиника не ограничивается билиарной системой. Инфекция легко переходит от органа к органу, ухудшая общее состояние больного, усугубляя негативную симптоматику, присоединяя к болезни новые патологии. 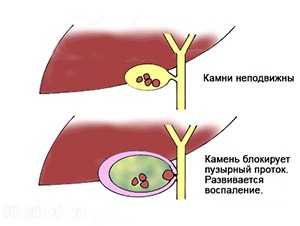 Существуют следующие осложнения острого холецистита: перитонит, холедохолитиаз, холецисто-панкреатит, холангит, обтурационный холецистит.
Существуют следующие осложнения острого холецистита: перитонит, холедохолитиаз, холецисто-панкреатит, холангит, обтурационный холецистит.
Единственное осложнение, не выходящее за пределы холецистиса – это обтурационный холецистит. Происходит он из-за закупорки шейки желчного пузыря желчным камнем. Обтурационный холецистит может привести к эмпиеме – скоплению большого количества гнойного содержимого внутри органа. Обтурационный холецистит, если его не лечить, приводит к разрыву тканей с дальнейшим излиянием гноя в брюшную полость.
Механизм развития
Патогенез болезни отличается от случая к случаю. Холецистит как осложнение желчнокаменной болезни формируется из-за скопления застойной желчи, которая является идеальной средой для размножения патогенной микрофлоры. Травмирование желчного пузыря острыми краями камней и закупорка ими желчевыводящих протоков – ещё две причины развития воспалительного процесса.
Выделяют следующие внешние причины развития болезни:
 Неправильное питание. Приводит к функциональным нарушениям желчного пузыря, застою желчи и изменению её состава, отчего образуются камни.
Неправильное питание. Приводит к функциональным нарушениям желчного пузыря, застою желчи и изменению её состава, отчего образуются камни.- Малоподвижный образ жизни. Снижает тонус билиарной системы, также приводит к образованию застоя желчи, развитию патогенной микрофлоры.
Бескаменное воспаление желчного пузыря возникает на фоне заражения бактериями рода сальмонелл, сепсиса. Большое влияние на патогенез оказывает перенесённое недавно хирургическое вмешательство. Гипоацидный гастрит приводит к активному размножению патогенных микроорганизмов, которые впоследствии могут попасть в полость желчного пузыря.
Как заболевание проявляет себя?
Наиболее явные признаки холецистита у взрослых: тупые боли и желчная колика, носящая схваткообразный характер. Локализация болей примерно одинакова – правое подреберье. Иногда боли могут отдавать в правую руку или спину.
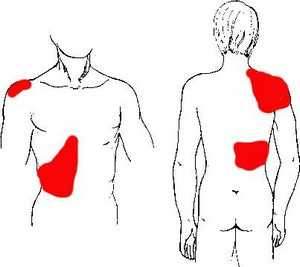 В клинической практике отмечают следующие симптомы острого холецистита:
В клинической практике отмечают следующие симптомы острого холецистита:
- боли, носящие приступообразный характер;
- озноб;
- повышение температуры, сигнализирующее о наличии инфекции;
- желтуха, вызванная застойной желчью;
- рвота не приносит облегчения;
- боли иррадиируют в лопатку, шею, эпигастральную область.
От стадии заболевания зависит клиника, применяемые меры лечения. Классификация острого холецистита включает в себя три стадии по тяжести течения болезни. Холецистит бывает: катаральный, флегмонозный, гангренозный.
- Катаральный. Самая безобидная форма воспаления. Локализация болей в эпигастральной области и правом подреберье. Тошнота, рвота, не приносящие облегчения. Желчные колики, носящие схваткообразный характер. Клиника стёртая, что затрудняет раннюю диф. диагностику, требуются дополнительные исследования. Катаральный холецистит вылечить проще всего.
- Флегмонозный. Клиника становится более выраженной – боли усиливаются, характер ощущений острый. Явные признаки болезни упрощают диф. диагностику. В полости органа скапливается гной вперемешку с желчью, повышается температура. Флегмонозный холецистит легко может стать хроническим, так как изменения в тканях желчного пузыря на этой стадии носят необратимый характер.
- Гангренозный. Наиболее опасная форма холецистита, так как на этой стадии начинается отмирание тканей, гангрена. Есть риск разрыва органа с последующим заражением всей брюшной полости. Клиника каухудшается очень быстро. Гнойное содержимое желчного пузыря, выплеснутое в полость тела, может привести к смерти, это критическое состояние организма, больному требуется неотложная помощь и хирургическое вмешательство.
Диагностические методы
Прежде чем лечить холецистит, врач назначит диф. диагностику заболевания. Дифференциальная диагностика нужна, чтобы не спутать одно заболевание с другим, у которого похожие внешние признаки. Это особенно важно, если есть подозрения на необходимость проведения операции. Хирургия может быть вовсе не нужна, если сходная клиника наблюдается у другого, более лёгкого в терапии заболевания. Тогда назначается консервативное лечение.
 Для определения холецистита применяются следующие методы диф. диагностики:
Для определения холецистита применяются следующие методы диф. диагностики:
- биохимия крови;
- ультразвуковое исследование (билиарная система проверяется на наличие камней, гноя);
- холецистохолангиография – специфическая диагностика острого холецистита.
Обращаться следует к врачу гастроэнтерологу для получения направлений. Он также соберёт анамнез холецистита. Врача интересует полная клиника болезни: симптомы, дата первого приступа боли, особенности вашего рациона и образа жизни. Характер симптомов важен для определения стадии: иногда львиную долю обследований пропускают ввиду угрозы жизни, сразу же назначается хирургическое вмешательство, удаление желчного пузыря.
Как вылечить болезнь?
Перед приездом скорой помощи недопустимо использовать какие-либо дополнительные медикаментозные средства, лечить заболевание самостоятельно. Болезнь очень серьёзна, любые препараты могут вызвать осложнения острого холецистита.  Дождитесь врача, госпитализации. Неотложная помощь при остром холецистите носит пассивный характер – это покой для больного, ограничение его подвижности. При интенсивности болей можно приложить лёд к правому подреберью, где расположен желчный пузырь.
Дождитесь врача, госпитализации. Неотложная помощь при остром холецистите носит пассивный характер – это покой для больного, ограничение его подвижности. При интенсивности болей можно приложить лёд к правому подреберью, где расположен желчный пузырь.
Характер терапии определяется стадией болезни, наличием или отсутствием осложнений. Существует два основных метода лечения холецистита: хирургическое вмешательство и медикаментозная терапия.
Если клиника мягкая, то возможно консервативное лечение – применение спазмолитических, желчегонных и антибиотических препаратов. Обязательно проводятся меры по дезинтоксикации организма. Огромное значение имеет диета: исключаются жирные блюда, солёное, жареное. Любая пища, способная химически или механически раздражать желудок, запрещена. Если боли становятся слабее, это говорит об эффективности проводимой терапии.
Консервативное лечение острого холецистита возможно лишь на начальных стадиях заболевания! Если начал образовываться гной, а инфекция распространилась на другие органы, показано хирургическое вмешательство – холецистэктомия.
Быстро развивающаяся клиника, острые боли, скопление большого количества гноя внутри желчного пузыря – основания для того, чтобы произвести хирургическое удаление органа. Операцию проводят срочно, если симптомы не получается хотя бы немного снять консервативными методами. Если хирургия невозможна (ввиду возраста или иных причин), проводится иной вид операции: холецистотомия – вывод заражённой желчи через специальную трубку, продетую в желчный пузырь, форма дренажа.
 Неправильное питание. Приводит к функциональным нарушениям желчного пузыря, застою желчи и изменению её состава, отчего образуются камни.
Неправильное питание. Приводит к функциональным нарушениям желчного пузыря, застою желчи и изменению её состава, отчего образуются камни.