Алкогольный панкреатит: симптомы, лечение, прогноз выживаемости
Содержание
- 1 Какой вид алкоголя самый опасный?
- 2 Общие сведения
- 3 МКБ-10
- 4 Механизм развития алкогольного панкреатита
- 5 Симптомы алкогольного панкреатита
- 6 Имеются ли факторы риска?
- 7 Механизмы воздействия алкоголя на поджелудочную железу
- 8 Симптомы алкогольного панкреатита
- 9 Клиническая картина
- 10 Дифференциальная диагностика
- 11 Лабораторная диагностика
- 12 Методы лечения
- 13 Применение лекарственных средств
- 14 Лечение острого алкогольного панкреатита.
- 15 Консервативное лечение хронического алкогольного панкреатита
- 16 Хирургическое лечение
- 17 Осложнения
- 18 Профилактика
- 19 Прогноз жизни
Какой вид алкоголя самый опасный?
Связь с алкоголем изучена по дозировке чистого этилового спирта. До 45% пациентов с острым панкреатитом пострадали из-за выпитой значительной дозы. Если человек употреблял по 80 и более грамм спирта ежедневно или раз в 2 дня, то шанс заработать алкогольный панкреатит ограничен тремя-четырьмя годами. При проживании в чистой экологической зоне начальные признаки проявляются спустя 10–15 лет.
На срок поражения поджелудочной железы зависит не тип напитка, а употребляемая доза спирта. Даже при ежедневной выпивке 20 г возможно нарушение функций и необратимые изменения в органе. Алкоголь признан в медицине наиболее распространенным и опасным ядовитым веществом. Не все люди это понимают и расплачиваются ранней потерей здоровья.
Общие сведения
Алкогольный панкреатит – воспаление поджелудочной железы, развившееся в ответ на хроническое употребление алкоголя и его суррогатов либо при однократном приеме спиртных напитков одновременно с жирной пищей, курением. Около 50% больных хроническим алкогольным панкреатитом гибнут в течение 20 лет от начала заболевания, однако причиной смерти зачастую служат болезни, ассоциированные с алкоголизмом, а не сам панкреатит.
МКБ-10
K86.0 K85.2
Механизм развития алкогольного панкреатита
Международная классификация болезней (МКБ) выделяет данную форму заболевания как повсеместно распространенную. Этиопатогенез базируется на токсическом поражении клеток поджелудочной железы.
Панкреатит алкогольного происхождения считается заболеванием, которое чаще всего развивается при хроническом алкоголизме. Этанол и его производные пагубно воздействуют на ткани внутреннего органа, что приводит к нарушению функциональности.
Развитие заболевания происходит по такому сценарию:
- В секрете внутреннего органа под воздействием токсичных веществ начинают активно вырабатываться протеины.
- В желудочной полости увеличивается концентрация хлористоводородной кислоты.
- В печени увеличивается выработка желчи, соответственно, возрастает ее концентрация.
- В двенадцатиперстной кишке из-за большого содержания кислоты в желудке наблюдается излишнее продуцирование гормонов – холецистокина и панкреазима. Их уровень возрастает в десятки раз.
- Вследствие большого содержания белковых составляющих выявляется их объединение в крупные формирования, как результат, протеины задерживаются на внутренней поверхности поджелудочных протоков, что приводит к образованию белковых бляшек.
- Эта цепочка провоцирует нарушение оттока вырабатываемого секрета в поджелудочной железе.
- Из-за протеиновых бляшек растет внутрипротоковое давление, что ведет к проникновению ферментных веществ в поджелудочные ткани.
Ферментные компоненты, которые вырабатываются органом, находятся в латентном состоянии. Но в процессе нормального переваривания пищи, они «просыпаются», помогают расщеплять белковые, жировые и углеводные соединения.
Когда происходит нарушение оттока ферментов, то они активизируются не в протоках, а внутри самого органа, что приводит к их избытку, перевариваются поджелудочные ткани.
Внутри органа наблюдаются некротические процессы, сужаются сосудистые ходы, проявляется воспаление.
Острый
Его симптомы ярко выражены:
- острая пульсирующая боль в верхней части брюшной полости;
- головокружение, мигрень;
- частая рвота без облегчения;
- частая диарея.
На фоне всех симптомов может быть долговременная потеря сознания. Чем быстрее человек обратиться за медицинской помощью, тем меньше риск возникновения осложнений.
Хронический
У хронической формы панкреатита нет таких ярко выраженных признаков, как у острой. Боль в животе может быть умеренной или слабой, но усиливается после каждого приема алкогольных напитков или тяжелой еды.
Пациента может беспокоить диарея, тошнота и рвота, но не регулярно, а эпизодически. Вздутие живота и отрыжка, как правило, проходят после приема лекарств.
Больной быстро теряет в весе, так как ферменты в поджелудочной вырабатываются неправильно и ее клетки начинают отмирать. Таким образом, питательные вещества перестают поступать в жизненно важные органы, и нарушается процесс метаболизма.
Симптомы алкогольного панкреатита
Симптомы панкреатита у мужчин при алкоголизме достаточно размытые и могут сигнализировать о наличии других болезней, поэтому точный диагноз ставится только после полной диагностики. Самостоятельно определить наличие заболевания с высокой точностью невозможно. Но есть основные симптомы алкогольного панкреатита по которым можно подозревать его наличие:
- диарея от 2 до 5 раз в сутки. Кал со слизью и зеленого цвета, имеет зловонно-кислый запах, плохо смывается;
- быстрая потеря веса;
- сильные повторяющиеся болевые ощущения в верхних отделах брюшной полости, которые усиливаются после еды или в положении лежа на спине. Они могут быть регулярными или эпизодическими;
- тошнота и рвота;
- изжога, вздутие живота;
- повышенная температура тела (до 38 градусов).
Острая и хроническая формы также имеют некоторые отличия в симптомах.
Важно! Болевые ощущения от еды при панкреатите развивают у человека страх перед приемом пищи, но отказ от нее еще больше провоцирует развитие заболевания.
Имеются ли факторы риска?
Большой «стаж» алкоголизма способствует возникновению утяжеляющих условий, которые предрасполагают к ранней патологии поджелудочной железы. К ним относятся нарушения питания:
- обильное переедание, увлечение жирными мясными блюдами, копченостями, жареной пищей, острыми приправами;
- длительные низкокалорийные диеты, голодание;
- недостаток белка в пище;
- длительные перерывы в еде.
В группу риска попадают люди с разными хроническими заболеваниями:
- желчного пузыря (холецистит, желчекаменная болезнь, дискинезии желчных протоков);
- циррозом печени;
- болезнями 12-перстной кишки (дуоденит, язва);
- сахарным диабетом;
- аллергическими проявлениями.
Осложняющими факторами в поражении железы могут стать некоторые лекарственные препараты, острые инфекционные заболевания.
Наследственная предрасположенность рассматривается специалистами как в плане возможного алкоголизма, так и преимущественного поражения поджелудочной железы.
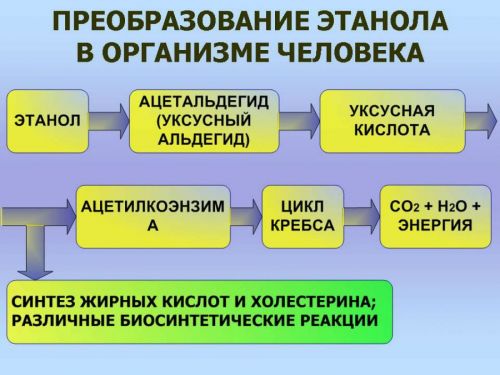
Наиболее опасны уксусный альдегид и уксусная кислота
Механизмы воздействия алкоголя на поджелудочную железу
После приема внутрь алкоголь распадается в печени на отдельные метаболиты. Под их влиянием поражаются ткани поджелудочной железы, нарушается процесс выработки пищеварительного сока. В содержимом появляется слишком много протеинов (белковых соединений).
Одновременно растет концентрация соляной кислоты в желудке, что стимулирует синтез в 12-перстной кишке гормонального вещества холецистокинина (панкреозимина). Его становится в 10 раз больше нормального уровня.
В печени усиливается выработка желчи. Как следствие, в протоках железы наблюдаются застойные явления. Протеины коагулируются (свертываются) и превращаются в белковые пробки, которые закупоривают протоки железы и прекращают выделение секрета в кишечник. Внутри растет давление. Это вызывает переход ферментов сока в окружающую ткань (паренхиму поджелудочной железы) и ее расщепление.
Важным моментом считается активация около 30 ферментов. В нормальных условиях пищеварения они активируются в желчных протоках. Но в условиях поражения алкоголем происходит самоактивация в железе.
Наиболее агрессивными свойствами обладают следующие ферменты:
- фосфолипаза;
- эластазин;
- пепсин;
- химотрипсин.
Поступающий алкоголь повышает тонус мышц сфинктера Одди, перекрывает клапан, регулирующий выход секрета поджелудочной железы в 12-перстную кишку
Они переваривают не пищу, а ткань поджелудочной железы. Внутри органа происходят процессы разложения и некроза. Погибая пораженные участки выделяют серотонин и привлекают тучные клетки, обеспечивающие фагоцитоз. В ответ суживаются сосуды, что способствует еще большему нарушению питания органа, гипоксии, нарастает воспалительный процесс, появляется отек железы.
Для пораженного органа характерны:
- увеличенные размеры;
- отечность паренхимы;
- участки некроза;
- очаги с гнойно-некротическим содержимым.
Эти процессы наиболее типичны для острой формы алкогольного панкреатита. Остановить цепную реакцию очень сложно. Необходимы сильнодействующие лекарственные препараты, направленные сразу на все участки патогенетической цепи.
К патогенезу хронической формы добавляются вызываемые временем и алкоголем нарушения:
- в протоках железы у 95% больных появляются не просто белковые глыбки, а соли кальция формирующие камни (кальцинаты), воспаление называется кальцифицирующим;
- рост камней способствует нарушению оттока пищеварительного сока;
- хроническое воспаление формирует участки разрастания рубцовой ткани на месте паренхиматозных клеток.
В норме в составе панкреатического сока достаточно много кальция и бикарбонатов. Ионы кальция необходимы для активации трипсиногена и панкреатической липазы. Чтобы соли не кристаллизовались в поджелудочной железе имеется подавляющее вещество – ингибитор роста кристаллов (гликопротеин или литостатин). Под влиянием алкоголя блокируется синтез литостатина и повышается концентрация солей.
Накопление кальция в виде кристаллов солей и камней еще более активизирует ферменты
Симптомы алкогольного панкреатита
Клиническая картина заболевания обычно манифестирует с появления сильных опоясывающих болей, хотя некоторое количество случаев протекает и без болевого синдрома. Боли локализуются в верхней половине живота, иррадиируя в подреберья, спину. Могут быть как постоянными ноющими, так и внезапными острыми. Боль усиливается в положении на спине, уменьшается в вынужденном положении сидя и наклонившись вперед. Также боль становится сильнее после еды, в связи с чем у пациентов часто развивается боязнь приема пищи. При хроническом панкреатите боль может быть постоянной умеренной, после выпивки или приема жирной, острой пищи значительно усиливаться.
Также часто беспокоят тошнота, рвота, диарея. Стул при этом обильный, сероватого цвета, зловонный, с жирным блеском и кусочками непереваренной пищи. Также беспокоят повышенный метеоризм, отрыжка, урчание в животе. Из-за нарушения расщепления и всасывания питательных веществ (следствие недостаточной выработки ферментов поджелудочной железы), а также из-за боязни принимать пищу отмечается быстрая потеря веса.
Клиническая картина
Наиболее часто симптомы панкреатита у мужчин при алкоголизме встречается в возрасте 30-40 лет. Кроме того, у таких пациентов определяется превышение уровня суточного потребления белка и жира. Ведущим клиническим признаком алкогольного панкреатита является абдоминальный болевой синдром, зависящий от локации поражения в поджелудочной железе. Интенсивность болевых ощущений обусловлена давлением панкреатической жидкости.
Особенности болевого синдрома при алкогольном ассоциированном панкреатите:
- Абдоминальные боли после алкоголя проявляются спустя 3-24 часа после последнего принятия спиртного.
- Не каждый приём спиртосодержащих напитков может спровоцировать болевой синдром.
- Длительное обострение хронического панкреатита наступает после сильного запоя.
- У некоторых пациентов полностью отсутствуют болевые жалобы, однако, присутствует экзокринная и/или эндокринная недостаточность, например, сахарный диабет.
Также на болевой процесс влияют прочие расстройства моторики желудочно-кишечного тракта: - Голодные и ночные боли могут возникать при язвенном поражении желудка.
- Поражение хвоста поджелудочной железы сопровождается болью по типу левосторонней почечной колики.
- Строение поджелудочной железы
- При вовлечении головки железы человек ощущает болевой дискомфорт в правом подреберье, нередко сопровождающийся желтухой.
- Ощущение тяжести после еды и рвота.
Вслед за абдоминальными болями при алкогольном поражении поджелудочной железы, наступают диспепсические расстройства толстого кишечника – функциональная диарея или запор, метеоризм, вздутие живота, отрыжка, тошнота, потеря аппетита, эпизодическая рвота и так далее.
Симптомы и лечение алкогольного панкреатита нередко сопровождается сахарным диабетом. Толерантность к глюкозе можно определить еще на ранней стадии, когда возникает острый панкреатит. Нередко пациентам проводят лечение по поводу именно сахарного диабета, отводя симптоматические признаки панкреатита на второй план, что является грубейшей ошибкой. Поэтому очень важно диагностировать алкогольный панкреатит как можно раньше.
Дифференциальная диагностика
Даже при отсутствии достоверных клинических симптомов необходимо провести качественное диагностическое обследование.
Рекомендуются следующие диагностические алгоритмы:
- Обзорная рентгенография прямой и боковой поверхности брюшной полости, позволяющей с большой долей вероятности выявить наличие кальцинатов.
- Релаксационная дуоденография определит степень давления на антральную область и двенадцатиперстную кишку, сегментарное снижение подвижности органов пищеварительной системы, выявит неровность их контуров.
- Эзофагогастродуоденоскопия поможет определить косвенные признаки хронической патологии поджелудочной железы.
- Увеличение железы, усиление или уменьшение эхогенности и состояние панкреатических протоков определит ультразвуковое исследование поджелудочной.
Чрезмерное злоупотребление алкоголя губительно для поджелудочной железы
Кроме того, не исключается компьютерная и магнитно-резонансная томография, а также «золотой стандарт» для выявления патологии протоковой системы – эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ). Этот диагностический метод позволяет дифференцировать хронический алкогольный панкреатит с раком поджелудочной железы. Лабораторные исследования крови и мочи, как правило, в диагностическом определении хронического панкреатита существенного значения не имеют.
Лабораторная диагностика
Для подтверждения диагноза больным назначаются следующие клинические анализы:
- Общий анализ крови. Вне обострения алкогольного панкреатита в анализе крови наблюдают умеренный лейкоцитоз. При обострении – выраженный лейкоцитоз со сдвигом формулы влево, увеличение скорости оседания эритроцитов, появление С-реактивного белка.
- Биохимический анализ крови. Здесь, прежде всего, определяют уровень амилазы, липазы, билирубина, АлАТ, АсАТ, щелочной фосфатазы, лактатдегидрогеназы (ЛДГ). При обострении воспалительного процесса все эти показатели превышают предельно допустимые значения.
- Биохимический анализ мочи для определения уровня диастазы. При обострении алкогольного панкреатита значение диастазы, по меньшей мере, в 5 раз превышает нормальный. Это позволяет говорить о дебюте или обострении заболевания.
- Ультразвуковое обследование брюшной полости. На сегодняшний день это золотой стандарт диагностики. Здесь можно увидеть диффузные изменения в поджелудочной железе (петрификаты, кальцификаты, участки повышенной и пониженной эхогенности, кисты и другие осложнения). Кроме того, УЗИ позволяет оценить состояние желчного пузыря и печени. Из-за анатомической и функциональной общности этих органов зачастую в них также присутствуют воспалительные или дегенеративные изменения.
- Компьютерная мультиспиральная томография (или магниторезонансная томография). С помощью этого обследования оценивают тяжесть заболевания, стадию алкогольного панкреатита. Определяют целостность структур поджелудочной железы, что в итоге позволяет решить вопрос об оперативном вмешательстве.
- Лапароскопическое вмешательство с целью определения целостности железы и степени её распада.
- При наличии экссудативного выпота в брюшной или плевральной полости проводится диагностическая пункция. Если в пунктате присутствует амилаза, то можно с уверенностью говорить о наличии у больного панкреатита.
Методы лечения
Целями медикаментозной терапии являются:
- устранение боли;
- компенсация эндокринной дисфункции поджелудочной железы;
- восстановление пищеварения;
- коррекция авитаминоза, анемии, обменных расстройств.
Для облегчения частых приступов болевого синдрома применяют ненаркотические анальгетики. В большинстве случаев такая тактика (при условии соблюдения рекомендаций врача относительно коррекции образа жизни) приносит положительный результат. Применение наркотических обезболивающих не рассматривают из-за риска формирования еще более опасной аддикции.
Также прописывают медикаменты из группы блокаторов Н2-рецепторов (например, препараты, содержащие фамотидин, ранитидин) и ингибиторы протонной помпы (лекарства на основе омепразола, эзомепразола и т.д.). Подобные средства снижают секрецию соляной кислоты. Их обязательно дополняют ферментами (Креон, Панкреатин и т.д.).
При необходимости назначают препараты для коррекции сопутствующих нарушений. Хороший эффект оказывает прием поливитаминных комплексов и обязательно жирорастворимых витаминов (ретинола, токоферола, эргокальциферола и др.).
Диета
Полностью исключают:
- свежие хлебобулочные изделия, выпечку, сладости;
- рассыпчатые каши;
- бобовые;
- жирные сорта рыбы, птицы, мяса, консервы, колбасные изделия, копчености, морепродукты;
- грибы;
- супы на жирных бульонах;
- острые приправы, пряности, жирные соусы;
- жирные молочные и кисломолочные продукты;
- многие овощи и фрукты в свежем виде;
- соки, кофе.
Но обязательным условием результативного лечения алкогольного хронического панкреатита является полный отказ от спиртного — главной причины болезни. Это нужно не только для облегчения основных проявлений патологии, но и для предотвращения многих, опасных для жизни осложнений. Доктора наркологического медцентра «Алкоклиник» подберут способы медикаментозного кодирования, детоксикации с учетом вашего диагноза. К лечению мы в обязательном порядке привлекаем психотерапевтов, а для закрепления результатов подберем реабилитационный центр.
Применение лекарственных средств
В стандарты терапии при алкогольном панкреатите включены препараты:
- основного действия, направленные на блокирование излишней выработки ферментов, разрушающих поджелудочную железу;
- помогающие исправить функциональные и органические нарушения процесса пищеварения, устранить тяжелые симптомы.
Ферментные препараты обеспечивают основное исправление в патогенетическом механизме панкреатита – восстанавливают нормальную продукцию секрета, устраняют застой в протоках. Пациенты отмечают улучшение пищеварения, снижение болей, уменьшение тошноты и метеоризма. Все применяемые ферментные средства делятся на препараты:
- которые, кроме ферментов, содержат желчь (Энзим Форте, Фестал, Ферестал), они не рекомендуются людям с обострениями гастрита, язвы желудка и 12-перстной кишки, желчекаменной болезни;
- не содержащие желчи (Мезим, Панкреатин, Креон, Панкурмен).
Креон 800, Креон 25000 включает высокую концентрацию липаз, протеаз, амилазы, но не содержит желчи
Назначать и подбирать правильную дозировку ферментов на курс продолжительностью 12 месяцев может только специалист. Следует учитывать такое обстоятельство, что слишком высокие дозы и длительное применение способны резко ослабить поджелудочную железу.
Критериями эффективности лечения ферментами служат:
- уменьшение диспепсии;
- стабилизация веса;
- снижение содержания жира в каловых массах.
Во второй группе основное применение уделяется сочетанию холинолитического и спазмолитического действия с антацидами и Н2-блокаторами (для подавления кислотности сока желудка). К препаратам с достаточным анальгезирующим действием относятся:
- Атропин;
- Гастроцепин;
- Но-шпа;
- Платифиллин;
- Папаверин.
Как антациды работают Альмагель, Фосфалюгель, жидкие смеси щелочного состава. Н2-блокаторы (Ранитидин, Фамотидин) показаны при заболевании с выраженным болевым синдромом. Обострения болезни часто вызывают воспаление в окружающих тканях железы (перипанкреат) и желчных протоках (холангит). Поэтому врач решает, кому следует назначить антибактериальные препараты:
- Ампиокс;
- Цефобид (Цефоперазон);
- Цефуроксим (Аксетин, Зинацеф);
- Доксициклин;
- Цефспан (Цефиксим).
Их вводят внутривенно или внутримышечно. Таблетированные формы можно применять при отсутствии рвоты. Если воспаление обостряется хламидиями, то более показаны Пефлоксацин (Абактал) и Сумамед (Азитромицин).
Устранить стеаторею (выведение жиров с калом) помогают витамины с жирорастворимыми свойствами (A, Е, D, К) и группы В.
Методы физиотерапии:
- с целью обезболивания показано использование криотерапии (холода) на эпигастральную область, ультрафиолетовое облучение в эритемной дозе, воздействие электрическим потенциалом на участки спинного мозга;
- противовоспалительным эффектом обладают УВЧ низкой интенсивности, лазеротерапия;
- гальванизация имеет инсулиностимулирующее свойство, назначается больным с хроническим течением заболевания.
Пациентам показано санаторно-курортное лечение в периоды вне обострения. Рекомендуемые курорты с природными источниками:
- Ессентуки;
- Пятигорск;
- Моршин;
- Трускавец;
- Звенигород;
- Солнечногорск.
Здесь эффективно применяются:
- натуральные минеральные воды хлоридно-сульфатно натриево-кальциево-магниевого состава для питья и ванн;
- успокаивающие процедуры;
- меры для устранения гипоксии поджелудочной железы.
Лечение острого алкогольного панкреатита.
У пациентов с острым заболеванием существенное значение имеет агрессивное истощение, контроль боли, тщательный мониторинг состояния гемодинамики, внимание к потребностям в питании.
Врачи часто принимают решение относительно управления питанием у пациентов с острым панкреатитом потому что необходим поджелудочный покой.
Мета-анализ позволил сделать вывод, что общее энтеральное питание равно, если не лучше, чем общее парентеральное питание. Было проведено ряд исследований для выявления наиболее подходящего вида питания (т.е. пероральное, назогастральное или внутрисуставное питание).
Назогастральное кормление предотвращает заболеваемость и смертность, возможно, за счет предотвращения развития инфицированного некроза, препятствуя перемещению бактерий из кишечника.
Данный способ питания часто является предпочтительным вариантом у пациентов с тяжелым панкреатитом, но может быть невозможным, если присутствует илеус.
Одним из поздних осложнений острого заболевания является панкреатический некроз.
Консервативное лечение хронического алкогольного панкреатита
Боль купируют комбинацией спазмолитика (Но-шпа, Папаверин, Платиффилин) с нестероидными противовоспалительными препаратами (Индометацин, Диклофенак и др.). При неэффективности этих препаратов показано введение Промедола или блокада нервных стволов и сплетений.
Также как при остром процессе, назначается голод, затем щадящая диета. Для полного обеспечения функционального покоя поджелудочной железе в лечение добавляют блокаторы протонной помпы (Омепразол или Омез) и гистаминоблокаторы (Ранитидин, Фамотидин).
Недостаток секрета поджелудочной железы компенсируют заместительной ферментной терапией. Для этого больному обязателен к употреблению препарат Креон (или Панкреатин) во время каждого приёма пищи. Он не содержит агрессивных желчных кислот, а концентрации пищеварительных ферментов хватает для переваривания поступающих продуктов питания.
Важно! Если после проведённого лечения больной всё также продолжает употреблять спиртные напитки, то излечение панкреатита не возможно ни при каких условиях. Только при полном отказе от спиртных и спиртосодержащих напитков может идти речь о выздоровлении и восстановлении функций поджелудочной железы.

Хирургическое лечение
Возможности хирургических способов ограничены стадией расплавления тканей. Резекция (удаление части железы) проводится при сохранности паренхимы, по наличию осложняющих факторов в виде:
- формирования кист, содержащих секрет протоков;
- абсцесса с гноем;
- свищей;
- закупорки главного протока;
- наличия злокачественного перерождения.
Осложнения
Самые распространенные из осложнений:
- Сахарный диабет, который выступает одновременно как признаком, так и следствием хронического панкреатита.
- Механическая желтуха – это закупорка путей, которые выводят желчь из крови и внутренних органов. Если этого не происходит, ядовитые вещества поступают в кровоток и вызывают отравление организма.
- Воспаление желчного пузыря (холецистит).
- Кисты, свищи – при их наличии обязательно назначается операция.
- Аденокарцинома (злокачественная опухоль) – самое серьезное осложнение, при ее наличии спасти жизнь пациенту может только экстренное хирургическое вмешательство.
Лечение алкогольного панкреатита может происходить на протяжении нескольких лет. Ключевым фактором является полный отказ от спиртных напитков. Также большое значение имеет своевременное обращение к врачу и выполнение всех его рекомендаций.
Летальный исход при острой форме без оказания лечения возможен в 30-50% случаев. Если продолжать употреблять спиртное при остром панкреатите – возникает алкогольный панкреонекроз (отмирание тканей железы).
Продолжительность жизни при алкогольном панкреатите зависит от его формы и своевременности лечения. Летальность после первичного установления хронической формы составляет до 20 % в течение 10 лет и более 50 % — через 20 лет.
Факт! Патология алкогольного панкреатита у женщин имеет более тяжелые последствия, чем у мужчин. Если не провести лечение вовремя, произойдет некроз тканей пищеварительной системы и поджелудочной железы, что приводит к закупорке вен селезенки, развитию сахарного диабета или кисты.
Профилактика
Чтобы предупредить развитие панкреатита алкогольного типа, нужно формировать в себе культуру умеренного употребления спиртных напитков. Если человек злоупотребляет алкоголем, снизить риск развития болезни можно только путем своевременного проведения детоксикации и восстановления. Важно соблюдать правильный рацион, не допускать переедания, сразу после приема пищи нельзя пить воду.
Прогноз жизни
Если панкреатит, возникший на фоне алкоголя, не лечился на ранних стадиях и перешел в запущенную форму, прогноз крайне неблагоприятный. Продолжительность жизни составляет не более 5 лет, причиной летального исхода становится развитие панкреонекроза. Чаще всего человек, который прошел лечение, вынужден в течение всей жизни принимать лекарственные препараты, регулирующие работу поджелудочной железы.
- https://vrbiz.ru/bolezni/alkogolnyy-pankreatit
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/alcoholic-pancreatitis
- https://diabetik.guru/complications/alkogolnyj-pankreatit.html
- https://skazhynet.ru/alkogolizm/alkogolnye-zabolevaniya/pankreatit.html
- https://gastrogid.ru/alkogolnyj-pankreatit-simptomy-lechenie/
- https://pankreatit.su/alkogolnyi/
- https://www.alcoclinic.ru/poleznaja-informacija/alcogolniy-pankreatit/
- https://pankreatitos.ru/vidy-pankreatita/alkogolnyj-pankreatit.html
- https://pankreatit.guru/vidy/hronicheskij/klassifikatsiya/alkogolnyj