Хронический билиарный панкреатит: симптомы и лечение
Содержание
- 1 Механизм развития
- 2 Код по мкб 10
- 3 Этиология
- 4 Патогенез
- 5 Хронический билиарный панкреатит
- 6 Острый билиарный панкреатит
- 7 Какие заболевания способствуют возникновению билиарного панкреатита?
- 8 Симптомы билиарного панкреатита
- 9 Диагностика и лечение билиарнозависимого панкреатита
- 10 Лечение билиарного панкреатита
- 11 9. Диета: что можно и нельзя
- 12 Возможные осложнения
- 13 Профилактические мероприятия и осложнения
- 14 Прогноз и профилактика
Механизм развития
Вовлечение в воспаление поджелудочной железы при болезнях печени, желчного пузыря и протоков возможно несколькими способами. Инфекция переходит на паренхиму железы по лимфатическим сосудам, панкреатит протекает по типу паренхиматозного, но захватывает протоки. Механическое препятствие в виде камня в общем желчном ходе создает повышенное давление, способствует застою секрета в главном протоке железы и ее отеку.
Нарушается работа фатерова сосочка двенадцатиперстной кишки, через который выходят вместе секрет поджелудочной железы и желчь. Создаются условия для заброса желчи в панкреатический проток с последующим воспалением. В данном случае имеет значение активный гепатит.
Патология печени вызывает переход в желчь значительного количества перекисных соединений и свободных радикалов. Они являются сильными поражающими факторами при попадании в ткань поджелудочной железы.
Образование билиарного сладжа (осадка) — возникает при холециститах и холангитах из-за нарушения физических и химических свойств желчи. Часть компонентов выпадает в осадок в виде солей, микрокамней. Двигаясь они травмируют слизистую, усиливают воспаление и отечность фатерова сосочка, закупоривают выход.
В результате желчь не поступает в двенадцатиперстную кишку, а перебрасывается в проток поджелудочной железы, где и так повышено давление из-за застоя. Следствием является активация ферментов панкреатического сока, разрушение защитного барьера, открытие ворот для инфекционных агентов.
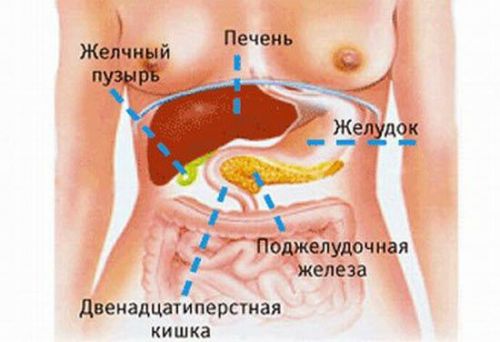
Основные органы, связанные с поджелудочной железой анатомически и функционально
Код по мкб 10
Даная разновидность панкреатического поражения поджелудочной железы определяется кодом к85.1.
Этиология
Заболевание характеризуется повышенным давлением в протоке, что и способствует нарушению функциональности поджелудочной железы. Факторы, которые влияют на развитие болезни, могут быть разные. В ходе исследований определили, что наиболее часто заболевание возникает под влиянием таких факторов:
- желчекаменная болезнь;
- холецистит;
- холангит;
- аномалии развития желчевыводящих путей;
- цирроз печени;
- спазм мышцы дуоденального сосочка;
- папиллит – воспаление устья, через которое выделяется желчь и поджелудочный сок;
- обструкция сосочка двенадцатиперстной кишки.
На основе всех факторов в организме начинаются воспаления, сбой в работе железистого аппарата, дегенеративные процессы, разрастание соединительной ткани. Вышеперечисленные заболевания могут спровоцировать прогрессирование именно билиарного панкреатита, поэтому пациенту нужно пристально следить за проявлениями этих патологических процессов и своевременно их лечить.
Способствовать развитию заболевания могут такие факторы:
- в рационе есть продукты с содержанием большого количества желчегонных компонентов;
- желчегонные препараты;
- резкое похудение.
Патогенез
Механизмы развития воспаления при билиарнозависимом панкреатите многообразны. Есть три пути инфицирования:
- Лимфогенный. При этом инфекционные агенты заносятся в поджелудочную железу из печени, желчного пузыря или желчных протоков по лимфатическим сосудам. После происходит гнойное расплавление ткани органа, заболевание принимает острую форму и, если вовремя не вмешаться, может достаточно быстро привести к летальному исходу.
- Гипертензионный. Желчь – агрессивный агент. В ней содержатся особые соединения, которые способны расщеплять любые органические вещества. Если работа желчевыводящих путей нарушена (либо нарушена функция сфинктера Одди), происходит застой желчи. Постоянное скопление желчи приводит к тому, что она забрасывается обратно в поджелудочные протоки, после чего начинает агрессивно воздействовать на саму железу. Возникает асептическое хроническое воспаление, что и называют билиарнозависимым панкреатитом.
- Дуаденопанкреатический рефлюкс. При заболеваниях двенадцатиперстной кишки происходит нарушение моторики кишечника, внутрикишечное повышение давления. Всё это способствует нарушению оттока желчи из холедоха в полость кишки, и возникает билиарнозависимый панкреатит.
Хронический билиарный панкреатит
Различают острый билиарный панкреатити и хронический билиаринозависимый панкреатит.
Билиарнозависимый хронический панкреатит имеет длительное протекание сроком более 6 месяцев. Является заболеванием поджелудочной железы, развивающимся на фоне патологий и врожденных заболеваний желчевыводящих каналов. Проявляется болезнь прекращением или полной потерей ферментативной и гормоновыделительной функции поджелудочной железы
Хроническая форма билиарного панкреатита встречается довольно часто. Заболевания желчевыводящих путей являются причиной приблизительно половины случаев всех хронических панкреатитов.
Для хронического билиарнозависимого панкреатита типично появление дискомфорта в животе ноющего характера, который длительно беспокоит пациента, наличие диспептических явлений, жидкого стула, желтухи, снижения веса. Хронический вид панкреатита билиарного типа протекает также хроническими запорами или диареей.
Что провоцирует возникновение хронического панкреатита билиарной формы
Панкреатит возникает при нарушенном функционировании желчного пузыря вследствие разнообразных факторов. Главными причинами хронического билиарнозависимого панкреатита являются:
- холецистит, который характеризуется скоплением холестерина на стенках желчного пузыря, происходит это от предпочтения пищи с высоким содержанием холестерина; желчный пузырь воспаляется и становится отечным, поэтому отток кислоты ухудшается, выбрасывая ее в поджелудочную железу;
- камни в желчном пузыре – образовавшиеся камни полностью или частично перекрывают пути оттока желчной кислоты;
- опухолевые новообразования – они могут возникать как доброкачественные полипы либо как образования злокачественного характера;
- дискинезия желчных путей возникает вследствие нарушения работы вегетативной нервной системы;
- предпочтение жирной, жареной пищи и частое употребление алкогольных напитков.
Для начала воспалительных процессов поджелудочной железы достаточно одного из описанных факторов. Если у больного отмечается одновременно появление двух перечисленных патологий, это может усугубить его состояние и ускорить появление хронического билиарного панкреатита.
После того как кислота попадает в поджелудочную железу, отмечается увеличение органа, воспалительные процессы, некроз отдельных участков органа, дегенеративные процессы.
Какие могут возникать осложнения хронического билиарнозависимого панкреатита
При своевременном обращении в больницу пациент сможет вскоре вернуться к привычному образу жизни.
Важно! А вот если не соблюдать диету и медикаментозное лечение, назначенное врачом, камни могут пройти в желчевыводящие пути, что значительно затруднит функционирование пищеварительной системы.
Поэтому болезненность начнет проявляться все чаще и более остро, в таком случае лечение должно проводиться в условиях стационара с применением хирургического вмешательства, но при этом появится необходимость придерживаться строгой диеты на протяжении всей жизни.
Чтобы уберечь себя от возникновения билиарного панкреатита хронической формы, следует придерживаться здорового питания, исключить алкогольные напитки и при возникновении проблем в работе пищеварительного тракта сразу же обратиться за квалифицированной помощью.
Острый билиарный панкреатит
Острый билиарный панкреатит развивается в результате воспаления желчевыводящих путей и без соответствующей врачебной помощи нередко приводит к летальному исходу. Для профилактики и коррекции протекания процесса нередко используют консервативные методы терапии. Если же они не дают результатов, показано оперативное вмешательство. Острый период характеризуется незначительной гипертермией в большинстве случаев в пределах субфебрильных значений.
Острое течение заболевания выявляется следующими симптомами:
- Боли, локализованные в зоне левого подреберья. Болевые ощущения носят опоясывающий характер;
- Регулярное проявление тошноты с интенсивными рвотными позывами;
- Желтушность кожных покровов;
- Повышение газообразования, развитие запоров или поноса.
Опасность данного заболевания состоит в том, что изменения в поджелудочной железе часто бывают необратимыми. Начало болезни характеризуется воспалительным процессом, который вызывает нарушения в работе железы. Со временем тело пж деформируется, что заканчивается разрастанием поврежденных клеток в аппарате железа, состояние переходит в хроническую фазу.
Какие заболевания способствуют возникновению билиарного панкреатита?
Приведенные варианты патогенеза типичны для многих болезней гепатобилиарной системы. Поэтому билиарнозависимый панкреатит возникает как дополнение и осложнение:
- желчекаменной болезни (в 2/3 случаев);
- врожденных аномалий желчных и панкреатических протоков;
- нарушения моторной функции (дискинезии) желчного пузыря и путей;
- хронического холецистита;
- гепатитов и цирроза печени;
- локальной патологии фатерова соска в связи с воспалением, спастическим сокращением, закупоркой камнем, рубцовыми изменениями;
- паразитарных поражений печени и желчного пузыря.
Провоцирующими факторами могут быть:
- нарушение питания, употребление продуктов, стимулирующих желчевыделение;
- лечение медикаментами с желчегонными свойствами;
- резкое снижение веса.
Билиарнозависимый панкреатит протекает в острой или чаще в хронической форме. Острый — возникает на фоне приступа желчекаменной болезни, резко утяжеляет состояние больного, является причиной летальных исходов. Хронический — длится до полугода и более. Обострения сменяются ремиссиями. Исход зависит от результатов лечения желчных путей, соблюдения диеты.
Симптомы билиарного панкреатита
Билиарная форма воспаления поджелудочной железы отличается неспецифической клинической картиной. По своему течению заболевание напоминает гастрит, опухоли, энтероколит и язвенную болезнь. Воспаление паренхимы железы характеризуется обострениями и периодами ремиссии. Возникают следующие симптомы:
- Боль в эпигастральной области или подреберье, иррадиирующая в спину или плечо. Она возникает после еды или в ночное время. Боль появляется при питье газированной воды и обусловлена спазмом сфинктера Одди.
- Привкус горечи во рту. Связан с забросом желчи.
- Тошнота.
- Повышение температуры тела.
- Желтушность кожи.
При билиарном воспалении данного органа пищеварения возникают признаки нарушения переваривания белков, жиров и углеводов. Они включают в себя жидкий или кашицеобразный стул серого цвета с жирным блеском и резким запахом, метеоризм, урчание в животе, изжогу, снижение аппетита, горькую отрыжку и снижение массы тела. Похудание больных связано с потерей жиров. При тяжелом билиарном воспалении поджелудочной появляются симптомы нехватки в организме витаминов.
Характеристика болевого синдрома
Боли возникают у 90% пациентов, только в редких случаях возможен безболевой вариант течения. Локализуются в области эпигастрия, иррадиируют в обе стороны, в правое плечо, поясницу.
Боли возникают через 2,5–3 часа после еды, по ночам. Острая боль может возникнуть сразу после питья газированной воды. Она вызывает спазм сфинктера Одди и провоцируют боль. Наиболее распространенной причиной является нарушение диеты: прием жирной и жареной пищи, алкоголя, острых соусов и приправ, маринадов и солений, копченостей.
Признаки ферментативной недостаточности
Воспалительный процесс в клетках поджелудочной железы нарушает как эндокринную, так и экзокринную функцию. Поражение островков Лангерганса вызывает снижение продуцирования инсулина с гормональными расстройствами углеводного обмена. Во время приступа возможно значительное повышение или понижение уровня глюкозы в крови.
Экзокринные (внешнесекреторные) изменения касаются отсутствия поступления достаточного количества ферментов поджелудочной железы в тонкий кишечник. Секрет железы содержит более 20 видов ферментов, обеспечивающих расщепление жиров, белков и перевод их в усвояемые биологические вещества. Билиарный панкреатит при хроническом течении вызывает постепенное замещение секретирующих клеток на рубцовую ткань.
Недостаточность поджелудочной железы проявляется кишечной диспепсией:
- жидким стулом по нескольку раз в день со зловонным калом, покрытым жирной пленкой (стеаторея);
- метеоризмом;
- чувством «бурчания» в животе;
- пониженным аппетитом;
- тошнотой;
- отрыжкой и изжогой.
Дискинезия кишечника может смениться на парез и атонию, тогда у пациента возникают длительные запоры.
Дополнительные симптомы
Со временем пациенты теряют вес. Появляются признаки авитаминоза (сухость кожи, трещины в углах рта, ломкость волос, ногтей, кровоточивость десен) и потери электролитов. Интоксикация поступающими в кровь шлаками вызывает тошноту, повышение температуры.
Поражение нервной регуляции отражается на работе сфинктеров. У пациентов возникает рефлюксный заброс желчи в желудок, признаки гастрита, чувство горечи после отрыжки.
Сочетание с желчекаменной болезнью способствует переходу в кровь билирубина и пожелтению кожи, склер
Диагностика и лечение билиарнозависимого панкреатита
Поскольку панкреатит имеет множество форм своего проявления, врачам сначала его надо выявить, а затем определить причину возникновения. В ход идут различные методы диагностики:
- УЗИ для выявления камней в протоках и отеков в поджелудочной железе.
- Биохимическое исследование крови на уровень сахара, липазы, амилазы.
- МРТ.
- Холангиопанкреатография с контрастом.
- Общий анализ крови для установления уровня лейкоцитов.
- КТ для установления состояния поджелудочной железы и соседних органов, некроза тканей.
- Рентген для выявления общего состояния органа.
При лечении панкреатита используют общие методы и специальную терапию для каждого вида. Так, общими являются обезболивающие препараты, диета, исключение никотина и алкоголя, заместительная терапия, витаминотерапия. При билиарнозависимом панкреатите учитывается:
- Болевой синдром: при гипермоторных состояниях назначаются спазмолитики (Дебридат, Но-шпа), при гипокинезии – прокинетики (Мотилиум, Церукал, Эглонил).
- Комбинированные препараты, которые необходимы в восстановительный период, обладающие гепатостабилизирующим, спазмолитическим свойствами, способные нормализовать свойства желчи: Гепатофальк, Одестон.
Хронический билиарнозависимый панкреатит будет лечиться как медикаментозно, так и хирургически. Оперативное вмешательство назначается при опухолях фатерова сосочка, желчнокаменной болезни, рубцовых сужениях. Обычно проводятся малотравматичные эндоскопические операции с введением микроинструментов и камеры через 3-4 надреза на брюшной стенке или открытые лапаратомические операции через большой разрез.
Больной должен придерживаться диеты – дробное питание, 5-6 приемов в течение дня небольшими порциями. Из рациона убираются алкоголь, копчености, маринованные блюда, жирная и жареная пища. Количество жиров и углеводов следует снизить, а количество белков увеличить. При острой форме болезни трое суток вообще необходимо воздержаться от еды и употреблять только негазированную минеральную воду.
В качестве медикаментов прописываются:
- Антибиотики при инфицировании.
- Витамины.
- Ферменты для замещения деятельности поджелудочной железы.
- Регуляторы уровня сахара в крови.
- Анальгетики и спазмолитики для устранения болей.
- Препараты для устранения рвоты и тошноты.
Томография
Наиболее информативным методом диагностики билиарного воспаления является КТ (компьютерная томография).
Она позволяет получить послойное изображение тканей органа. В процессе исследования часто вводится красящее вещество. Это помогает выявить дефекты и оценить моторику желчевыводящих путей. Томографии более информативна, нежели УЗИ.
Анализы
Анализы крови больных билиарной формой воспаления поджелудочной железы выявляют следующие изменения:
- ускорение СОЭ;
- повышение концентрации билирубина и холестерина;
- повышение уровня щелочной фосфатазы;
- повышение уровня амилазы в несколько раз;
- высокий уровень лейкоцитов;
- повышение активности аланинаминотрансферазы и аспартатаминотрасферазы.
Анализы крови больных билиарной формой воспаления поджелудочной железы может выявить различные изменения.
При анализе мочи пациентов определяется низкий уровень амилазы. В случае развития желтухи возможно потемнение урины. При выраженной секреторной недостаточности поджелудочной железы изменяется состав . В нем присутствует много нейтральных жиров, крахмала и мышечных волокон.
Лечение билиарного панкреатита
При билиарном воспалении поджелудочной железы лечение проводится после консультации с врачом. Терапия направлена на причину. При необходимости больного госпитализируют. Главными аспектами терапии являются:
- устранение воспаления;
- нормализация состояния желчного пузыря, печени и поджелудочной;
- предупреждение осложнений;
- устранение симптомов.
Медикаментозные препараты
Для снятия болевого синдрома применяются спазмолитики (Атропин, Платифиллин). Чтобы обеспечить временный «покой» поджелудочной железы необходимы препараты, блокирующие Н2-гистаминовые рецепторы (Ранитидин, Квамател), блокатор секреции Октреотид.
Тормозящее действие на лишние ферменты оказывает прием ферментативных препаратов, содержащих липазу, протеазы (Панкреатин, Панзинорм, Креон). Организм, не испытывая недостатка в этих веществах, блокирует собственную выработку в поджелудочной железе. В зависимости от тяжести интоксикации внутривенно вводятся Гемодез, Полиглюкин.
Антибиотики применяют для ликвидации воспаления, обычно используют аминопенициллины, цефалоспорины, Метронидазол, макролиды, аминогликозиды. В симптоматической терапии нуждаются пациенты с хроническим течением болезни и в период восстановления. Назначается комплекс витаминов, поддерживающая дозировка ферментативных средств.
Устранить спазм сфинктера Одди помогают М-холиноблокаторы (Гастроцепин)
Следует осторожно относиться к приему желчегонных препаратов. При склонности к образованию конкрементов нужно считаться с их разнонаправленным действием. Усиление моторики желчных ходов и стимуляция выработки желчи могут спровоцировать обострение. Возможно подойдут только средства, нормализующие химический состав и предупреждающие выпадение минерального осадка.
Консервантивное лечение
Параллельно с диетой назначается медикаментозная терапия:
- Борьба с болью. При наличии боли назначаются спазмолитики (но-шпа, папаверин, платифиллин и др.) Может быть такое, что боль обусловлена атонией желчного пузыря. В этом случае, напротив, применяются вещества, спазмирующие гладкую мускулатуру (домперидон, церукал и др.) Последние улучшают моторику кишечника, благодаря чему налаживается работа пищеварения.
- Антисекреторная терапия. При обострении билиарнозависимого панкреатита важно подавить ферментообразующую функцию поджелудочной железы. Для этого назначают Фамотидин, Ранитидин или препарат последнего поколения – Октреотид. Одновременно с этим блокируют желудочную секрецию Омепразолом, что способствует восстановлению поджелудочной.
- Антикоагулянтная терапия. Проводится низкомолекулярными гепаринами, которые препятствуют образованию тромбов в сосудах железы, улучшают микроциркуляцию, увеличивают приток крови к органу.
Если имеется спазм сфинктера большого сосочка, то назначается миотропный спазмолитик – Мебеверин. Это улучшает циркуляцию желчи, снимает гипертензию и застой в протоках.
При наличии конкрементов небольшого диаметра в терапию билиарнозависимого панкреатита добавляют препараты дезоксихолевой кислоты, способствующие растворению камней и выведению их в полость кишечника (напр. Урсосан).
Недостаток секрета поджелудочной железы компенсируют заместительной терапией. При этом назначаются ферментные препараты (напр. Креон), которые улучшают полостное пищеварение, снимают гипертензию. Тем самым ускоряют отток желчи и нормализую работу пищеварительного тракта.
При наличии холецистита бактериальной этиологии или гнойных очагов воспаления в самой железе больному в срочном порядке назначаются антибиотики широкого спектра действия.
Диета
Важным аспектом терапии является правильное питание. При обострении билиарного воспаления поджелудочной железы требуется голодание в течение 1-3 дней.
Больным разрешается пить негазированную щелочную воду. Если причиной послужила желчнокаменная болезнь, то прием пищи должен быть дробным 5-6 раз в день.
Блюда должны быть теплыми. Из меню исключают:
- алкогольные напитки;
- жирные молочные продукты;
- жареные блюда;
- специи;
- жирные сорта рыбы и мяса;
- грибы;
- консервы;
- жареные блюда;
- сало;
- майонез;
- свежую выпечку;
- соления;
- маринады;
- кофе;
- шоколад;
- соленый сыр.
При билиарном воспалении поджелудочной железы рекомендуется включить в рацион нежирный сыр, подсушенный хлеб, крупы, сладкие соки, некрепкий чай, джем, варенье, нежирное мясо (куриную грудку, кролика, индейку), отварные и запеченные овощи, спелые ягоды, фрукты и нежирную рыбу.
Народные способы борьбы с недугом
Хорошим дополнением к традиционной терапии является фитотерапия. Некоторые лекарственные травы содержат в своем составе компоненты, которые не только улучшают общее состояние пищеварительной системы, но и ускоряют тенденцию к выздоровлению, оказывают благоприятное воздействие на состав желчи и в некоторой степени купируют воспалительный процесс. Отвары из таких растений готовятся по стандартной схеме (чайная ложка травы или смеси трав заливается кипятком, настаивается и употребляется небольшими порциями).
Лекарственные растения для лечения БП:
- чистотел;
- пижма;
- фенхель;
- листья белой березы;
- одуванчик;
- бессмертник;
- кукурузные рыльца;
- календула;
- мята перечная.
Хирургические методы
Классический метод подразумевает вскрытие брюшной стенки для получения доступа к поражённым органам. Если панкреатит был обусловлен желчнокаменной болезнью, возможно удаление всего желчного пузыря вместе с камнями.
Лапароскопический метод заключается в прокалывании брюшной стенки в нескольких местах. Затем в брюшную полость вводятся инструменты, а хирург наблюдает за своими действиями на специальном экране.
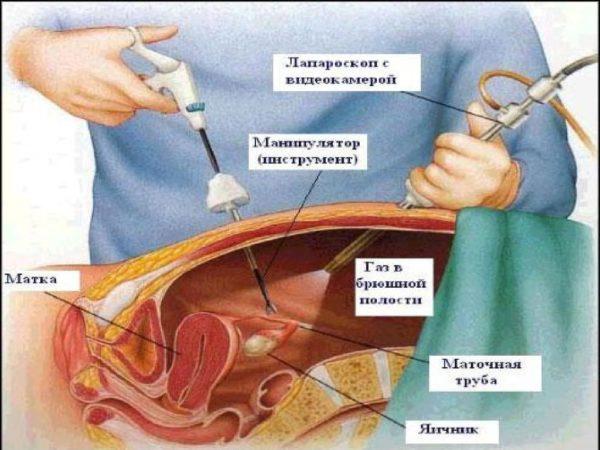
Проведение лапароскопии
9. Диета: что можно и нельзя
Соблюдение диеты при БП позволяет добиться стойкой ремиссии. Продукты из рациона не должны оказывать раздражающего воздействия на органы пищеварения. Основой питания являются принципы Диеты№5. В рационе должна преобладать белковая пища. Нельзя употреблять жирные, соленые, жареные, копченые и острые блюда. Из меню исключаются алкогольные и газированные напитки, ягоды и фрукты с кислым вкусом, белокочанная капуста, бобовые, грибы, сливочное масло, сметана, яичный желток, крепкий кофе или чай.
Запрещено употреблять щавель, редис, шпинат, бананы, финики, клюкву, лук, чеснок, болгарский перец, редьку и виноград.
В рационе должны присутствовать следующие продукты:
- борщ и овощные супы;
- белки куриных яиц;
- нежирные сорта мяса (курица, говядина, рыба);
- слегка черствый хлеб;
- винегрет, овощные салаты;
- тыквенная, овсяная, гречневая каша;
- молочные продукты с пониженным процентом жирности;
- яблоки (некислых сортов);
- компоты из свежих ягод и фруктов;
- растительные масла;
- компоты из сухофруктов;
- овощное пюре.
В период обострения БП рекомендуется лечебное голодание. Употребление любой пищи может спровоцировать усиление симптоматики воспалительного процесса. Диетическое питание подразумевает включение в рацион щелочных минеральных вод (Боржоми, Ессентуки).
Срок диеты зависит от клинической картины состояния здоровья пациента. В некоторых случаях соблюдать правила диетического питания приходится в течение всей жизни.
Диетическое питание, меню
Питание при БП подразумевает соблюдение нескольких важных правил. Прием пищи должен осуществляться 5-6 раз в день (объем одной порции – не больше 250 г). При приготовлении блюд предпочтение следует отдавать методам паровой обработки, варки или тушения. Количество углеводов в меню сокращается до 250 г в день, жиров – до 80 г в сутки.
Особое внимание уделяется уровню белков в рационе (в день организм должен получать не менее 120 г данного вещества). Температура блюд при употреблении не должна превышать 50 градусов.
Примерное меню
|
Завтрак |
Овсяная каша (на молоке, разбавленном водой), зеленый чай |
|
Второй завтрак |
Паровой омлет (из белков), запеченное яблоко, кисель |
|
Обед |
Суп на основе овощей, макароны с рыбными фрикадельками, отвар из шиповника |
|
Полдник |
Галетное печенье, творог |
|
Ужин |
Рис с кусочком отварной говядины, чай |
|
Перед сном |
Отвар из шиповника или компот из сухофруктов |
Другие правила диетического питания:
- в меню должны присутствовать блюда, приготовленные по диетическим рецептам;
- временной интервал между приемами пищи должен составлять не менее трех часов;
- при употреблении пищи, ее надо тщательно пережевывать (блюда должны иметь консистенцию муссов, пудингов, пюре);
- запивать еду не рекомендуется (употреблять жидкость надо через час после еды).
Возможные осложнения
Билиарная форма воспаления поджелудочной железы при несвоевременном лечении приводит к осложнениям. К ним относятся:
- острая печеночная недостаточность;
- шок;
- перитонит;
- энцефалопатия;
- почечная недостаточность;
- образование абсцесса;
- некроз тканей железы;
- механическая желтуха;
- вторичный сахарный диабет;
- диабетическая кома;
- кровотечение;
- непроходимость кишечника;
- псевдокисты;
- полипы;
- свищи;
- скопление жидкости в брюшной полости.
Билиарная форма воспаления поджелудочной железы при несвоевременном лечении приводит к перитониту.
Если панкреатит развился на фоне желчнокаменной болезни, то возможны эмпиемы пузыря, вторичный цирроз, реактивный гепатит, образование рубцов и перфорация органа.
Профилактические мероприятия и осложнения
Если своевременно выявить заболевание и начать лечение, то можно предотвратить тяжелых осложнений.
Правила профилактики:
- Своевременно лечить сопутствующие заболевания.
- Проводить вторичную профилактику, чтобы предотвратить обострение хронической патологии.
- Отказаться от вредных продуктов.
- Придерживаться правильного питания.
- Не принимать длительно препараты, которые оказывают негативное воздействие на поджелудочную железу.
В качестве осложнений, есть риск перемещения желчных камней. В этом случае врачи проводят немедленную хирургическую операцию.
Прогноз и профилактика
Прогноз билиарного панкреатита при своевременном лечении калькулезного холецистита и холангита благоприятный. Отказ от своевременной операции может привести к ухудшению процесса, при последующем обострении может потребоваться расширенное оперативное вмешательство. При несоблюдении диетических рекомендаций, отказе от лечения, употреблении алкоголя исход неблагоприятный.
Профилактикой данной формы хронического панкреатита является своевременная диагностика и лечение заболеваний гепатобилиарной системы, при необходимости – хирургическое удаление конкрементов. При наличии симптомов билиарного панкреатита для профилактики обострений следует соблюдать диету, избегать употребления желчегонных продуктов и медикаментов. Необходимо регулярно проходить обследование у гастроэнтеролога (ежегодно).
- https://vrbiz.ru/bolezni/biliarnyy-pankreatit
- https://ogkt.ru/pankreatit/biliarnyj-pankreatit.html
- https://OkGastro.ru/podzheludochnaya/428-khronicheskij-biliarnozavisimyj-pankreatit
- https://pankreatit.su/biliarnozavisimyy/
- https://netpankreatita.ru/klassifikaciya/pochemu-voznikaet-xronicheskij-biliarnozavisimyj-pankreatit/
- https://pankreatit.guru/vidy/hronicheskij/klassifikatsiya/biliarnyj
- http://zheleza.com/biliarnozavisimyj-pankreatit
- https://DiabetNorma.ru/cto-takoe-biliarnyj-pankreatit/
- https://gastrocure.net/bolezni/pankreatit/biliarnyj-pankreatit.html
- https://stomach-info.ru/bolezni-podzheludochnoy-zhelezy/pankreatit/hronicheskiy-pankreatit-biliarnozavisimyiy.html
- https://pankreatitos.ru/vidy-pankreatita/biliarnyj.html
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/biliary-pancreatitis