Как болит поджелудочная железа у человека
Содержание
- 1 Функции органа
- 2 Где находится поджелудочная железа?
- 3 Причины воспаления ПЖ
- 4 Как болит поджелудочная железа у человека?
- 5 Симптомы при заболевании ПЖ
- 6 Боли от неправильного питания
- 7 Как болит поджелудочная железа при остром панкреатите
- 8 Как болит поджелудочная железа при хроническом панкреатите
- 9 Как болит поджелудочная железа от неправильного питания
- 10 Боли в период беременности
- 11 Поджелудочная железа и желчный пузырь
- 12 Диагностические мероприятия
- 13 Что делать, если болит поджелудочная железа?
- 14 Как лечить заболевания поджелудочной железы?
- 15 Профилактика
Функции органа
В соответствии со структурой железа имеет две функции: экзокринную и эндокринную.
Ежедневно экзокринные клетки органа вырабатывают 0,5-1 л панкреатического сока, который состоит из воды, кислых солей и пищеварительных ферментов, которые расщепляют поступающие нутриенты перед их доставкой в кишечник.
Вещества, вырабатываемые ацинусами, являются неактивными проферментами, что исключает поражение самой секретирующей ткани. При попадании пищи в 12-перстную кишку запускается несколько биохимических реакций, которые приводят к активации панкреатических ферментов. Стимуляция ферментативной функции ПЖЖ происходит при взаимодействии желудка и кишечника. Желудочный сок, который содержит соляную кислоту, попадает в тонкую кишку и стимулирует выработку холецистокинина и секретина, которые активизируют деятельность ацинусов.
Внешнесекреторная часть железы выделяет следующие ферменты:
- Амилазу. Этот фермент разлагает сложные углеводы до легкоусвояемых дисахаридов и олигосахаридов.
- Липазу (холестеринэстеразу, фосфолипазу А и липазу). Липазы расщепляют жиры, которые были предварительно обработаны желчными кислотами. Желчь активирует первые два фермента и ингибирует действие третьего, но панкреатический сок содержит колипазу, которая сохраняет структуру липазы.
- Протеазу (трипсин, химотрипсин, эластазу, карбокси- и аминопептидазу). Протеазы участвуют в переваривании белковых соединений. Они расщепляют пептидные связи протеинов и отделяют от них аминокислоты.
Панкреатический сок имеет щелочной pH, что позволяет ему нейтрализовать действие желудочного сока при переваривании углеводистой пищи.
Экзокринная функция регулируется нервной системой, которая привязывает интенсивность выработки панкреатических ферментов к режиму питания. Состав сока зависит от соотношения белков, жиров и углеводов в составе пищи.
Островки Лангерганса (эндокринная часть ПЖЖ) состоят из 5 видов клеток, каждый из которых вырабатывает собственный гормон:
- Альфа-клетки. Эти клетки вырабатывают гормон глюкагон, который повышает уровень сахара в крови при физической нагрузке, т. е. воздействует противоположно инсулину. Также эта часть островков Лангерганса играет важную роль в профилактике жирового гепатоза. Доля альфа-клеток составляет до 20% массы эндокринной части ПЖЖ.
- Бета-клетки. Они отвечают за выработку инсулина и регулируют углеводный и жировой обмен. При участии этого гормона ткани организма накапливают глюкозу, снижая ее содержание в крови. Бета-клетки являются наиболее весомой частью внутрисекреторной части органа: их доля составляет до 80% массы эндокринных островков.
- Дельта-клетки. Клетки этого типа вырабатывают гормон соматостатин, который тормозит деятельность нескольких эндокринных желез, в т. ч. и поджелудочной. Этот гормон вырабатывается также в главном регулирующем органе эндокринной системы — гипоталамусе. Доля дельта-клеток во внутрисекреторной части ПЖЖ не превышает 10%.
- ПП-клетки. Они отвечают за секрецию панкреатического полипептида (ПП), который тормозит продукцию ферментов самой железы и стимулирует выработку желудочного сока. Доля ПП-клеток составляет до 5% массы эндокринной части органа.
- Эпсилон-клетки. Клетки эпсилон-типа, доля которых составляет менее 1% массы эндокринных островков, вырабатывают т. н. «гормон голода» грелин, который стимулирует аппетит.
Разрушение альфа— и бета-клеток приводит к тяжелым последствиям для организма, т. к. гормоны, регулирующие углеводный обмен, вырабатываются только в поджелудочной железе.
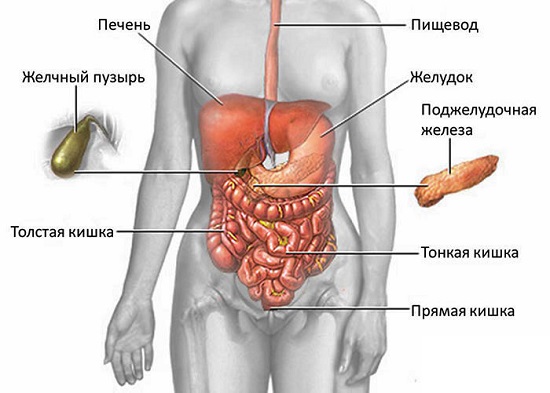
Где находится поджелудочная железа?
Поджелудочная железа (см. фото) расположена в брюшной полости (примерно уровень первого и второго поясничных позвонков). Орган размещается за желудком и плотно примыкает к нему и к двенадцатипёрстной кишке.
Если провести проекцию на сторону брюшной стенки, её местоположение примерно на 5-10 см выше пупка. Головка железы окружена двенадцатипёрстной кишкой, которая её окружает в форме подковы. Посредством поджелудочно-двенадцатипёрстных артерий обеспечивается кровоснабжение поджелудочной железы.
Причины воспаления ПЖ
Поджелудочная железа участвует в переваривании пищи с высоким содержанием жиров, белков, углеводов. Одна из ее функций – регулирование обмена углеводов, при котором образуются и проникают в кровь глюкагон и инсулин. Насчитывается множество факторов, негативно влияющих на состояние органа.
Причинами заболевания ПЖ являются:
- употребление алкогольных напитков;
- генетическая расположенность;
- как вторичное заболевание при образовании конкрементов в органе и его протоках;
- отравления;
- вирусные заболевания;
- грибковые поражения;
- глистная инвазия;
- осложнения после хирургического вмешательства.
При наличии таких факторов развиваются симптомы болезни ПЖ. Однако статистика показывает, что болезнь может иметь латентное течение, когда уже развитый панкреатит долго не дает о себе знать острыми приступами, и человек относит небольшие боли и расстройства за счет погрешностей в питании.
- Симптомами латентного течения являются частые нарушения стула, изменение цвета и структуры каловых масс, общая слабость, потеря веса.
Наиболее распространенными нарушениями поджелудочной считаются:
- панкреатит;
- сахарный диабет;
- рак;
- киста;
- панкреонекроз;
- муковисцидоз.
Последние 3 варианта заболеваний встречаются довольно редко.
Как болит поджелудочная железа у человека?
Боль, возникшая из-за изменений в поджелудочной железе, может быть различного характера – тянущей тупой или режущей острой, вплоть до кинжальной (при перитоните). Это зависит от характера и объема поражения железы, а также от вовлечения в воспалительный процесс листков брюшины (перитонит).
Острый панкреатит с отеком характеризуется резкой внезапной болью, часто опоясывающей, распространяющейся на верхний отдел живота, левый бок и поясничную область. Из-за отека появляется чувство распирания в месте нахождения поджелудочной железы, давление на внутреннюю поверхность ребер. В таких случаях прием спазмолитиков оказывается неэффективным. Боль может немного уменьшиться только в положении сидя с наклоном корпуса вперед и к низу.
На высоте боли (а иногда и до ее возникновения) может начаться рвота, которая повторяется несколько раз и не всегда приносит облегчение. Содержимое рвотных масс может быть съеденной пищей или желчью (в случае пустого желудка), вкус – кислый или горький.
Схожие симптомы (резкая боль, рвота) могут наблюдаться и при обострениях остеохондроза в поясничном отделе позвоночника, при заболеваниях почек и опоясывающем лишае. Определить подозрение на панкреатит поможет дополнительное исследование. При поясничном остеохондрозе наблюдается болезненность позвонков при их пальпации, при проблемах с почками – нарастание боли при поколачивании по пояснице, при опоясывающем лишае на коже имеется характерная сыпь. Для панкреатита характерно отсутствие всех перечисленных симптомов.
Хронический панкреатит характеризуется болями несколько меньшей интенсивности, и возникают они чаще всего из-за нарушений диетического режима. Опасность обострений хронического панкреатита состоит в возникновении опухолей поджелудочной железы, в том числе злокачественных (рак).
Симптомы при заболевании ПЖ
Когда снижается синтез ферментов ПЖ, проявляются типичные симптомы, связанные с нарушением пищеварения. Их интенсивность зависит от выраженности диспепсии.
Наиболее информативные для врача симптомы:
- боль локализуется вверху брюшной полости, отдает под левые ребра, в спину;
- тошнота с частыми рвотными позывами;
- повышается температура;
- человек начинает сильно потеть;
- пропадает аппетит;
- появляется сильная жажда;
- вздувается и урчит живот;
- расстраивается стул, чаще случается диарея;
- видны признаки общей интоксикации;
- появляется горечь во рту;
- увеличивается в размерах печень;
- сильные приступы приводят к шоковому состоянию.
Зачастую меняют оттенок кожные покровы, на них появляется желтушность, особенно на животе, над расположением ПЖ. С такими симптомами человеку следует лечь в постель и вызвать скорую помощь.
Снижение синтеза ферментов вызывает заболевания:
- острого панкреатита;
- отеков ПЖ;
- диабета;
- панкреонекроза;
- кисты;
- муковисцидоза.
При повторяющихся приступах острый панкреатит переходит в хроническую форму. Боли проявляются после еды, если же аппетита нет, и человек ничего не ест, то боли не появляются вовсе. Зачастую больной ощущает признаки токсикоза, отвращение к некоторым продуктам.
Когда воспаление начинается в одной из частей ПЖ, то это выражается особыми симптомами:
- воспаленная головка дает боли под правыми ребрами;
- воспаление в теле шлет сигнал боли в подложечную зону;
- воспаление, затрагивающее хвост органа, отдает болями под левые ребра;
- воспаление, охватывающее весь орган, дает боли опоясывающего типа, простреливает спину, основные боли локализуются под левой лопаткой.
Где находится часть железы, там и проявляются основные боли. Однако при общем воспалении боль стреляет в пах, копчик, начинают болеть бедра, промежность. Такое разнообразие болей существенно затрудняет диагностику.
Боли в животе при нарушении пищеварения возникают от разных патологий. Врачу важно провести дифференциальную диагностику, выяснить причины, чтобы начать направленное лечение болезни.
Диспепсические явления
Панкреатит сопровождается диспепсией – тошнотой, нарушением аппетита, рвотой и неустойчивым стулом. Диспепсия обычно возникает на начальной стадии заболевания из-за нарушения диеты (употребления жирного, конченого, помидоров, алкоголя и меда). Можно привести частый случай, ставший классикой, – употребление водки, а на закуску помидор и холодная котлета. Иногда патологический процесс может быть спровоцирован лекарственными препаратами. Например, приемом антибиотиков, вальпургиевой кислоты, цитостатиков, нитрофуранов, сульфаниламидов и др.
- Тошнота и рвота. Первое предшествует второму, что напрямую связано с раздраженностью блуждающего нерва, который иннервирует железу. Рвота возникает в большинстве случаев и не приносит никакого облегчения. Появление рвотных позывов обусловлено процессом интоксикации. Поначалу в рвотной массе присутствует съеденная пища, а впоследствии в рвотных массах может оказаться внутреннее содержимое двенадцатиперстной кишки. Частота рвоты и объемы рвотных масс приводят к обезвоживанию организма с потерей воды и электролитов. Значительные потери солей приводят к гипосоматической дегидратации.
- Обезвоживание. Обезвоживание различается по степеням. Первая степень – происходит потеря 3% веса пациента. Больной обеспокоен слабой жаждой, слизистые еще влажные. Жажда неярко выражена, ее заменяет одышка и учащенное дыхание. Вторая ступень – потеря 9% массы больного. Слизистые сухие, жажда ярко выражена. Падает упругость кожи. Нарушения в системе кровообращения приводят к учащенному пульсу и сердцебиению. Уменьшается объем мочеиспускания. Моча темнеет. Третья степень – потеря 90% массы тела. Больной заторможен и сонлив. Артериальное давление понижено. Слизистые и кожа сухие. Сердечный ритм расстроен. Путается речь и сознание.
- Неустойчивый стул. Запоры сменяются поносами и наоборот. Начальная стадия заболевания проявляется вздутием живота больного и задержками стула. Это связано с тем, что желчные кислоты и панкреатические ферменты не попадают в достаточном количестве в кишечник. Через несколько дней запора стул может быть жидким.
Боли в поджелудочной железе
Важным свидетельством наличия панкреатита является боль. Она может быть разной в зависимости от объема поражения органа. В худшем случае в процесс воспаления могут быть втянуты листки брюшины. При пальпации поджелудочной железы проявление боли будет интенсивнее при отпускании, нежели при надавливании.
При отеке растягиваются капсулы поджелудочной железы, сдавливаются нервные окончания и переполняются протоки продуктами секреции, что и вызывает характерную боль.
Длительно время выявляется несоответствие между болью с большой интенсивностью и тем, что мышцы передней брюшной стенки не производят защитного напряжения. При пальпации живот мягкий.
Локализация боли в разных местах – в левой, в правой или средней части надчревья объясняется местонахождением очага патологии в одной из частей железы – хвосте, головке или теле.
Распространение боли в области спины обусловлено расположением самой железы и особенностями возбуждения органа.
Обычно боль не соотносится с приемом пищи. Имеет постоянный и продолжительный характер. Боль нарастает по мере увеличения патологических изменений в железе. Очень редким проявлением боли является ее локализация в загрудинном пространстве или области сердца с расширением в область ключицы. В этом случае очень важно отделить боль поджелудочной железы от сердечной боли.
В течение панкреонекроза боль может привести к шоку, который может спровоцировать гибель пациента.
Кожные изменения
На коже панкреатит проявляется бледностью или желтушностью, что происходит из-за сдавленных от отека желчных протоков. Может возникнуть синюшность носогубного треугольника и пальцев. Такие синюшные пятна могут возникнуть и на коже живота – обычно от пупка справа.
Как еще может проявляться патология поджелудочной железы
Главный симптом панкреатита и других болезней поджелудочной железы – это сильная, острая боль в боку или животе, часто имеющая опоясывающий характер. Вместе с этим нередко появляется тошнота и рвота, интенсивность которых увеличивается по мере роста выраженности болевых симптомов. Кроме того, существует ряд проявлений, которые свидетельствуют о наличии воспалительного процесса в поджелудочной железе:
- повышение температуры тела;
- диарея, продолжающаяся несколько дней – при этом часто в стул может быть плохо переваренным, включать в себя частицы малоизмененной пищи;
- снижение массы тела за короткий период времени;
- нарушение настроения, сна, работоспособности;
- постоянное ощущение голода, более сильное в утренние часы;
- метеоризм, вздутие живота, провоцируемые приемом пищи;
- позывы к мочеиспусканию, возникающие во время или сразу после еды.
На начальных этапах развития воспалительного процесса пациенты могут не жаловаться на то, что у них колит в боку. Часто болезнь начинается с признаков нарушения пищеварения (тошноты, диареи), которые больные пытаются вылечить самостоятельно. Особенно характерно появление рвоты в утренние часы, во время еды. Это связано с возникновением спазма желудка, который исчезает только после опорожнения его полости.
В зависимости от тяжести заболевания рвотные массы могут быть кислыми или горькими. Если панкреатит несвязан со значительным воспалением поджелудочной железы, пациент может самостоятельно пережить обострение заболевания. Тогда он не обращается к врачу, но повышается риск перехода патологического процесса в хронический. Этот вариант опасен тем, что велика вероятность того, что болезнь зайдет слишком далеко, и будет непросто добиться стойкой ремиссии.
Важно! Многие люди привыкают к болевым ощущениям, которые время от времени у них появляются. Особенно если симптоматика связана с приемом пищи, пациенты могут просто начать избегать употребления продуктов, провоцирующих обострение. Однако это не значит, что болезнь останавливается в развитии, переход процесса в острую стадию рано или поздно произойдет. Поэтому нужно внимательно относиться к своему самочувствию и вовремя лечить болезнь.
В некоторых случаях болевой синдром отсутствует или слабо выражен. Определить наличие заболевания тогда можно по появлению чувства распирания в левом подреберье. Оно возникает при увеличении больной железы из-за отека и застоя панкреатического сока.
Патологии поджелудочной железы в большинстве случаев можно определить только по клинической картине. Практически нет сомнений в диагнозе, если у пациента заболело под левым ребром, особенно когда боль распространяется на поясницу. Подтвердить нарушение работы пищеварительной системы можно по наличию рвоты и диареи.
Боли от неправильного питания
Часто возникает боль в поджелудочной железе от неправильного питания. Поэтому для каждого пациента диета подбирается индивидуально. Врач с помощью данных клинической картины заболевания, создает правильное и необходимое питание для больного, в которое просчитывается количество белка, жира, углеводов и других разрешенных продуктов.
В случае если поджелудочная железа снова болит, происходит выявление раздражающего слизистую оболочку органа, продукта. Этот продукт попадает в индивидуальную сетку к запрещенным в употребление видам продукта. Любое даже незначительное нарушение диеты и нормы употребления приводит к агрессии со стороны органа железы, поэтому при назначении диеты, строго ее придерживаться.
Как болит поджелудочная железа при остром панкреатите
Течение болезни, острая или хроническая её формы, определяется, в зависимости от процессов, происходящих в железе:
- ишемия, неправильная циркуляция тканей;
- нарушение проходимости протоков, обструкция.
Острая форма обусловлена воспалительными или дистрофическими изменениями в тканях органа. Ее сопровождают традиционная нарастающая боль, иногда опоясывающая, отечность, покраснения.
Воспаления внутри железы происходят стремительно с вовлечением окружающих тканей и органов.
Выброшенные в кровь ферменты могут вызвать интоксикацию со всеми вытекающими последствиями, а именно:
- повышение температуры;
- рвота, диарея или запор;
- тахикардия, понижение АД;
- налет на языке, пятна по животу.
Учитывая, что болезненные ощущения при остром панкреатите дислоцируются, как правило, в левом подреберье, плече и лопатке, его можно легко спутать с проявлениями инфаркта.
Важно помнить! Болезненные приступы острого панкреатита и других патологий поджелудочной железы с сопутствующими симптомами у человека, могут быть спровоцированы как тяжелой пищей, так и желчегонными препаратами.
Как болит поджелудочная железа при хроническом панкреатите
Хронический панкреатит может длительное время протекать без недомоганий, его течение сменяется приступами, которые вызывают всевозможные раздражители. И ремиссиями, с непредсказуемым сроком.
Дискомфорт может проявиться во время голода или наоборот после еды.
| Какая боль при заболевании поджелудочной железы у человека | Симптомы |
| Острая | Вздутие, чувство тяжести; |
| Режущая | Сухость во рту; |
| Тупая, ноющая | Рвота с включением желчи; |
| Опоясывающая | Отмечается пожелтение кожи и склер глаз. |
Провоцирующим фактором может быть что угодно, но чаще всего именно употребление вредной пищи провоцирует высокую выработку поджелудочного сока.
Будьте осторожны! Длительное течение болезни без адекватного лечения приводит к отмиранию тканей поджелудочной железы и влечет за собой панкреонекроз. Этот диагноз имеет более тяжелые последствия, иногда необратимые.
Как болит поджелудочная железа от неправильного питания
Негативные процессы в работе железы происходят, прежде всего, вследствие неправильного питания.
Жирная, острая, жареная пища, очень плохо усваивается. Железа не справившись, дает сбой в оттоке панкреатического сока, изменяется его состав.
Происходят ранняя активация ферментов, которые вместо пищи в желудке «переваривают» ткани самого органа, чем его и разрушают.
Это влечет за собой развитие панкреатита, всевозможные нарушения в обмене веществ, диспепсические расстройства.
Панкреатит провоцирует появление кист, холецистита, злокачественных образований и т. д. Недуг интенсивно и сложно прогрессирует. Без грамотного лечения, может привести к летальному исходу.
Спровоцировать приступы панкреатита могут сахарный диабет и холецистит, которые также происходят вследствие неправильного питания и имеют аналогичные признаки.
Классические симптомы панкреатита:
- Традиционная тупая или режущая боль;
- Вздутие живота, икота, тошнота, рвота;
- Скачки давления;
- Повышение температуры;
- Возможны появления пятен синюшного цвета в области живота, паха, пояснице;
- Пожелтение склер глаз и кожи лица и т.д.
Боли в период беременности
В период беременности поджелудочная железа сдавливается из-за чего может появляться дисфункция
Когда женщина находится в положении, то некоторые заболевания в этот период могут обостряться. Не станет исключением и панкреатит. Конечно, установить диагноз будет довольно сложно поставить, так как плод растет и органы смещаются. Именно поэтому болезненные ощущения могут появляться в местах, которые не свойственные для поджелудочной.
Во время беременности у женщины могут наблюдаться нарушения со стороны пищеварительного тракта, может болеть живот, появиться тошнота, рвота. Для того чтобы определить, почему болит живот во время беременности, нужно будет сделать УЗИ, так как другие методы обследования нельзя делать, так как это может навредить плоду.
Обострение панкреатита в период беременности является обычным делом, так как данный орган сдавливается и происходит нарушение его работы. Еще одной из проблем, которые могут стать причиной появления панкреатита может стать прием витаминов в больших количествах.
Поджелудочная железа и желчный пузырь
В непосредственной близости от поджелудочной железы находятся желчный пузырь и желчные протоки, поэтому при холецистите или камнях в желчном происходит также нарушение функций поджелудочной. Давление и воспаление в желчном пузыре или протоках «передается» и на поджелудочную железу. При этом возникает не резкая, но выраженная боль в левой верхней части живота.
Кроме того, поражение поджелудочной совместно с желчными путями возникает при заражении паразитами, например кошачьей двуусткой. Этот плоский червь попадает в организм при поедании сырой слабосоленой рыбы. Молодые паразиты активно накапливаются и откладывают яйца. При этом помимо болей появляются различные аллергические реакции — от банальной сыпи, покраснения и расчесываний до крапивницы.
Но кошачьи двуустки — не единственные нежелательные гости для поджелудочной. Не менее неприятны, например, эхинококки. Заражаются ими в основном от бродячих животных (тут стоит вспомнить о том, почему не надо гладить на улице незнакомого котика или собачку), но также и при несоблюдении элементарных правил гигиены (мойте руки перед едой!).
Личинка эхинококка во внутренних органах, в том числе и в поджелудочной железе, образует кисты с плотной оболочкой, в которых она может сохраняться длительное время. Киста не увеличивается в размерах и имеет четкие контуры, что позволяет отличить ее от, допустим, обычной кисты, но она все равно сдавливает ткань поджелудочной и вызывает постоянные ноющие боли.
Боль в поджелудочной — это всегда крик органа о помощи. Но поскольку причин тому может быть масса, без тщательного обследования не обойтись. Если вы ощущаете дискомфорт в районе поджелудочной железы, в первую очередь необходимо обратиться к гастроэнтерологу — он составит план диагностики и подберет терапию.
Диагностические мероприятия
Диагностика проблем поджелудочной железы включает в себя ряд мероприятий:
- Визуальный осмотр больного врачом. Специалист опрашивает пациента, наблюдает за цветом слизистых оболочек и кожных покровов.
- Пальпация болезненных участков. Для подобного осмотра пациент сначала занимает позицию лежа на спине, а потом на левом боку. Когда поражена поджелудочная железа, боль в боку обычно носит менее острый характер.
Также врач обычно назначает список необходимых анализов, среди которых:
- Общий анализ крови. Нарушения работы железы обычно вызывают повышение лейкоцитов.
- Выявление уровней трипазы, амилазы и липазы в кровяной сыворотке.
- Дополнительно рекомендуется исследование печеночных ферментов: щелочной фосфатазы, билирубина и АТЛ. Повышенные показатели могут указывать на приступ панкреатита, вызванного движением желчных камней.
- Анализ мочи на выявление уровня амилазы.
- Анализ кала на избыточное содержание жиров, трипсина и химотрипсина.
Дополнительно применяются инструментальные способы диагностики:
- Рентгенография. С ее помощью выясняется, увеличена железа или нет.
- УЗИ. Помогает исследовать особенности контуров органа, определяет наличие желчных камней, состояние выводного протока.
- МРТ. Применяется с целью уточнения диагноза, определяет наличие панкреонекроза или жидкости в брюшине.
Что делать, если болит поджелудочная железа?
Конечно, первое, что необходимо сделать, определив, что болит именно поджелудочная, — обратиться к специалисту.
Важно! Самостоятельная постановка диагноза, равно как и самолечение могут быть опасными для здоровья.
Но устранить боль и облегчить состояние можно самостоятельно в домашних условиях.
Тупая, ноющая боль устраняется постепенно. Зачастую дискомфорт вызван перегрузкой железы.
С целью снижения нагрузки на орган, стоит придерживаться ряда рекомендаций:
- Убрать (или минимизировать) из рациона жирную пищу.
- Придерживаться дробности питания.
- Исключить прием алкоголя.
- Отказаться от курения.
- При наличии избыточного веса — похудеть.
- Во время приема пищи дополнительно принимать панкреатин.
Совет. В качестве медикаментозной терапии против проявлений общей (абдоминальной) боли в животе применяется Дротаверин, Но-шпа, Парацетамол и др.
Прием подобных препаратов нужно предварительно обсудить с лечащим врачом.
Во время приступов острой боли в подреберье нужно незамедлительно вызвать врача. Болевые ощущения бывают настолько интенсивными, что пациент может быть направлен в стационар, где будет проходить лечение при помощи наркотических анальгетиков.
Но до приезда медиков нужно продержаться, ведь боль в какой-то момент может стать просто невыносимой. Не теряя времени, стоит начать борьбу с болевым синдромом.
Наилучший выход — немедикаментозные способы облегчения болей в животе.
- Занять коленно-локтевую позицию. Таким образом уменьшается давление поджелудочной железы на область солнечного сплетения.
- Прикладывать лед к животу. Помогает уменьшить активность органа.
- Стараться ограничить физическую активность, лучше всего оставаться без движения.
Боли в области поджелудочной железы зачастую сигнализируют о различных неполадках в работе органа, а в ряде случаев — о серьезных заболеваниях. Боли в подреберье, носящие, опоясывающий, ноющий или острый характер — повод для незамедлительного обращения к врачу. На основании диагностики специалист определит патологию и выявит оптимальную тактику лечения. Если болезнь железы носит хронический характер, пациент должен четко знать список медикаментов, подходящих для облегчения симптомов патологии. Все лекарства должны быть назначены строго лечащим врачом.
Как лечить заболевания поджелудочной железы?
После тщательного обследования, даже если не требуется срочной операции, необходима госпитализация. Острый приступ панкреатита лечится в условиях стационара созданием покоя с соблюдением постельного режима. Назначается полное голодание на 1 – 2 суток. Вводятся инъекционные растворы обезболивающих и спазмолитических препаратов (Баралгина, Платифиллина), холинолитиков (Атропина). На область эпигастрии несколько раз по 0,5 часа прикладывается пузырь со льдом. Какие лекарства принимать – решает лечащий врач. Внутривенно капельно вводятся препараты, снижающие ферментативную активность поджелудочной железы (Трасилол, Контрикал, Гордокс, Апротинин). Для профилактики обезвоживания капельно вводятся и специальные солевые растворы в назначенной врачом дозировке. Уже после снятия острых симптомов назначается щадящая специальная диета и заместительная ферментная терапия – препараты для приема внутрь, улучшающие пищеварение (Креон, Мезим-форте, Панкреатин, Панзинорм, Фестал, Энзистал).
Профилактика
Гораздо проще предупредить развитие панкреатита, чем потом долго лечить его, страдая от боли. А меры профилактики совсем простые:
- достаточно отказаться от алкоголя, в том числе и от пива;
- нужно соблюдать правила полезного и рационального питания;
- следует отказаться от кондитерских изделий, особенно от слишком жирных и масляных. Они крайне плохо влияют на состояние ткани поджелудочной;
- пищу нужно принимать не в горячем виде, а в теплом виде;
- откажитесь о курения. Это крайне опасная и губительная для многих органов привычка;
- в целом нужно стремиться вести здоровый образ жизни. Поначалу это может показаться вам очень трудным, но вскоре станет обязательной частью жизни. Вы заметите, что здоровье стало крепче, могут отступить даже хронические заболевания.
- https://doctor-365.net/podzheludochnaya-zheleza/
- https://p-87.ru/health/podzheludochnaya-zheleza/
- https://www.Kleo.ru/items/zdorovie/podzheiudochnaya-zheleza-kak-lechit.shtml
- https://attuale.ru/kak-bolit-podzheludochnaya-zheleza-u-cheloveka-simptomy-i-pervye-priznaki/
- https://pechen.guru/podzheludochnaya-zheleza/kak-bolit-podzheludochnaya-zheleza-harakter-boli-i-simptomy-zabolevaniy.html
- https://schsite.ru/diagnostika/prichiny-boli-podzheludochnoy-zhelezy
- https://opodjeludochnoy.ru/simptomi_i_diagnostika/chto-delat-esli-bolit-podzheludochnaya
- https://healthperfect.ru/simptomy-boli-podzheludochnoj-zhelezy-priznaki-pankreatita-lechenie-podzheludochnoj-zhelezy.html
- https://pankreaza.ru/prichiny/pochemu-bolit-podzheludochnaya-zheleza.html
- https://apteka.ru/info/articles/bolezni-i-lechenie/bolit-podzheludochnaya/
- https://mojkishechnik.ru/content/gde-nahoditsya-i-kak-bolit-podzheludochnaya-zheleza
- https://ponosov.net/chto-delat-esli-bolit-podzheludochnaya-zheleza.html