Классификация панкреатита поджелудочной железы и виды
Содержание
Для чего нужно классифицировать воспаление поджелудочной
Панкреатит, или воспаление поджелудочной железы, представляет собой целую группу заболеваний и симптомов. Классификация острого панкреатита, как и хронического, основывается на таких данных:
- этиология (происхождение) болезни
- степень поражения органа,
- Характер течения болезни,
- влияние, оказанное патологией на другие системы организма.
Такая конкретизация помогает специалисту в постановке точного диагноза, что немаловажно для разработки эффективного плана борьбы с патологией.
Общая классификация
Всего насчитывается две формы панкреатита: острое и хроническое течение болезни. Каждая форма имеет свои особенности в клинической картине. Принцип лечения острого панкреатита также отличается от терапии с хроническим течением болезни.

Международная классификация острого панкреатита
Помимо этого, в Марселе в рамках Международной конференции, врачи также выделяют 5 разновидностей патологии.
Например:
- Заболевание протекает в строго острой фазе.
- Рецидивирующий острый.
- Хроническое течение.
- Обструктивный вид заболевания.
- Кальцифицирующий вид.
На фоне того, что патология постоянно изучалась учеными, отдельно также выявили необструктивный вид панкреатита.
В 1988 году в Риме, врачи выделили уже современный вид панкреатита.
Виды панкреатита:
- Кальцифицирующий панкреатит у человека возникает на фоне излишнего применения алкогольных напитков. Клиническая картина носит ярко выраженный характер.
- Второй вид называется обструктивный. На фоне данного заболевания, у больного может возникать как частичное, так и полное поражение, непосредственно главного протока ПЖ.
- Третий вид заболевания называется воспаленный. Диагностируется редко, при несвоевременном лечении могут возникать серьезные проблемы со здоровьем. Например: инфаркт селезенки или образуются флеботромбозы.
- Четвертый вид. Для него уже характерен фиброз поджелудочной железы. При таком течении болезни происходит аномальное сгущение, непосредственно панкреатического секрета.
По морфологическому признаку, острый и хронический панкреатит различают на следующие виды:
- Билиарнозависимый.
- Лекарственный или инфекционный.
- Дисметаболический, в крови больного повышается уровень кетоновых тел.
- Алкогольный, а также идиопатический.
Каждый вид заболевания, имеет разную клиническую картину, поэтому чтобы точно поставить диагноз, необходимо пройти комплексное диагностическое обследование.
Эпидемиология
В настоящее время распространенность острого панкреатита составляет 32-389 человек на 1 млн. населения, смертность от этого заболевания колеблется от 6 до 12 человек на 1 млн. населения. На сегодняшнем этапе, в статистике частоты заболеваний крупных мегаполисов, проходящих по скорой помощи под маркой “острого живота”, произошли значительные изменения: за период с 2000г. до 2009г. острый панкреатит уверенно занимал первое место. В последние годы число больных острым панкреатитом снизилось, однако, несмотря на снижение общего количества больных, доля ОП в структуре заболеваний «острого живота» остаётся на довольно высоком уровне (25%-35%), занимает второе место и уступает только острому аппендициту. За этот период наметилась тенденция к снижению общей летальности при остром панкреатите с 4,0%-4,5% до 2,5%-3,5%, однако послеоперационная летальность сохраняется на довольно высоком уровне (20%-25%).[6,10,10,12,13]
Этиология и патогенез
Выделяют следующие этиологические формы острого панкреатита:
1. Острый алкогольно-алиментарный панкреатит – 55% .
2. Острый билиарный панкреатит (возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холелитиаза, иногда – от других причин: дивертикул, папиллит, описторхоз и т.д.) – 35%.
3. Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ) 2 – 4 %.
4. Другие этиологические формы причины: аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты (гипотиазид, стероидные и нестероидные гормоны, меркаптопурин), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) – 6 – 8%.
Ведущая роль в патогенезе токсемии при остром панкреатите принадлежит ферментам поджелудочной железы: трипсин, липаза, фосфолипаза – А2, лизосомным ферментам, которые вызывают окислительный стресс, липидный дистресс-синдром, тромбоз капилляров, гипоксию, ацидоз, гиперметаболизм,повреждение мембран клеток и эндотелия.
Первичные факторы агрессии:
а) ферменты поджелудочной железы: трипсин, химотрипсин, – вызывают протеолиз белков тканей;
б) фосфолипаза А2 разрушает мембраны клеток;
в) липаза гидролизует внутриклеточные триглицериды до жирных кислот и, соединяясь с кальцием, приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки;
г) эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу.
Вторичные факторы агрессии. Ферменты поджелудочной железы активируют калликреин – кининовую системы с образованием биологически активных веществ: брадикинин, гистамин, серотонин, которые приводят к увеличению сосудистой проницаемости, нарушениям микроциркуляции, отеку, повышенной экссудации и микротромбозу, ишемии, гипоксии и ацидозу тканей.
Третичные факторы. Макрофаги, мононуклеарные клетки, нейтрофилы на фоне нарушений микроциркуляции, СВР, гипоксии продуцируют цитокины ( интерлейкин 1,6 и 8, фактор некроза опухоли, фактор активации тромбоцитов, простагландинов, тромбоксана, лейкотриенов, оксида азота, угнетению иммунного статуса.
Факторы агрессии четвертого порядка. Цитокины, ферменты, метаболиты различной природы, образующиеся в поджелудочной железе, жировой клетчатке, стенке кишечника, брюшной полости увеличивают проницаемость стенки кишки, происходит транслокация кишечной флоры, способствуют поступлению токсинов в портальный и системный кровоток и лимфатическое русло с поражением органов мишеней: печени, легких, почек, сердца, мозга, кишечника, слизистых желудка и кишечника. [2,3,5,6]
Факторы агрессии и органные дисфункции создают синдром «взаимного отягощения».
Фазы острого панкреатита. Отечный (интерстициальный) панкреатит по частоте занимает 80-85% в структуре заболевания. Характеризуется легкой степенью тяжести заболевания и редким развитием локальных осложнений или системных расстройств, фазового течения не имеет.
Некротический панкреатит (панкреонекроз) встречается у 15-20% больных, клинически всегда проявляется средней или тяжёлой степенью заболевания, имеет фазовое течение заболевания с двумя пиками летальности – ранней и поздней. После ранней фазы, которая обычно продолжается в течение первых двух недель, следует вторая или поздняя фаза, которая может затягиваться на период от недель до месяцев. Целесообразно рассматривать эти две фазы раздельно, так как каждой фазе соответствует определённая клиническая форма, и, следовательно, определённый лечебно-диагностический алгоритм.
I фаза – ранняя, в свою очередь подразделяется на два периода:
– IА фаза, как правило, первая неделя заболевания. В этот период происходит формирование очагов некроза в паренхиме поджелудочной железы или окружающей клетчатке различного объёма и развитие эндотоксикоза. Эндотоксикоз проявляется легкими или глубокими системными нарушениями в виде органной (полиорганной) недостаточности. Максимальный срок формирования некроза в поджелудочной железе обычно составляет трое суток, после этого срока он в дальнейшем не прогрессирует. Однако при тяжёлом панкреатите период его формирования гораздо меньше (как правило, 24-36 часов). В брюшной полости происходит накопление ферментативного выпота (ферментативные перитонит и парапанкреатит), который является одним из источников эндотоксикоза. Средняя степень тяжести течения заболевания проявляется преходящей дисфункцией отдельных органов или систем. При тяжёлых формах заболевания в клинической картине могут преобладать явления органной (полиорганной) недостаточности: сердечно-сосудистой, дыхательной, почечной, печеночной и др.
– IВ фаза, как правило, вторая неделя заболевания. Характеризуется реакцией организма на сформировавшиеся очаги некроза (как в поджелудочной железе, так и в парапанкреальной клетчатке). Клинически превалируют явления резорбтивной лихорадки, формируется перипанкреатический инфильтрат.
II фаза – поздняя, фаза секвестрации (начинается, как правило, с 3-ей недели заболевания, может длиться несколько месяцев). Секвестры в поджелудочной железе и в забрюшинной клетчатке обычно начинают формироваться с 14-х суток от начала заболевания. При отторжении крупных крупных фрагментов некротизированной ткани поджелудочной железы может происходить разгерметизация её протоковой системы и образование внутреннего панкреатического свища. От конфигурации панкреонекроза (локализации, глубины, отношения к главному панкреатическому протоку и др.) и объёма оставшейся жизнеспособной паренхимы поджелудочной железы зависят: количество, масштабы и скорость распространённости жидкостного образования в забрюшинном пространстве, риск инфицирования и развития других осложнений. Возможно два варианта течения этой фазы:
• асептическая секвестрация – стерильный панкреонекроз характеризуется образованием изолированного скопления жидкости в области поджелудочной железы и постнекротических псевдокист поджелудочной железы;
• септическая секвестрация возникает при инфицировании некроза паренхимы поджелудочной железы и парапанкреальной клетчатки с дальнейшим развитием гнойных осложнений. Клинической формой данной фазы заболевания является инфицированный панкреонекроз, который может быть отграниченным (абсцесс) или неотграниченным (гнойно-некротический парапанкреатит). При прогрессировании гнойных осложнений инфицированный панкреонекроз может иметь собственные осложнения (гнойно-некротические затёки, абсцессы забрюшинного пространства и брюшной полости, гнойный перитонит, аррозионные и желудочно-кишечные кровотечения, дигестивные свищи, сепсис и т.д.) с развитием эндотоксикоза инфекционного генеза, органной (полиорганной) недостаточности. [2,4,8,9]
Причины панкреатита
Понимание причин конкретного случая панкреатита важно; оценка и лечение до некоторой степени зависят от причинного патологического процесса. Желчнокаменная болезнь является ведущей причиной острого панкреатита в развитых странах и составляет 35-40% всех случаев. Эта форма панкреатита также наиболее типична для пожилых пациентов, что вероятно связано с повышенной частотой холелитиаза в этой возрастной группе.
Злоупотребление алкоголем обычно становится причиной острого панкреатита приблизительно в 30% случаев. К нечастым причинам панкреатита относятся лекарственные реакции (обычно идиосинкразия), ампулярные и панкреатические опухоли, гипертриглицеридемия, гиперкальциемия, кисты холедоха, травма (включая острый панкреатит после эндоскопической ретроградной холангиопанкреатографии), а также инфекция и паразитарные заболевания. Редкие причины панкреатита включают укусы некоторых видов пауков, скорпионов и ящерицы аризонского ядозуба (Gila monster). Неустановленные причины панкреатита называют идиопатическими.
Патогенез панкреатита
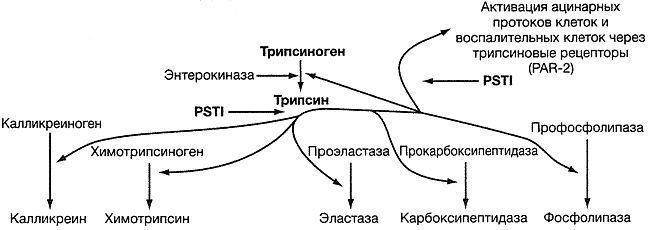
Пути активации проферментов и протеаз-активируемого рецептора PAR-2 трипсином.
Трипсин активирует множество пищеварительных проферментов и воспалительные клетки (через PAR-2). Активность трипсина в поджелудочной железе контролирует главным образом ингибитор панкреатической секреции трипсина (PSTI). Когда в поджелудочной железе трипсиноген активирован в трипсин, PSTI немедленно связывается с трипсином для предупреждения дальнейшей активации панкреатических ферментов.
Независимо от причин, панкреатит является воспалительным процессом, способным вызывать ССВР. Внутриклеточные механизмы, вызывающие и ускоряющие развитие панкреатита, детально не установлены. Три фенотипических реакции происходят в ацинарных клетках на ранних стадиях острого панкреатита:
- изменения секреции;
- внутриклеточная активация протеаз;
- выработка медиаторов воспаления.
Вскоре после соответствующей стимуляции, продукция секреции из апикальных клеток попадает в панкреатический проток. Этот процесс вызывает внеклеточное слияние гранул зимогена с апикальной плазменной мембраной; гранулы не сливаются с базолатеральной мембраной. Однако во время острого панкреатита происходит:
- заметное снижение апикальной секреции из ацинарных клеток;
- нарушение межклеточного барьера в панкреатическом протоке, с проникновением его содержимого в межклеточное пространство;
- перенаправление продукта секреции гранул зимогена в базолатеральные зоны ацинарных клеток.
Таким образом, первым этапом развития острого панкреатита считается несвоевременная активация протеолитического фермента, трипсина. Активации трипсиногена способствуют его катионные мутации (PRSS1+), активный трипсин, высокая концентрация ионов кальция и низкая pH. Уровни кальция регулируют в частности чувствительные к кальцию рецепторы (CARS), эту регуляцию нарушает этанол. Если трипсин активируется внутри поджелудочной железы, развивается воспаление, и это выключает регуляцию гена Kazal тип 1 (SPINK1), ингибитора протеазы серина, который дополнительно блокирует активацию трипсиногена. Трипсин также активирует клетки через трипсиновые рецепторы, которые есть в ацинарных и протоковых клетках, известные как протеаз-активируемые рецепторы 2 (PAR-2). Активность трипсина в поджелудочной железе в основном контролирует ингибитор панкреатической секреции трипсина (PSTI), который также называют SPINK1. PSTI, мощный естественный ингибитор трипсина, синтезируют ацинарные клетки поджелудочной железы. Когда трипсиноген расщепляется для высвобождения трипсина в поджелудочной железе, PSTI немедленно связывается с ферментом для предупреждения дальнейшей активации дополнительных панкреатических ферментов. PSTI также блокирует дальнейшую активацию панкреатических клеток через трипсиновый рецептор, PAR-2.
Несколько дополнительных защитных систем предупреждают самопереваривание поджелудочной железы трипсином, и генетическая выраженность этих систем может влиять на риск развития острого панкреатита или изменения тяжести течения заболевания, если оно уже есть. Есть сообщения о мутациях в SPINK1, N34S у людей с семейным панкреатитом, у детей с хроническим идиопатическим панкреатитом и у 2% в контрольной популяции. Поскольку мутации SPINK1 встречаются значительно чаще, чем панкреатит, они, по-видимому, скорее модифицируют заболевание, чем являются его причинным фактором.
Степени тяжести панкреатита

Критерии Рэнсона для пациентов с панкреатитом, не желчнокаменной этиологии
Прогноз тяжести течения заболевания во время поступления затруднен. Было предложено несколько прогностических систем баллов, с клиническими, лабораторными и рентгенологическими критериями, но ни одна из них не обладает высокой чувствительностью, специфичностью, позитивной прогностической ценностью или негативным вероятностным отношением, и зачастую клиническая оценка остается жизненно важной для выявления пациента с тяжелым заболеванием. Критерии Рэнсона, шкала Imrie (Глазго), баллы шкал Acute Physiologic and Chronic Health Evaluation (APACHE) II и III, упрощенный показатель физиологической остроты и индекс компьютерной томографии (КТ) Бальтазара — наиболее популярные системы оценки, часто применяемые для определения необходимости госпитализации в ОРИТ. Критерии Рэнсона основаны на 11 прогностических показателях имеющихся при поступлении и через 48 часов после. Мета-анализ исследований, в которых применялись критерии Рэнсона для прогнозирования тяжести острого панкреатита (SAP), показал, что они обладают: чувствительностью — 74%; специфичностью — 77%; позитивной — прогностической ценностью — 49% и негативной прогностической ценностью — 91%.
Многие учреждения рутинно применяют систему баллов APACHE для всех пациентов, направленных в ОРИТ. У пациентов, имеющих более 8 баллов по SAP и APACHE II, течение заболевания тяжелое и вероятно развитие органной недостаточности. Ключевые статистические параметры, связанные с баллами по APACHE II выше 7 и прогнозом SAP, таковы: чувствительность — 65%; специфичность — 76%; позитивная прогностическая ценность — 43% и негативная прогностическая ценность — 89%. В индексе КТ по Бальтазару для прогнозирования исхода используются данные о скоплениях жидкости и количеству некроза поджелудочной железы. Международная группа экспертов пришла к заключению о необходимости выделить и определить дополнительную группу пациентов: с острым панкреатитом средней тяжести (MSAP). В 2012 Talukdar и соавторы выполнили проспективное исследование, в котором пациенты были классифицированы в группы, имеющие SAP, MSAP и легкий острый панкреатит. В группе MSAP частота необходимости во вмешательствах и длительность госпитализации была сопоставима с таковыми группы SAP, однако лечение в ОИТ потребовалось только 12% пациентов и никто из них не умер. Это можно считать разделяющим признаком, наличие которого следует идентифицировать как можно раньше для определения прогноза .
Несколько биомаркеров плазмы были исследованы как возможные прогностические критерии тяжести острого панкреатита. Уровни С-реактивного протеина (CRP) выше 150 мг/л сопровождали панкреонекроз (чувствительность и специфичность 80%); однако CRP повышается после 48 часов латентного периода, что ограничивает его применение для раннего прогнозирования заболевания. Панкреатическую дисфункцию могут прогнозировать уровни прокальцитонина выше 3,8 нг/мл (чувствительность — 79%, специфичность — 93%).
Перечисленные системы баллов помогают количественно определить степень тяжести панкреатита, но принципиально важно, чтобы клиницисты идентифицировали пациентов по угрожающей или существующей органной недостаточности. Пациенты с признаками ССВР находятся в зоне особого риска дальнейшего развития органной дисфункции.
Атлантская классификация острого панкреатита впервые была опубликована в 1993 году и разделяла панкреатиты на разные категории в попытке определить их степень тяжести. Она была пересмотрена в 2012 году, и теперь пациентов разделяют на:
- интерстициальный отечный панкреатит (диффузное воспаление поджелудочной железы и окружающих тканей),
- некротизирующий панкреатит (некроз поджелудочной железы).
Атлантская классификация острого панкреатита также разделяет проявления на:
- легкий острый панкреатит (органная недостаточность, локальные или системные осложнения отсутствуют),
- острый панкреатит средней тяжести (органная недостаточность разрешается в течении 48 часов, локальные или системные осложнения без персистирующей органной недостаточности),
- тяжелый острый панкреатит (персистирующая органная недостаточность).
Классификация острого панкреатита
Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикам.
По степени тяжести болезни:
- Легкая.
- Средняя.
- Тяжелая форма.
При легком течении болезни, непродолжительные обострения могут возникать 1-2 раза в год. Купировать болевые признаки можно при помощи обезболивающих препаратов.
При средней степени тяжести, обострения могут возникать от 3 до 4 раз в год. Отметим, что признаки обострения способны протекать с типичным длительным болевым синдромом. У больного при средней степени тяжести, отмечается панкреатическая гиперферментемия, креаторея, аменорея, а также стеаторея.
При тяжелом течении, возникают признаки обострения часто, для которых характерно длительное течение. Болевой синдром носит ярко выраженное течение, у больного возникает понос, резко теряется масса тела, возникают нарушения со стороны внешнесекреторной функции ПЖ.

Клиницисты разделяют классификацию панкреатита с острым течением по определенным характеристикам
Если своевременно не оказать помощь больному, то есть риск возникновения серьезных осложнений. Например: возникает частичный стеноз 12-перстной кишки, за счет увеличения головки ПЖ, отмечается обтурация холедоха, образуются псевдокисты.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Дополнительно острый панкреатит разделяют по масштабу, а также по характеру поражения. Всего насчитывается 5 видов:
- Отечный острый.
- Стерильно пенкреонекроз.
- Инфицированное течение болезни.
- Образование панкреатогенного абсцесса.
- Образование при остром панкреатите псевдокист.
Классификация острого течения болезни обширная. Поэтому врачи дополнительно разделяют на причинную классификацию. Например:
- Пищевая причина.
- Билиарная.
- Гастрогенная, а также ишемическая.
- Инфекционная или токсико-аллергическая причина возникновения острого панкреатита.
- Травматическая.
- Врожденная.
Что касается клинической формы острого панкреатита, то различают на интерстициальную, при котором происходит отек поджелудочной железы, а также часто отекает клетчатка. Вторая клиническая форма – некротическая, заболевание протекает с сильным воспалением, и часто возникают осложнения.
По формам
Современная классификация по форме патологии выделяет такие виды панкреатита:
- отечный панкреатит,
- стерильный панкреонекроз,
- диффузный панкреонекроз,
- тотально-субтотальный панкреонекроз.
По причине
Этиологическая классификация выделяет:
- алиментарный, или пищевой, развивается из-за питания слишком жирной, острой, жареной пищей,
- алкогольный — разновидность пищевого или отдельный вид заболевания, возникающий по причине употребления спиртных напитков,
- билиарный появляется как последствие патологии печени, желчного пузыря и его протоков,
- лекарственный, или токсико-аллергический, настает из-за воздействия аллергенов или отравления лекарственными препаратами,
- инфекционный — патология вызвана воздействием вирусов, бактерий,
- травматический развивается после травмы брюшины,
- врожденный вызван генетическими нарушениями или патологиями внутриутробного развития.
По стадии прогрессирования и степени тяжести
По степени тяжести заболевания различают легкий, средний и тяжелый панкреатит.
- Легкий вариант предполагает не более двух обострений в год, небольшие изменения функции и структуры железы. Вес пациента остается в норме.
- Средний обостряется до четырех раз в год. Снижается вес тела пациента, усиливаются боли, наблюдаются признаки гиперферментемии, изменяются показатели анализов крови и кала. Ультразвуковое исследование показывает деформацию ткани поджелудочной.
- Тяжелый панкреатит обостряется более пяти раз в год с сильными болями. Снижается вес больного, нарушается процесс пищеварения и другие жизненно важные функции организма. Возможна смерть пациента.
Классификация острого панкреатита по степени тяжести.
Виды панкреатита по степени тяжести и клинические признаки:
| Степень тяжести панкреатита | Клинические признаки | Биохимические нарушения |
| 1-я, отечный панкреатит | Жалобы:боль в надчревной области (+)рвота (+)Физические данные:болезненность в надчревной области (+)напряжение мышц живота (+)желтуха (+)нормальное артериальное давлениетахикардия (до 100 в 1 мин)Течение:быстрое выздоровление под влиянием лечения | Отсутствие значительных изменений концентрации глюкозы, кальция и мочевины в крови, гематокрита;гиперамилазурия,гиперлипаземия, гиперамилаземия, гипертрипсинемия.Наличие ПРФ в крови (+)С-реактивный белок (+)Уменьшение концентрации а2-макроглобулина в кровиНормализация изменений под влиянием лечения |
| 2-я, ограниченный панкреонекроз | Жалобы:боль в надчревной области (++)рвота (+)Физические данные:диффузная болезненность живота с максимальной чувствительностью в надчревной области (++)напряжение мышц живота (+)метеоризм (+)кишечная непроходимость (+)желтуха (++)легкая артериальная гипотензия (13,3 кПа, или 100 мм рт.ст.)тахикардия (более 100 в 1 мин)лихорадка (температура тела 38°С)Течение:незначительное улучшение состояния под влиянием лечения или без изменений | Гипергликемия (нерезко выраженная), гипокальциемия,азотемия, гиперамилаземия, гиперамилазурия,гиперлипаземия, гипертрипсинемияНаличие ПРФ в крови (++)С-реактивный белок (++)Лейкоцитоз > 15*109/лГематокрит < 30%Уменьшение концентрации агмакроглобулина в кровиПеритонеальный экссудат-коричневатая жидкость, богатая энзимамиНезначительное изменение нарушенных показателей, несмотря на проводимое лечение |
| 3-я, диффузный панкреатонекроз | Жалобы: как при 2-й степени тяжестиФизические данные:шок (++),олигурия (++)дыхательная недостаточность (++),энцефалопатия, желудочно-кишечное кровотечение (+)артериальная гипотензия (менее 13,3 кПа, или 100 мм рт.ст.)тахикардия (140 в 1 мин)лихорадка (температура тела выше 38°С)Течение:прогрессирующее ухудшение, несмотря на проводимое лечение | Гипергликемия (выраженная), гипокальциемия (выраженная),метаболический ацидоз, гипоксия и гипокапния,гиперамилаземия, гиперлипаземия, трипсинемия,наличие ПРФ в крови, гипертрансаминаземия,повышенная азотемия, лейкоцитоз > 20*109 /лгематокрит < 30%Прогрессирующее ухудшение показателей,несмотря на проводимое лечение |
| 4-я, тотальный панкреатонекроз | Исчезновение жалоб, нарастание интоксикации | Уменьшение ферментемии, нарастание ацидоза |
Затяжной острый панкреатит по существу представляет собой острый панкреатит, но только с хроническими осложнениями. В его основе лежат остатки воспаления или некроза — инфильтрат, секвестр, флегмона, псевдокиста (или киста).
Рабочая классификация панкреатитов известного панкреатолога P.G. Lankisch et al. (1997).
Острые панкреатиты подразделяются:
- Острое воспаление экзокринной части поджелудочной железы;
— течение легкой и средней тяжести; отечный панкреатит
— тяжелые формы: некротизирующий панкреатит; панкреонекроз
- В большинстве случаев интенсивная абдоминальная боль в верхней половине живота;
- Повышение уровня сывороточной амилазы и липазы;
- Полное выздоровление (80%) или выздоровление с последующей трансформацией в хронический панкреатит (20%).
- Хронические панкреатиты подразделяются:
- Хроническое воспаление экзокринной части поджелудочной железы;
— фиброз с деструкцией паренхимы (острая атака хронического панкреатита)
— часто наличие осложнений
- Часто с рецидивирующей болью в верхней половине живота;
- Без выздоровления, зачастую с прогрессирующей функциональной недостаточностью поджелудочной железы.
В заключение следует заметить, что любые виды панкреатита – это есть воспаление поджелудочной железы, которое нужно лечить (или уменьшить), если правильно питаться. В помощь вам предлагаю:
Диагностика
Диагностика ОП относится к экстренным мероприятиям. Больные с подозрением на ОП подлежат экстренной госпитализации в хирургическое отделение многопрофильного стационара.
Жалобы и анамнез
Основанием для диагностики острого панкреатита при первичном осмотре больного является классическая триада симптомов – выраженная боль в эпигастрии с иррадиацией в спину или опоясывающего характера, многократная рвота и напряжение мышц в верхней половине живота. Чаще всего появлению симптомов предшествует обильный прием пищи или алкоголя, наличие желчнокаменной болезни. Типичный болевой синдром возникает при остром панкреатите всегда. Обычно он интенсивный, стойкий, не купируется спазмолитиками и анальгетиками. Начало острого панкреатита должно определяться по времени появления абдоминального болевого синдрома, а не по времени поступления больного в стационар. Выявить момент начала заболевания можно при тщательном сборе анамнеза. При выраженном болевом синдроме допустима инъекция спазмолитических и нестероидных противовоспалительных препаратов. При переводе больного из одного стационара в другой (например, из ЦРБ в областную больницу) началом заболевания следует считать время появления болевого синдрома при первичном обращении за медицинской помощью.
Клинические проявления острого панкреатита зависят от морфологической формы, фазы заболевания, тяжести синдрома системного воспалительного ответа и развития органной (полиорганной) недостаточности. Каждой фазе заболевания соответствует определённая клинико-морфологическая форма ОП, поэтому целесообразно рассматривать диагностику ОП в соответствующих фазах заболевания.
Первичный протокол диагностики и тактики при остром панкреатите в IА фазе заболевания. Как правило, осуществляется в приёмном отделении или отделении экстренной помощи.
· Для установления диагноза острого панкреатита (после исключения другой хирургической патологии) рекомендуется использовать сочетание минимум двух из следующих выявленных признаков:
а) типичная клиническая картина (интенсивные некупируемые спазмолитиками боли опоясывающего характера, неукротимая рвота, вздутие живота; употребление алкоголя, острой пищи или наличие ЖКБ в анамнезе и др.);
б) характерные признаки по данным УЗИ: увеличение размеров, снижение эхогенности, нечёткость контуров поджелудочной железы; наличие свободной жидкости в брюшной полости;
в) гиперферментемия (гиперамилаземия или гиперлипаземия), превышающая верхнюю границу нормы в три раза и более.
Уровень убедительности рекомендации «В».[4,5,11,13]
Комментарии:Если диагноз острого панкреатита устанавливается на основании методов а), б) и в), то выполнение мультиспиральной компьютерно-томографической ангиографии (МСКТА) или магнитно-резонансной томографии (МРТ) для постановки диагноза острого панкреатита нерекомендуется.
Уровень убедительности рекомендации «В». [4,5,11,13]
· Для оценки тяжести ОП и прогноза развития заболевания рекомендуется применение шкалы критериев первичной экспресс-оценки тяжести острого панкреатита (СПб НИИ СП имени И.И. Джанелидзе – 2006г.):
– перитонеальный синдром;
– олигурия (менее 250 мл за последние 12 часов);
– кожные симптомы (гиперемия лица, «мраморность», цианоз);
– систолическое артериальное давление менее 100 мм.рт.ст;
– энцефалопатия;
– уровень гемоглобина более 160 г/л;
– количество лейкоцитов более 14 х109/л;
– уровень глюкозы крови более 10 ммоль/л;
– уровень мочевины более 12 ммоль/л;
– метаболические нарушения по данным ЭКГ;
– вишнёвый или коричнево-чёрный цвет ферментативного экссудата, полученного при лапароскопии (лапароцентезе);
– выявление при лапароскопии распространённого ферментативного парапанкреатита, выходящего за границы сальниковой сумки и распространяющийся по фланкам;
– наличие распространённых стеатонекрозов, выявленных при лапароскопии;
отсутствие эффекта от базисной терапии.
Уровень убедительности рекомендации «С». [4,11]
Комментарии:Оценка шкалы:
· Если у конкретного пациента имеется минимум 5 признаков из числа перечисленных, то с 95% вероятностью у него имеется тяжёлая форма ОП.
· Если имеется 2-4 признака – ОП средней степени.
· Если нет ни одного признака или имеется максимум одиниз них – лёгкая форма ОП.
Наиболее важно раннее выявление тяжёлого панкреатита, результаты лечения которого во многом обусловлены сроком его начала. Наличие хотя бы двух признаков, перечисленных в шкале экспресс-оценки, позволяет диагностировать средне-тяжёлый (тяжёлый) ОП, который подлежит обязательному направлению в отделение реанимации и интенсивной терапии. Остальным пациентам (лёгкий ОП) показана госпитализация в хирургическое отделение.
· Для оценки органных и полиорганных дисфункций рекомендуется использовать шкалу SOFA. При невозможности использовать многопараметрические шкалы для определения тяжести ОП рекомендуется применение клинико-лабораторных критериев: признаки синдрома системного воспалительного ответа (ССВО) ; гипокальциемия < 1,2 ммоль/л, гемоконцентрация: гемоглобин крови > 160г/л или гематокрит > 40 Ед., гипергликемия > 10 ммоль/л; С – реактивный белок > 120мг/л; шок (систолическое АД < 90 мм.рт.ст.) дыхательная недостаточность (РО2<60мм.рт.ст.); почечная недостаточность (олиго-анурия, креатинин > 177 мкмоль/л); печеночная недостаточность (гиперферментемия); церебральная недостаточность (делирий, сопор, кома); желудочно-кишечное кровотечение (более 500мл/сутки); коагулопатия (тромбоциты < 100 х 109/л, фибриноген < 1,0г/л). Уровень убедительности рекомендации «В». [1,2,6,7,8,13,15,16,17,18,19]
· Интенсивный болевой синдром, не купируемый наркотическими анальгетиками, быстро прогрессирующая желтуха, отсутствие желчи в ДПК при ФГДС, признаки билиарной гипертензии по данным УЗИ свидетельствуют о наличии вклиненного камня большого дуоденального сосочка (БДС). В этом случае пациенту рекомендуется срочное (12-24 часов) восстановление пассажа желчи и панкреатического сока, оптимальным методом которого служит ЭПСТ с литоэкстракцией, после которой, при наличии возможностей, желательно выполнять дренирование главного панкреатического протока. При вклиненном камне БДС и при остром панкреатите ЭПСТ нежелательно и опасно производить контрастирование протоков. Уровень убедительности рекомендации «С». [4,10,11,12,14,16]
· Компьютерная томография. Рекомендуется выполнение ранней МСКТА (МРТ) в следующих случаях:
– Неясность диагноза и дифференциальная диагностика с другими заболеваниями.
– Необходимость подтверждения тяжести по выявленным клиническим прогностическим признакам тяжёлого ОП.
– Отсутствие эффекта от консервативного лечения.
Уровень убедительности рекомендации «С». [7,8,20,21,22,23,24]
· Для диагностики панкреонекроза в оптимальные сроки (и оценки всего объема патологических изменений в грудной клетке, брюшной полости и забрюшинной клетчатке) рекомендуется выполнение МСКТА (МРТ) на 4 – 14 сутки заболевания. Уровень убедительности рекомендации «В». [2,4,7,8,23,24]
· МСКТА (МРТ) рекомендуется выполнять накануне инвазивного вмешательства. Уровень убедительности рекомендации «С». [4,23,24]
· Последующие МСКТА (МРТ) рекомендуется выполнять при прогрессировании заболевания, при отсутствии эффекта от лечения и для уточнения локализации очагов нагноения перед выполнением дренирующих вмешательств. Уровень убедительности рекомендации «С». [4,23,24]
Комментарии:Использование в клинической практике КТ–индекса тяжести панкреатита по Бальтазару не является обязательным диагностическим исследованием. Его желательно использовать для прогноза тяжести заболевания. [7,8,23,24]
Протокол диагностики и мониторинга перипанкреатического инфильтрата в IВ фазе заболевания.
Вторая неделя заболевания характеризуется наступлением периода асептической воспалительной реакции на очаги некроза в поджелудочной железе и окружающей клетчатке, которая клинически выражается появлением инфильтрата в эпигастральной области (местный компонент) и резорбтивной лихорадкой (системный компонент воспаления). Перипанкреатический инфильтрат (ПИ) и резорбтивная лихорадка являются закономерными признаками тяжёлого или средне-тяжёлого панкреатита, тогда как при лёгком панкреатите эти признаки не выявляются.
· Помимо клинических признаков (перипанкреатический инфильтрат и лихорадка) на второй неделе ранней фазы ОП рекомендуется определять:
– Лабораторные показатели синдрома системного воспалительного ответа: лейкоцитозом со сдвигом влево, лимфопенией, увеличенной СОЭ, повышением концентрации фибриногена, С-реактивного белка и др.;
– УЗ-признаки ПИ (сохраняющееся увеличение размеров поджелудочной железы, нечёткость её контуров и появление жидкости в парапанкреальной клетчатке). Уровень убедительности рекомендации «D». [2,4,9,11]
· Для мониторинга перипанкреатического инфильтрата рекомендуется производить динамическое исследование клинико-лабораторных показателей и повторные УЗИ (не менее 2 исследований на второй неделе заболевания). Уровень убедительности рекомендации «D». [2,4,9,11]
· В конце второй недели заболевания рекомендуется выполнение компьютерной томографии зоны поджелудочной железы, Уровень убедительности рекомендации «С». [2,4,9,11,24]
Комментарии:К этому сроку у подавляющего большинства пациентов наблюдается один из трёх возможных исходов IВ фазы:
– Рассасывание, при котором наблюдается редукция местных и общих проявлений острой воспалительной реакции.
– Асептическая секвестрация панкреонекроза с возможным последующим исходом в псевдокисту поджелудочной железы: сохранение размеров ПИ при нормализации самочувствия и стихании синдрома системной воспалительной реакции (ССВР) на фоне сохраняющейся гиперамилаземии.
– Септическая секвестрация (развитие гнойных осложнений).
Протокол диагностики и мониторинга псевдокисты поджелудочной железы во II фазе заболевания (в фазе асептической секвестрации).
Клинической формой острого панкреатита в фазе асептической секвестрации является постнекротическая псевдокиста поджелудочной железы, срок формирования которой составляет от 4-х недель и в среднем до 6 месяцев.
· В фазе асептической секвестрации рекомендуется использовать следующие критерии верификации кисты поджелудочной железы:
– Стихание синдрома системной воспалительной реакции на фоне сохраняющейся гиперамилаземии. Уровень убедительности рекомендации «D». [2,4,9,11]
– Увеличение к 5-ой неделе заболевания размеров жидкостного скопления в парапанкреальной клетчатке и появление у него стенки по данным УЗИ, КТ. Уровень убедительности рекомендации «С». [2, 9,11,23,24]
– При отсутствии осложнений (см. ниже) больного можно выписать на амбулаторное лечение. Размеры кисты необходимо мониторировать по данным УЗИ (1 раз в 2-4 недели). Уровень убедительности рекомендации «D». [2, 9,11]
Комментарии: Если при асептической секвестрации не происходит вскрытия протоковой системы поджелудочной железы, то образование кисты не происходит. В данном случае, как правило, наблюдается рассасывание перипанкреатического инфильтрата (редукция жидкостного скопления в области поджелудочной железы) в сроки до 4-х недель. Этот период больным рекомендуется проводить под динамическим врачебным наблюдением (допустимо в амбулаторном порядке).
Протокол диагностики гнойных осложнений острого панкреатита во II фазе заболевания (в фазе септической секвестрации).
Инфицирование очага панкреатогенной деструкции происходит, в среднем в конце 2-ой – начале 3-ей недели от начала заболевания. Однако при позднем поступлении больного, неадекватном лечении, или после слишком ранней и поспешной операции, инфицирование зон панкреонекроза и гнойно-деструктивные осложнения могут развиваться раньше, минуя период асептической деструкции (“перекрест фаз”). Клинической формой острого панкреатита в фазе септической секвестрации (третья неделя от начала заболевания и более) является инфицированный панкреонекроз: отграниченный – панкреатический абсцесс (ПА) или неотграниченный – гнойно-некротический парапанкреатит (ГНПП) различной степени распространённости. Важным моментом является своевременная диагностика инфицирования и верифицикация клинико-морфологических форм панкреатогенной инфекции. [2,4,6,9,12,19,25,26]
· Для верификации панкреатического абсцесса или гнойно-некротического парапанкреатита рекомендуется использовать:
1). Клинико-лабораторные проявления гнойного очага:
– Прогрессирование клинико-лабораторных показателей острого воспаления на третьей неделе ОП. Уровень убедительности рекомендации «С». [2,4,9,11,16]
– Маркеры острого воспаления (повышение фибриногена в 2 раза и более, высокие «С»-реактивный белок, прокальцитонин и др.). Уровень убедительности рекомендации «С». [2,4,9,11,16]
2). МСКТА, МРТ, УЗИ (нарастание в процессе наблюдения жидкостных образований, выявление девитализированных тканей и/или наличие пузырьков газа). Уровень убедительности рекомендации «В». [2,4,9,11,16,23,24]
3). Положительные результаты бактериоскопии и бакпосева аспирата, полученного при тонкоигольной пункции. Уровень убедительности рекомендации «В». [1,2,3,4,5,7,13]
Комментарии:В случае, когда методами п.2 и п.3 не удаётся выявить признаки инфицирования, рекомендуется решение о наличии у пациентов гнойных осложнений и показаний к оперативному лечению принимать на основании лабораторно-клинического минимума (п. 1.1).
Лечение
Так как каждой фазе заболевания соответствует определённая клинико-морфологическая форма ОП, то наиболее целесообразно рассматривать тактику лечения ОП в соответствующих фазах заболевания.
Консервативное лечение
Ранняя (I) фаза
Протоколы лечения острого панкреатита в IА фазе заболевания.
· В качестве оптимального вида лечения ОП в IА фазе рекомендуется интенсивная консервативная терапия.
Уровень убедительности рекомендации «A». [2,3,4,5,12,13,14,26,27]
Комментарии:Хирургическое вмешательство в виде лапаротомии показано лишь при развитии осложнений хирургического профиля, которые невозможно устранить минимально инвазивными технологиями.
I. Протокол лечения острого панкреатита лёгкой степени.
1) Госпитализация больных ОП лёгкой степени производится в хирургическое отделение.
· Для лечения лёгкого панкреатита рекомендуется проведение базисного лечебного комплекса:
– голод;
– зондирование и аспирация желудочного содержимого;
– местная гипотермия (холод на живот);
– анальгетики;
– спазмолитики;
– инфузионная терапия в объёме до 40 мл на 1 кг массы тела пациента с форсированием диуреза в течение 24-48 часов.
· Базисную терапию целесообразно усиливать ингибиторами панкреатической секреции. Уровень убедительности рекомендации «С». [2,4,15,16,17]
2) При отсутствии эффекта от проводимой базисной терапии (п.1) в течение 6 часов и наличии хотя бы ещё одного из признаков шкалы экспресс оценки (протокол I.2) следует констатировать средне-тяжёлый (тяжёлый) панкреатит.
· При средне-тяжелом (тяжелом) панкреатите лечение больного рекомендуется проводить в отделение реанимации и интенсивной терапии в соответствии с протоколами III, IV. Уровень убедительности рекомендации «С». [2,4,11,15,16,17]
II. Протокол интенсивной терапии острого панкреатита средней степени
Основной вид лечения – консервативная терапия. Приведенный выше базисный лечебный комплекс при средне-тяжёлом ОП рекомендуется дополнять специализированным лечебным комплексом (см. ниже). Эффективность последнего максимальна при раннем начале лечения (первые 24 часа от начала заболевания). При поступлении больных ОП средней степени необходимо госпитализировать в отделение реанимации и интенсивной терапии (ОРИТ). Для исключения диагностических ошибок дежурной службой больных ОП средней тяжести целесообразно наблюдать в течение суток в условиях ОРИТ. При отсутствии явлений органной недостаточности и прогрессирования заболевания в течение суток больных ОП средней степени можно перевести в хирургическое отделение. При условии появления у больных ОП средней тяжести, находящихся в хирургическом отделении, признаков органной дисфункции или недостаточности, что свидетельствует о прогрессирования заболевания – гипотонии (АД<100мм.рт.ст.), дыхательной недостаточности (ЧД>30 в 1 минуту), делирия и др. (см. протокол I.2, I.3), – последних необходимо перевести в ОРИТ.
Уровень убедительности рекомендации «С». [2,4,10,11,14,15,16,17]
Специализированное лечение:
· Рекомендуется применение ингибиторов секреции поджелудочной железы (оптимальный срок – первые трое суток заболевания). Уровень убедительности рекомендации «D». [2,4,9]
· Рекомендуется активная реологическая терапия. Уровень убедительности рекомендации «D». [2,4,15,16,17]
· Рекомендуется инфузионная терапия в общей сложности не менее 40 мл соответствующих инфузионных средств на 1 кг массы тела с форсированием диуреза при наличии органной дисфункции (при отсутствии противопоказаний). Уровень убедительности рекомендации «С». [2,4,12,14,15,16,17,19]
· Рекомендуется антиоксидантная и антигипоксантная терапия. Уровень убедительности рекомендации «D». [2,4,9]
· Рекомендуется эвакуация токсических экссудатов по показаниям (см. стандарт V). При ферментативном перитоните – санационная лапароскопия. Допустимо выполнение чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза. Уровень убедительности рекомендации «D». [2,4,9,15,16,17]
· Не рекомендуется применение антибиотиков с профилактической целью. Уровень убедительности рекомендации «В». [2,4,9,13,15,16,17]
III. Протокол интенсивной терапии острого панкреатита тяжёлой степени
Основной вид лечения – интенсивная терапия. Приведенный выше базисный лечебный комплекс при тяжёлом ОП является недостаточно эффективным, рекомендуется его дополнять специализированным лечебным комплексом (см. ниже). Эффективность последнего максимальна при раннем начале лечения (первые 12 часов от начала заболевания). При поступлении больные ОП тяжёлой степени должны быть госпитализированы в отделение реанимации и интенсивной терапии. Лечебно-диагностический комплекс для больных ОП тяжёлой степени необходимо проводить в условиях ОРИТ, после купирования явлений органной недостаточности и стабилизации состояния (купирование делирия, расстройств гемодинамики, дыхательной деятельности и др.) возможен перевод пациентов в хирургическое отделение. Уровень убедительности рекомендации «С».
Специализированное лечениe:
К протоколу II и III прибавляются:
· Рекомендуется применение экстакорпоральныех методов детоксикации:
– а) плазмаферез;
– б) гемофильтрация
Уровень убедительности рекомендации «D». [2,4,15,16,17]
· Рекомендуется назогастральное зондирование для декомпрессии и, при возможности, назогастроинтестинальное зондирование – для ранней энтеральной поддержки. Уровень убедительности рекомендации «D». [2,4,6,12]
· Рекомендуется коррекция гиповолемических нарушений. Уровень убедительности рекомендации «С». [2,4,6,14,15,16,17]
· Рекомендуется выполнение эпидуральной блокады. Уровень убедительности рекомендации «D». [6,12,14,17]
· Не рекомендуется применение антибиотиков с профилактической целью в первые трое суток заболевания. Уровень убедительности рекомендации «С». [2,4,9,13,15,16,17]
· Рекомендуется назначение дезагрегантной антитромботической терапии. Уровень убедительности рекомендации «D». [2,6,12,14,17]
Протокол лечения острого панкреатита в IВ фазе заболевания, т.е. лечения перипанкреатического инфильтрата
У подавляющего большинства пациентов лечение перипанкреатического инфильтрата является консервативным. Лапаротомия на второй неделе ОП выполняется только при осложнениях хирургического профиля (деструктивный холецистит, желудочно-кишечное кровотечение, острая кишечная непроходимость и др.), которые невозможно устранить минимально инвазивными технологиями.
Состав лечебного комплекса:
· Рекомендуется продолжение базисной инфузионно-трансфузионной терапии, направленной на восполнение водно-электролитных, энергетических и белковых потерь по показаниям. Уровень убедительности рекомендации «С». [2,4,9,11]
· Рекомендуется лечебное питание: стол № 5 при средне-тяжёлом ОП; нутриционная поддержка (пероральная, энтеральная или парентеральная) при тяжёлом ОП. Уровень убедительности рекомендации «С». [2,4,9,11]
· Рекомендуется системная антибиотикопрофилактика (цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом, препараты резерва – карбапенемы). Уровень убедительности рекомендации «С». [2,6,4,9,10,1112,14,28]
· Рекомендуется иммунотерапия (желательна коррекция клеточного и гуморального иммунитета). Уровень убедительности рекомендации «D». [2,4,6,9,11,19]
Поздняя (II) фаза (секвестрации)
Протокол лечения острого панкреатита в фазе асептической секвестрации, т.е. лечения псевдокисты поджелудочной железы
· Не рекомендуется оперировать псевдокисты поджелудочной железы небольшого размера (менее 5см). Уровень убедительности рекомендации «С». [2,4,6,9,11,25] Комментарии:Псевдокисты поджелудочной железы небольшого размера (менее 5см) подлежат динамическому наблюдению хирурга.
· Псевдокисты поджелудочной железы большого размера (более 5см) рекомендуется оперировать в плановом порядке при отсутствии осложнений. Уровень убедительности рекомендации «С». [2,4,6,9,11,25]
Комментарии:Операцией выбора незрелой (несформировавшейся) псевдокисты (менее 6мес) является наружное дренирование. Зрелая (сформировавшаяся) псевдокиста (более 6мес) подлежит оперативному лечению в плановом порядке.
Осложнения псевдокисты поджелудочной железы:
1. Инфицирование.
2. Кровотечение в полость кисты.
3. Перфорация кисты с прорывом в свободную брюшную полость с развитием перитонита.
4. Сдавление соседних органов с развитием механической желтухи, стеноза желудка, кишечной непроходимости и др.
Хирургическое лечение
Ранняя (I) фаза
Протоколы лечения острого панкреатита в IА фазе заболевания
Протокол лапароскопической операции
· Выполнение лапароскопии рекомендуется:
– пациентам с перитонеальным синдромом, в том числе при наличии УЗ-признаков свободной жидкости в брюшной полости. Уровень убедительности рекомендации «С». [2,4,11,12,14,15,16,17];
– при необходимости дифференциальной диагностики с другими заболеваниями органов брюшной полости. Уровень убедительности рекомендации «C». [2,4,6,11,12,14,15,16,17]
Комментарии:Задачи лапароскопической операции могут быть диагностическими, прогностическими и лечебными.
· Рекомендуется выполнение чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза. Уровень убедительности рекомендации «С». [2,4,11,12,14,15,16,17]
Задачи лапароскопической операции:
а) подтверждение диагноза острого панкреатита (и, соответственно, исключение других заболеваний брюшной полости, прежде всего острой хирургической патологии – мезентериального тромбоза и др.); к признакам ОП относятся:
– наличие отёка корня брыжейки поперечной ободочной кишки;
– наличие выпота с высокой активностью амилазы (в 2-3 раза превышающей активность амилазы крови);
– наличие стеатонекрозов;
б) выявление признаков тяжёлого панкреатита:
– геморрагический характер ферментативного выпота (розовый, малиновый, вишнёвый, коричневый);
– распространённые очаги стеатонекрозов;
– обширное геморрагическое пропитывание забрюшинной клетчатки, выходящее за пределы зоны поджелудочной железы;
Верификация серозного («стекловидного») отёка в первые часы заболевания (особенно на фоне тяжёлого общего состояния пациента) не исключает наличие тяжёлого панкреатита, так как при лапароскопии в ранние сроки признаки тяжёлого панкреатита могут не выявляться, т.е. заболевание в дальнейшем может прогрессировать.
в) лечебные задачи:
· удаление перитонеального экссудата и дренирование брюшной полости.
Поздняя (II) фаза (секвестрации)
Протокол лечения острого панкреатита в фазе септической секвестрации, т.е. лечения гнойных осложнений
· При гнойных осложнениях ОП рекомендуется хирургическое вмешательство, целью которого является санация поражённой забрюшинной клетчатки. Уровень убедительности рекомендации «А» [2,3,4,5,12,13,25,26,27]
Комментарии:Вмешательство включает раскрытие, санацию и дренирование поражённой забрюшинной клетчатки. Основным методом санации гнойно-некротических очагов является некрсеквестрэктомия, которая может быть как одномоментной, так и многоэтапной, и достигается как минимально инвазивными, так и традиционными методами.
· При решении вопроса о первичном дренировании абсцесса поджелудочной железы или гнойно-некротического парапанкреатита рекомендуется отдавать предпочтение минимально инвазивным вмешательствам (дренирование под УЗ-наведением, ретроперитонеоскопия, минилапаротомия с помощью набора «Мини-ассистент» и др.). Уровень убедительности рекомендации «В». [2,4,5,13,15,27,29,30,31,32]
Комментарии:При неэффективности минимально инвазивного дренирования операцией выбора является санационная лапаротомия с некрсеквестрэктомией. Дренирование предпочтительно осуществлять внебрюшинными доступами. Оптимальными сроками выполнения первой санационной лапаротомии с некрсеквестрэктомией являются 4-5 недели заболевания. При развитии осложнений, которые невозможно купировать с помощью минимально инвазивных вмешательств, необходимо выполнять открытую операцию, в том числе из мини-доступа.
После операции у большинства больных формируется наружный панкреатический свищ, который после купирования воспалительного процесса лечится консервативно и закрывается самостоятельно в среднем за 2-4 месяца.
· При стойком панкреатическом свище, не закрывающимся более чем за 6 месяцев, рекомендуется оперативное лечение в плановом порядке. Уровень убедительности рекомендации «С». [2,9,11,25]
Комментарии:как правило, панкреатический свищ в данном случае связан с крупными протоками поджелудочной железы.
В послеоперационном периоде показана комплексная терапия:
· Рекомендуется парентеральная или энтеральная нутриционная поддержка (через зонд, заведенный в тонкую кишку за связку Трейтца) при невозможности перорального питания. Уровень убедительности рекомендации «В». [2,3,4,5,6,9,12,13,15]
· Рекомендуется системная антибиотикотерапия в сочетании с профилактикой дисбактериоза и других осложнений. Уровень убедительности рекомендации «B». [2,3,4,5,6,9,12,13,15]
Комментарии: Выбор антибактериального препарата зависит от чувствительности выделенных микроорганизмов.
· Рекомендуется Имунокоррекция, варианты которой определяются индивидуально в зависимости от клинико-лабораторных показателей. Уровень убедительности рекомендации «D». [2, 4,6,9,12]
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендации |
| 1 | Выполнен осмотр врачом-хирургом не позднее 1 часа от момента поступления в стационар | С | 2+ |
| 2 | Выполнение МСКТА (МРТ) для определения панкреонекроза | В | 1+ |
| 3 | Госпитализация больного в ОРИТ при выявлении органной недостаточности | В | 1+ |
| 4 | Применение консервативной терапии, как оптимального вида лечения в ранней (I) фазе заболевания | А | 1++ |
| 5 | Применение в IА фазе заболевания лапароскопии, чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза при наличии перитонеального синдрома или для дифференциальной диагностики с другими заболеваниями | С | 2++ |
| 6 | Применение хирургического вмешательства при развитии гнойных осложнений в поздней (II) фазе заболевания (минимально инвазивного или традиционной лапаротомии) | А | 1++ |
| 7 | Применение минимально инвазивных вмешательств (дренирование под УЗ-наведением, ретроперитонеоскопия, минилапаротомия с помощью набора «Мини-ассистент» и др.) при решении вопроса о первичном дренировании абсцесса поджелудочной железы или гнойно-некротического парапанкреатита | В | 2++ |
| 8 | Выполнено исследование выпота из брюшной полости с определением уровня амилазы в IА фазе заболевания | С | 2+ |
| 9 | Выполнено бактериологическое исследование содержимого, полученного при тонкоигольной пункции или после выполнения санирующей операции | В | 1+ |
| 10 | Выполнена оценка тяжести ОП по шкале SOFA более 2 баллов или признаков органной недостаточности: · сердечно-сосудистая недостаточность: необходимость инотропных препаратов · почечная недостаточность: креатинин >171 μmol/L (>2.0 mg/dL) · дыхательная недостаточность: Pa02/Fi02 < 300 mmHg (<40 kPa). |
В | 1+ |
| 11 | Установление диагноза «острый панкреатит» не позднее 1часа после получения данных УЗИ и ферментов крови | В | 1+ |
- https://rvdku.ru/podzheludochnaya-zheleza/kakie-vidy-pankreatita-byvayut
- https://pankreatitos.ru/vidy-pankreatita/klassifikatsiya.html
- https://diseases.medelement.com/disease/%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D0%BF%D0%B0%D0%BD%D0%BA%D1%80%D0%B5%D0%B0%D1%82%D0%B8%D1%82-%D1%80%D0%B5%D0%BA%D0%BE%D0%BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8-2018/15747
- http://NewVrach.ru/ostryj-pankreatit.html
- https://pancr.ru/pankreatit/vidy-pankreatita.html