Дьелафуа болезнь
Содержание
- 1 Этиология и патогенез
- 2 Классификация
- 3 Эпидемиология
- 4 Подробнее о патологии
- 5 Как проявляет себя заболевание в начальной стадии
- 6 Стадии развития заболевания
- 7 Основные симптомы заболевания
- 8 Причины развития заболевания
- 9 Локализация язв Дьелафуа
- 10 Диагностика патологии
- 11 Первая помощь при кровотечениях ЖКТ
- 12 Лечение патологии
- 13 Синдром Дьелафуа – что делать?
Этиология и патогенез
Общие сведения
Все симптоматические язвы желудка объединены таким общим признаком, как образование язвенного дефекта слизистой оболочки желудка в ответ на воздействие ульцерогенных факторов (факторы, приводящие к образованию язвы).
Симптоматические язвы желудка (чаще стрессовые)
Стрессовые язвы желудка являются одной из разновидностей заболеваний слизистой оболочки желудочно-кишечного тракта (ЖКТ), связанных со стрессом (так называемые – stress-related mucosal disease, SRMD).
SRMD в ЖКТ проявляется двумя типами поражения слизистой:
– связанная со стрессом гипоксическая травма, которая проявляется диффузным поверхностным повреждением слизистой оболочки (некровящие эрозии, петехиальные кровоизлияния в слизистую);
– дискретными стрессовыми язвами, для которых характерны глубокие очаговые поражения, с проникновением в подслизистую, чаще всего в области дна желудка.
Стресс-индуцированные поражения слизистой в конечном итоге влияют на многие области верхних отделов пищеварительного тракта.
Возникновение симптоматических язв ранее связывали с активацией гипоталамо-гипофизарно-надпочечниковой системы с последующим увеличением выработки кортикостероидных гормонов. Действие последних вызывает повреждение защитного слизистого барьера, острую ишемию слизистой оболочки желудка и ДПК, повышение тонуса блуждающего нерва, нарушения гастродуоденальной моторики.
Современные подходы к патофизиологии процесса не исключают этот механизм, однако представляются многофакторными и связаны, прежде всего, с гипоксией слизистой ЖКТ.
Основные факторы SRMD, признанные на сегодняшний день:
– снижение кровотока;
– повреждения, связанные с ишемией, гипоперфузией и реперфузией.
В нормальных условиях целостность слизистой оболочки желудка сохраняется несколькими механизмами, в том числе и нормальной микроциркуляцией в слизистой. Хорошая микроциркуляция питает слизистую оболочку, устраняет ионы водорода, свободные радикалы и другие потенциально токсичные вещества, образующиеся в просвете кишечника. Секретируемые слизистой “ловушки” в виде ионов бикарбоната могут нейтрализовать ионы водорода.
Если барьер, образованный слизистой оболочкой, не в состоянии блокировать вредное воздействие ионов водорода и радикалов кислорода, развиваются повреждения слизистой. Определенную роль играет повышение синтеза оксида азота, апоптозАпоптоз – запрограммированная смерть клетки при помощи внутренних механизмов.
и выход цитокинов из поврежденных клеток. Кроме этого отмечается замедление перистальтики в верхних отделах ЖКТ. Снижение скорости опорожнения желудка приводит к длительному воздействию на слизистую оболочку кислоты, тем самым увеличивая риск изъязвления.
Приемлемый уровень SaO2 не свидетельствует об адекватности перфузии слизистой. Чаще всего у пациентов в критическом состоянии, находящихся на искусственной вентиляции легких, периферическая сатурация не страдает или страдает умеренно, что не свидетельствует об отсутствии ишемии слизистой желудка и ДПК.
Язвы Кушинга
Изначально описаны у пациентов с опухолью головного мозга или церебральной травмой, то есть у группы пациентов с высоким внутричерепным давлением. Это, как правило, одиночные глубокие язвы, склонные к перфорации и кровотечению. Они связаны с высоким дебетом соляной кислоты в желудке и расположены обычно в ДПК или желудке.
Обширные ожоги связаны с так называемыми “язвами Курлинга“.
Перечисленные выше факторы возникновения стрессовых язв особенно актуальны у детей и пожилых пациентов.
В настоящее время список потенциальных угроз развития стрессовых острых пептических язв (заболеваний, состояний, условий) расширен.
Основные предшествующие состояния:
– сепсис;
– синдром полиорганной недостаточности;
– выделенная положительная гемокультура (даже без какой-либо клиники);
– подтвержденная эндоскопически или радиологически язвенная болезнь желудка и ДПК в течение 6 недель до поступления в ОРИТОРИТ – отделение реанимации и интенсивной терапии <br>;
– трансплантация органов;
– эпизод кровотечения из ЖКТ в анамнезе в срок 48 дней до поступления в ОРИТОРИТ – отделение реанимации и интенсивной терапии <br>;
– коагулопатияКоагулопатия – нарушение функции свертывающей системы крови
(в том числе – вследствие применения гепарина, варфарина, аспирина и прочих антикоагулянтов);
– искусственная вентиляция легких длительностью более 48 часов;
– операции на аорте по поводу аневризмыАневризма – расширение просвета кровеносного сосуда или полости сердца вследствие патологических изменений их стенок или аномалии развития<br>;
– пожилой возраст;
– прием системных ГКСГКС (глюкокортикоиды, глюкокортикостероиды) – лекарственные препараты одно из ведущих свойств которых – угнетать ранние этапы синтеза основных участников формирования воспалительных процессов (простагландинов) в различных тканях и органах.
в/в или внутрь более 40 мг/сут. (по данным отдельных авторов более 250 мг в гидрокортизоновом эквиваленте);
– острый инфаркт миокарда;
– состояние после обширных нейрохирургических операций;
– любой вид острой недостаточности (печеночная , почечная, легочная, сердечно-сосудистая).
Язва Дьелафуа
Теория о болезни Дьелафуа, как одной из причин острой язвы желудка с кровотечением, противоречива. Возможной ее причиной является необычно извитая и расширенная артерия подслизистого слоя желудка. При этом даже целенаправленное исследование, как правило, не обнаруживает признаков васкулитаВаскулит (син. ангиит) – воспаление стенок кровеносных сосудов
, атеросклероза или сформированной аневризмыАневризма – расширение просвета кровеносного сосуда или полости сердца вследствие патологических изменений их стенок или аномалии развития
. Соседние вены и сосуды среднего калибра напоминают картину артериовенозных аномалий – ангиодисплазий.
Причиной язвенного кровотечения в основном является чисто местный язвенный некротический процесс при обострении заболевания с поражением сосуда. В некоторых случаях атеросклеротические поражения сосудов приобретают самостоятельное значение в качестве причины язвенного кровотечения. При этом обнаруживаются, по-видимому являющиеся вторичными, изменения сосудов типа продуктивного эндартериитаЭндартериит – воспаление внутренней оболочки артерии, проявляющееся ее разрастанием и сужением просвета артерий, тромбозом и нарушениями кровоснабжения соответствующих органов или частей тела.
, эндофлебитаЭндофлебит – воспаление внутренней оболочки вены
, иногда с тромбозом сосудов. Развитию кровотечения благоприятствует сопутствующая витаминная недостаточность (витамины С и К).
Острые язвы ассоциированные с приемом нестероидных противовоспалительных препаратов (НПВП)
Прием НПВП чаще приводит к образованию хронических язв желудка. Многими авторами по отношению к таким язвам и другим процессам, ассоциированным с приемом НПВП, применяется термин “НПВП-ассоциированная гастропатия”. Однако в отдельных случаях, на фоне тяжелой интеркуррентной патологии, прием НПВП прямо провоцирует развитие стрессовых язв и усугубляет кровотечение из них.
В качестве этиопатогенетических факторов развития НПВП-гастропатии рассматриваются следующие:
– локальное раздражение слизистой оболочки желудка (СОЖ) и последующее образование язвы;
– ингибирование синтеза простагландинов (ПГЕ2, ПГI2) и их метаболитов простациклина и тромбоксана А2 в СОЖ, выполняющих функцию цитопротекции;
– нарушение кровотока в слизистой оболочке на фоне предшествующего повреждения эндотелия сосудов после приема НПВП.
Топический повреждающий эффект НПВП проявляется тем, что спустя некоторое время после введения этих препаратов наблюдается повышение проникновения ионов водорода и натрия в слизистую оболочку. НПВП подавляют продукцию простагландинов не только в очагах воспаления, но и на системном уровне, поэтому развитие гастропатии – своеобразный запрограммированный фармакологический эффект этих препаратов.
Предполагается, что НПВП через провоспалительные цитокины могут вызывать апоптозАпоптоз – запрограммированная смерть клетки при помощи внутренних механизмов.
эпителиальных клеток. При применении этих препаратов поражается гидрофобный слой на поверхности СОЖ, обедняется состав фосфолипидов и снижается секреция компонентов желудочной слизи.
В механизме ульцерогенного действия НПВП важную роль играет изменение перекисного окисления липидов. Образующиеся продукты свободнорадикального окисления обусловливают поражение СОЖ и разрушение мукополисахаридов.
Кроме того, НПВП имеют определенное влияние на синтез лейкотриенов, снижение числа которых приводит к уменьшению количества слизи, обладающей цитопротективными свойствами. Снижение синтеза простагландинов приводит к уменьшению синтеза слизи и бикарбонатов, являющихся основным защитным барьером СОЖ от агрессивных факторов желудочного сока.
При приеме НПВП снижается уровень простациклина и оксида азота, что неблагоприятно сказывается на кровообращении в подслизистом слое ЖКТ и создает дополнительный риск повреждения СОЖ и ДПК. Изменение баланса защитных и агрессивных сред желудка приводит к формированию язв и развитию осложнений: кровотечения, перфорации, пенетрации.
Прочие механизмы и условия возникновения
Острая язва желудка, осложненная кровотечением, встречается у пациентов с гипергастринемией, гиперкальциемией (единичные случаи).
Классификация
В 1974 г. Forrest и соавторы описали эндоскопические признаки кровотечения из пептической язвы и систематизировали их.
В настоящее время эта классификация получила признание во всем мире.
Классификация Forrest:
Тип F I – активное кровотечение:
– I a – пульсирующей струей;
– I b – потоком.
Тип F II – признаки недавнего кровотечения:
– II а – видимый (некровоточащий) сосуд;
– II b – фиксированный тромб-сгусток;
– II с – плоское черное пятно (черное дно язвы).
Тип F III – язва с чистым (белым) дном.
Краткое описание
Язвенная болезнь желудка острая с кровотечением является основным осложнением язв желудка (ЯЖ) любой этиологии.
Острые ЯЖ по этиологии, как правило, язвы симптоматические и стрессовые.
Под острой язвой желудка (ОЯЖ) следует понимать ЯЖ любой этиологии, имеющую морфологию острой язвы. ОЯЖ следует отличать от эрозии и хронической язвы желудка. Некоторые авторы также понимают под этим термином впервые выявленную ЯЖ или стадию протекания язвенной болезни желудка и двенадцатиперстной кишки ( в т.ч. и хеликобактерной этиологии).
Эрозия – неглубокий дефект, повреждение слизистой оболочки в границах эпителия. Образование эрозии связано с некрозом участка слизистой оболочки. Как правило, эрозии множественны и локализуются преимущественно по малой кривизне тела и пилорического отдела желудка, реже – в двенадцатиперстной кишке (ДПК). Эрозии могуть иметь различную форму при размере от 1-2 мм до нескольких сантиметров. Дно дефекта покрыто фибринозным налетом, края мягкие, ровные и не отличаются от окружающей слизистой оболочки по виду.
Заживление эрозии происходит за 3-4 дня путем эпителизации (полная регенерация) без образования рубца. При неблагоприятном течении возможен переход в острую язву.
Острая язва представляет собой глубокий дефект слизистой оболочки, который проникает до собственно мышечной пластинки слизистой оболочки и глубже. Причины образования острой язвы аналогичны таковым при эрозиях. Острые язвы чаще одиночны; имеют округлую или овальную форму; на разрезе имеют вид пирамиды. Размер острых язв – от нескольких мм до нескольких см. Локализуются на малой кривизне. Дно язвы покрыто фибринозным налетом, она имеет ровные края, не возвышается над окружающей слизистой оболочкой и не отличается от нее по цвету. Зачастую дно язвы имеет грязно-серую или черную окраску вследствие примеси гематина-гидрохлорида.
Микроскопически: слабо или умеренно выраженный воспалительный процесс в краях язвы; после отторжения некротических масс на дне язвы – тромбированные или зияющие сосуды. При заживлении острой язвы в течение 7-14 дней образуется рубец (неполная регенерация). При редком неблагоприятном исходе возможен переход в хроническую язву.
Хроническая язва – характерно выраженное воспаление и разрастание рубцовой (соединительной) ткани в области дна, стенок и краев язвы. Язва имеет округлую или овальную (реже линейную, щелевидную или неправильную) форму. Ее размер и глубина могут быть различными. Края язвы плотные (каллезная язва), ровные; подрытые в проксимальном ее отделе и пологие в дистальном.
Морфология хронической язвы в период обострения: размеры и глубина язвы увеличиваются.
В дне язвы выделяют три слоя:
– верхний слой – гнойно-некротическая зона;
– средний слой – грануляционная ткань;
– нижний слой – рубцовая ткань, проникающая в мышечную оболочку.
Гнойно-некротическая зона уменьшается в период ремиссии. Грануляционная ткань, разрастаясь, созревает и превращается в грубо-волокнистую соединительную (рубцовую) ткань. В области дна и краев язвы усиливаются процессы склероза; дно язвы эпителизируется.
Рубцевание язвы не приводит к излечению от язвенной болезни, поскольку обострение заболевания может произойти в любое время. Под острой язвой, как правило, понимают симптоматическую, стрессорную язву с характерной морфологией, не склонную к хронизации (язва КушингаКушинга язва – язва желудка или двенадцатиперстной кишки, иногда развивающаяся при поражении центральной нервной системы, например после черепно-мозговой травмы
, язва КурлингаЯзва Курлинга – язва желудка или двенадцатиперстной кишки, возникающая в результате серьезной травмы или обширного ожога этих органов
).
Иногда под острой язвой желудка могут понимать впервые выявленную язву желудка без учета ее морфологии. Данный подход представляется не совсем корректным и допустим только в случае невозможности сколько-нибудь достоверно (визуально, гистологически, этиологически) определить или предположить морфологию или этиологию выявленной язвы. Острую язву желудка отличает от хронической хеликобактерассоциированной язвы помимо морфологических особенностей еще и то, что почти всегда удается выявить провоцирующий фактор, при исключении которого заживление язвы и выздоровление происходит достаточно быстро.
Термин пептическая язва, употребляемый в иностранной литературе, позволяет достаточно широко трактовать этиологию язв желудка, включая туда язву желудка, например, при синдроме Золлингера-ЭллисонаСиндром Золлингера-Эллисона (син. гастринома) – сочетание пептических язв желудка и двенадцатиперстной кишки с аденомой панкреатических островков, развивающейся из ацидофильных инсулоцитов (альфа-клеток)
, приеме НПВСНестероидные противовоспалительные препараты (нестероидные противовоспалительные средства/агенты, НПВП, НПВС, НСПВП, NSAID) — группа лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, лихорадку и воспаление.
и прочем, которые отечественная медицина традиционно относит к симптоматическим язвам.
Кровотечение из острой язвы желудка определяется как хотя бы один эпизод кофейной гущи или меленыМелена – выделение кала в виде липкой массы черного цвета; обычно признак желудочно-кишечного кровотечения.
Подробно , выявленных при промывании желудка или после клизмы (вне зависимости от того снижался гематокрит или нет). Следует отметить, что критерии, используемые для определения кровотечения в опубликованных клинических исследованиях, широко варьируются (например, положительная гваяковая проба стула или присутствие крови в назогастральном аспирате, кровавая рвота, мелена или потребность в переливании крови). Таким образом, разные авторы пользуются различными критериями диагностики этого состояния.
Примеры диагнозов:
1. Острый калькулезный холецистит, холецистэктомия (дата); острые стрессовые множественные эрозии и небольшие острые язвы антрального отдела желудка, осложненные кровотечением средней степени тяжести.
2. Ревматоидный артрит; три крупные острые лекарственныеязвы передней стенки тела желудка (прием НПВСНестероидные противовоспалительные препараты (нестероидные противовоспалительные средства/агенты, НПВП, НПВС, НСПВП, NSAID) — группа лекарственных средств, обладающих обезболивающим, жаропонижающим и противовоспалительным эффектами, уменьшают боль, лихорадку и воспаление.
– индометацина).
Эпидемиология
Пол: Все
Возраст: кроме детей младшего возраста
Признак распространенности: Редко
Соотношение полов(м/ж): 2
По статистике стрессовые язвы встречаются наиболее часто (около 80%). У 10-30% пациентов обнаруживаются симптоматические язвы при сердечно-сосудистых заболеваниях. Наиболее редкими являются симптоматические язвы при эндокринных заболеваниях (синдром Золлингера-ЭллисонаСиндром Золлингера-Эллисона (син. гастринома) – сочетание пептических язв желудка и двенадцатиперстной кишки с аденомой панкреатических островков, развивающейся из ацидофильных инсулоцитов (альфа-клеток)
– не более, чем 4 на 1 млн населения в год).
Стрессовые язвы желудка
Стрессовые поражения слизистой желудка (не только язвы, но и подслизистые петехииПетехия – пятно на коже или слизистой оболочке диаметром 1-2 мм, обусловленное капиллярным кровоизлиянием
и некровоточащие эрозии) выявляются эндоскопически у 75-100% пациентов, находящихся в ОРИТОРИТ – отделение реанимации и интенсивной терапии
, в первые 24 часа после поступления. Только 6-10% выявленных поражений слизистой желудка (до 30% язв) сопровождаются кровотечением, которое определяется как хотя бы один эпизод кофейной гущи или мелены, полученной при промывании желудка или после клизмы (вне зависимости от того снижался гематокрит или нет). Только 2-5% пациентов со стрессовыми поражениями слизистой имеют кровотечения, требующие гемотрансфузии.
Симптоматические лекарственные язвы:
1. Установлено, что около 50% язв, связанных с приемом НПВП, осложняются кровотечением.
2. Около 80% язвенных кровотечений останавливаются спонтанно и около 20% продолжаются или рецидивируют после остановки.
3. Около 80% рецидивов кровотечений возникают в первые 3-4 дня.
4. До 10% рецидивов кровотечений приводят к смерти (0,5% – у лиц моложе 60 лет, 20% – старше 80 лет).
Симптоматические язвы при других заболеваниях
Частота развития гепатогенной гастропатииГастропатия – общее название заболеваний желудка.
при циррозе печени составляет 50-60%, гастродуоденальных язв – от 5,5 до 24%. Это в 2,6 раза превышает распространенность язвенной болезни желудка и ДПК среди остального населения.
Болезнь Дьелафуа является относительно редкой причиной кровотечения из верхних отделов желудочно-кишечного тракта.
Изъязвления, как источник массивных гастроинтестинальных геморрагий (кровотечений), отмечаются в 0,3-5,8% наблюдений.
Кровотечения возобновляются у 18-100% пациентов – это отличительная черта заболевания. Кровотечение тяжелой степени отмечается более чем у трети больных.
Подробнее о патологии
Язвы Дьелафуа имеют в литературе синонимы: болезнь Дьелафуа, повреждение Дьелафуа, эрозия Дьелафуа, мальформация Дьелафуа, сосудистая мальформация Дьелафуа, Дьелафуа-подобные повреждения (при отсутствии гистологического заключения), варикозная аневризма, подслизистый артериальный порок развития, артериовенозная мальформация, васкулярная мальформация Дьелафуа, аневризма, желудочный артериосклероз, ангиодисплазия желудка, синдромом Дьелафуа (острые язвы Дьелафуа).
Учитывая такое разнообразие синонимов и причин кровотечения, попадающих под термин язвы Дьелафуа, было достигнуто соглашение, в соответствие с которым, принято не включать в этот термин сосудистые эктазии, а данное состояние трактовать как язва или повреждение Дьелафуа.
Болезнь Дьелафуа – генетическое заболевание, для которого характерно аномальное развитие сосудов желудка (в подслизистом слое). Заболевание сопровождается образованием эрозии (erosio — разъедание) крупной необычно извитой артерии без воспалительных изменений ее стенки. В месте эрозии формируется острая язва, которая в 2-5,7% случаев является причиной массивных желудочно-кишечных кровотечений.
Впервые язва Дьелафуа была описана в 1884 году, а в 1998 выделена в отдельное заболевание и дополнена более подробным описанием. Почти в 85% случаев локализацией эрозии является малая кривизна желудка в 6 см. от места перехода пищевода в желудок. Но известны случаи поражения желчного пузыря, пищевода, кишечника, отделов прямой кишки.
Синдром известен уже более ста лет. Его сложно диагностировать, потому что источник кровянистых выделений пульсирующего или струйного характера находится внутри тканей верхней трети отдела желудка, двенадцатиперстной кишки или других органов желудочно-кишечного тракта. Причиной появления язвы становится истончение стенок небольшой артерии, разрывом аневризмы вследствие ишемии или иной патологии. Кровотечение является профузным артериальным.
Встречается патология редко, в среднем она становится причиной желудочно-кишечных кровотечений верхнего отдела в 1% случаев. Характеризуется синдром Делафуа повторяющимися обильными кровотечениями из невидимого источника. Эту патологию сложно диагностировать по причине того, что разорванная артерия спрятана под слизистым слоем стенки желудка. Обычно очаг кровотечения находится в верхней трети желудка, но может синдром возникать и в тонком и толстом кишечнике, а также в пищеводе, двенадцатиперстной кишке.
Синдром Делафуа – довольно редко встречающаяся патология, которая была описана еще более 100 лет назад. Встречается, как правило, у людей в молодом или среднем возрасте в большинстве случаев без какого-либо желудочного анамнеза.
Синдром Делафуа – это небольшая и изолированная патология сосудов желудка, вызывающая трудности при диагностике (диагностируется в большинстве случаев либо в ходе операции, либо на секционном столе) . Как правило, она проявляется повторными обильными кровотечениями, источник которых в подавляющем большинстве случаев остается не установленным.
В большинстве случаев язвы Делафуа локализуются на дне желудка, хотя известны также случаи, когда они образовывались и в двенадцатиперстной кишке, пищеводе, тонком или толстом отделах кишечника.
Как проявляет себя заболевание в начальной стадии
В 82-85 % всех случаев источник, который провоцирует развитие кровотечения, дислоцируется на расстоянии, равном примерно 5-6 сантиметров от пищеводно-желудочного соустья. Обычно (в большинстве случаев) на сравнительно малой кривизне желудка. В описании клинической картины пациентов с синдромом Дьелафуа часто фигурирует также патология пищевода, поражение тонкой и толстой кишки, в редких случаях – различного рода патологии желчного пузыря, нарушение оттока желчи, в некоторых случаях поражение прямой кишки.
Диагностика синдрома часто довольно затруднительна на ранних стадиях развития. В большинстве случаев заболевание никак себя не проявляет, у больного отсутствует большинство симптомов, которые характерны для гастроэнтерологических патологий. Пациент не жалуется на отрыжку, несварение, тошноту или расстройство пищеварения. Однако следует насторожиться, если иногда больной высказывает следующие жалобы:
- покалывание в области желудка;
- рвота с примесью крови;
- диарея с примесью сукровицы;
- частые рвотные позывы после приема пищи;
- невозможность сосредоточиться на чем-то кроме ощущения дискомфорта и ноющей боли в области желудка (это состояние носит постоянный и выматывающий характер).
Однако эти симптомы являются лишь общими, и нельзя с точностью утверждать, что даже при совокупности они могут сигнализировать о развитии синдрома Дьелафуа. МКБ 10 маркирует острую кровоточащую язву желудка (а это прямое последствие синдрома) кодом К25.0. Это состояние, которое требует немедленной госпитализации.
Стадии развития заболевания
Поскольку диагностика патологии довольно сложна даже для опытных медиков (до тех пор, пока не откроется внутреннее кровотечение), то и определить стадии тяжело. Тем не менее можно разделить патологию на три стадии развития:
- на первой стадии расширяются и истончаются сосуды подслизистого слоя желудка;
- на второй начинается небольшое кровотечение, которое пациент чаще всего оставляет безо всякого внимания;
- на третьей стадии развивается сильное кровотечение, которое угрожает жизни пациента – требуется срочное хирургическое вмешательство.
Основные симптомы заболевания
Как правило, пациент с язвой анастомоза (синдром Делафуа) попадает на операционный стол внезапно даже для самого себя. Язва образуется и начинает кровоточить уже на последних стадиях болезни. До этого пациент может не испытывать каких-либо проблем со здоровьем и отрицать у себя наличие патологии.
Когда начинается кровотечение, симптомы таковы:
- сильная слабость, отсутствие работоспособности;
- рвотные массы с кровью;
- тошнота и рвотные позывы;
- жжение в области солнечного сплетения;
- коллапс;
- гипотензия;
- стул приобретает дегтеобразную консистенцию и цвет;
- наблюдаются общие симптомы сильной кровопотери при болезни Дьелафуа.
Голубой пузырчатый невус – это кожное образование, которое свойственно людям с наличием венозной слабости. У таких людей риск развития синдрома теоретически выше, чем у тех, у кого отсутствуют подобного рода высыпания на коже. Если пациент обнаружил у себя совокупность перечисленных выше симптомов и у него есть голубой невус – это повод обязательно пройти обследование ЭГДС.
Причины развития заболевания
Почему развивается синдром Дьелафуа? Эндоскопическая картина (при проведении исследования ЭГДС) показывает чаще всего наличие эрозированных артерий, однако часто они настолько незначительны или их настолько мало (для развития кровотечения обычно достаточно одной или нескольких), что врач просто может их не заметить. Особенно это касается медиков-новичков в гастроэнтерологии.
Каковы причины того, что артерии и сосуды в подслизистом слое желудка истончаются и на них образуются эрозии? Мнение официальной медицины таково, что причина кроется либо в наследственном факторе, либо в привычке пациента злоупотреблять алкогольными напитками на фоне неправильного питания. На сегодняшний день эти две причины признаны основными при развитии синдрома Дьелафуа. Если человек подозревает, что по наследственной линии ему может достаться этот недуг, то следует регулярно проходить обследование ЭГДС у опытного гастроэнтеролога, а также сдавать общий и биохимический анализ крови хотя бы раз в год.
Локализация язв Дьелафуа
Ранее считалось, что язвы Дьелафуа располагаются по задней стенке верхней трети тела желудка. В настоящее время известно, что заболевание встречается также в пищеводе, в двенадцатиперстной и тонкой кишках, в поперечно-ободочной и прямой кишках. Необходимо подчеркнуть, что язвы Дьелафуа поражая любой отдел желудочно-кишечного тракта, в 60 – 84,4% всех случаев локализуются в проксимальном отделе желудка. В двенадцатиперстной кишке язвы Дьелафуа встречаются от 4,3% до 14% – 22% случаев. При этом в луковице двенадцатиперстной кишки они встречаются в 21%, а в остальной ее части в 14% случаев. Это возможно связано с тем, что кровоснабжение двенадцатиперстной кишки часто осуществляется за счет концевых артерий. Вне желудка и двенадцатиперстной кишки язвы Дьелафуа встречаются редко.
В тонкой кишке, дистальнее связки Trete, язвы дьелафуа встречаются редко и чаще всего выявляются в тощей кишке.
В толстом кишечнике язвы Дьелафуа встречаються редко. В этой области они чаще выявляются в дистальных отделах толстого кишечника. Так Soné Y. с соавторами (2000) на 2000 год нашли описание 22 случаев выявления язв Дьелафуа в толстом кишечнике.
Крайне редко (до 2%) язвы Дьелафу располагаються в пищеводе, в основном в дистальной его части. При этом авторы описывают ее как альтернативный источник на фоне наличия большого варикоза что по нашему мнению исключает возможность постановки такого диагноза. Cleary M. с соавторами (2004) описали язву Дьелафуа располагающуюся в дивертикуле Меккеля, a Lee В. с соавторами (2003) — в дивертикуле двенадцатиперстной кишке.
Сосудистые поражения, которые имеют подобное язве Дьелафуа патогистологическое строение, были описаны также в бронхах и проявлялись обильным кровохарканьем.
В одном из исследований, авторы выявили язвы Дьелафуа в области гастроэнтероанастомоза после резекции желудка по Бильрот II у 43,5% пациентов, в то время как другие только у 2,5% пациентов. Эти кровотечения авторы объясняют возникшими изменениями в анатомии сосудистой сети, и образованием новых сосудов в области гастроэнтероанастомоза. Pecha R.E. с соавторами объясняли возникновение подобных кровотечений, как последствие реакции на инородное тело (внутренние швы).
В литературе доступной из интернета с 1993 по 2003 года Lee Y.T. с соавторами (2003) обнаружили 249 случая описания язв Дьелафуа. Их данные о локализации язв Дьелафуа представлены в таблицах 1 и 2.
Диагностика патологии
Решающее значение для установления источника кровотечения и прогнозирования его рецидива принадлежит эндоскопическому методу. Именно поэтому всем пациентам с кровотечением из верхних отделов ЖКТ показана экстренная эзофагогастродуоденоскопия (ЭГДС) для решения следующих диагностических задач: установить расположение источника кровотечения (пищевод, желудок, ДПК); выявить его природу; определить его характер, оценить возможность эндоскопической остановки кровотечения.
В подавляющем большинстве случаев диагностическая эндоскопическая процедура завершается лечебными манипуляциями — локальным воздействием на источник кровотечения с целью его остановки.
Для прогнозирования язвенного кровотечения и угрозы рецидива по эндоскопическим признакам используют классификацию Форреста (Forrest J.A., 1974).
- Тип F I — активное кровотечение:
- Ia — продолжающееся струйное кровотечение (spurting bleeding);
- Ib — продолжающееся капиллярное подтекание крови (oozing bleeding).
- Тип F II — признаки состоявшегося кровотечения:
- IIa — видимый тромбированный сосуд в дне язвы (visible vessel);
- IIb — фиксированный тромб-сгусток в дне язвы (fixed clot);
- IIс — чёрное пятно — солянокислый гематин в дне язвы (pigmented (black) spot).
- Тип F III — дефект без следов перенесённого кровотечения, язва с чистым белым дном.
Оценка степени тяжести кровопотери
Она проводится на основании совокупности клинических и лабораторных данных, включая оценку параметров ОЦК (Горбашко А.И., 1974):
- I степень — лёгкая кровопотеря: общее состояние удовлетворительное, умеренная тахикардия до 100 в минуту, АД в норме, ЦВД 5-15 см вод.ст., диурез не снижен, гемоглобин не ниже 100 г/л, дефицит ОЦК до 20% к должному. Метаболического ацидоза нет;
- II степень — средняя кровопотеря: общее состояние средней степени тяжести, пульс до 120 в минуту, АД не ниже 80 мм рт.ст., ЦВД ниже 5 см вод.ст., умеренная олигурия, гемоглобин от 100 до 80 г/л, дефицит ОЦК от 20 до 29%. Отмечают компенсированный метаболический ацидоз;
- III степень — тяжёлая кровопотеря: состояние тяжёлое, пульс больше 120 в минуту, АД ниже 80 мм рт.ст., ЦВД — 0, олигурия, гемоглобин меньше 80 г/л, дефицит ОЦК 30% и более. Регистрируют метаболический и дыхательный ацидоз.
Данные анамнеза для оценки объёма перенесённой кровопотери имеют относительное значение. Диагностическую ценность представляют в основном определение длительности кровотечения и выявление клинических признаков острой кровопотери (слабость, головокружение, сердцебиение и др.). Тем не менее наличие в анамнезе коллапса, как правило, указывает на тяжёлую степень перенесённой кровопотери.
Обнаружение при осмотре больного исчезновения розовой окраски складок кожи, бледность конъюнктивы и ногтевых валиков также свидетельствуют о массивной кровопотере. Развитие феномена ортостатической гипотензии (учащение пульса на 20 в минуту при понижении давления более чем на 10 мм рт.ст. в ответ на переход больного из положения лёжа в положение сидя) заставляет предположить острую кровопотерю в объёме около 1000 мл.
Снижение часового (норма 40-60 мл) или минутного (норма 1 мл) диуреза вплоть до анурии; появление одышки, нарушение сознания и психические расстройства характерны для выраженного геморрагического шока.
Дифференциальная диагностика язв желудка
Под маской язвы Дьелафуа может наблюдаться гастроинтестинальное кровотечение из сосуда располагающегося в основании небольшого дефекта слизистой оболочки с “истинной” сосудистой патологией сходного с язвой Дьелафуа. Так Т. Pohle с соавторами (2001) описал случай фиброзно-мышечной дисплазии a.celiac, выглядящей при эзофагогастродуоденоскопии как язва Дьелафуа фундального отдела желудка. Случаи гастроинтестинального кровотечения из подобных язвам Дьелафуа поражений были описаны при Behet’s и Takayasu’s васкулитах, ангиодисплазии прямой кишки, невриноме пищевода, мальтлим-фоме.
Под маской кровотечения из язвы Дьелафуа может протекать и кровотечение из аортопищеводного свища, рака небольших размеров. Leone О. и Kishikawa Н. с соавторами приводят описание двух случаев кровотечения из язв Дьелафуа с последующим выявлением на этих местах рака желудка. Поэтому рекомендуется выполнять повторные эндоскопические исследования с проведением многократных биопсий. Подобную язвам Дьелафуа эндоскопическую картину могут иметь ангиодисплазии, являющиеся источником кровотечения из верхних отделов желудочно-кишечноготракта у больных с почечной недостаточностью, которые по данным Chalasani N. С соавторами (1996) выявляются у 13% пациентов с такой паталогией. Nikolaidis N. с соавторами (2001) у 30% больных с Дьелафуа-подобными повреждениями (не подтвержденными морфологически) отметили тяжелую почечную недостаточность.’
Некоторые авторы, при описании случаев кровотечения из язв Дьелафуа, описывая эндоскопическую картину, указывают на наличие эрозивных, что по нашему мнению не совсем верно.
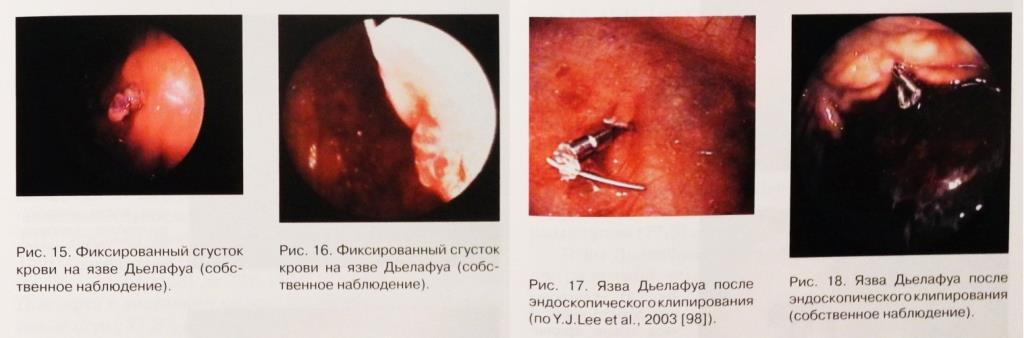
Для постановки диагноза язва Дьелафуа — обязательным является гистологическое его подтверждение либо выявление аномально большого сосуда в виде дуги в подслизистой основе при сонографическом либо ангиографическом исследовании. Учитывая успехи в эндоскопической остановке кровотечений приводящие к выздоровлению пациентов без оперативного лечения, и соответственно невозможности получения гистологического заключения мы считаем, как и ряд авторов, что во всех случаях, когда диагноз ставится только на основании эндоскопического исследования без проведения сонографии или ангиографии, необходимо говорить о подобных язвам Дьелафуа повреждениях.
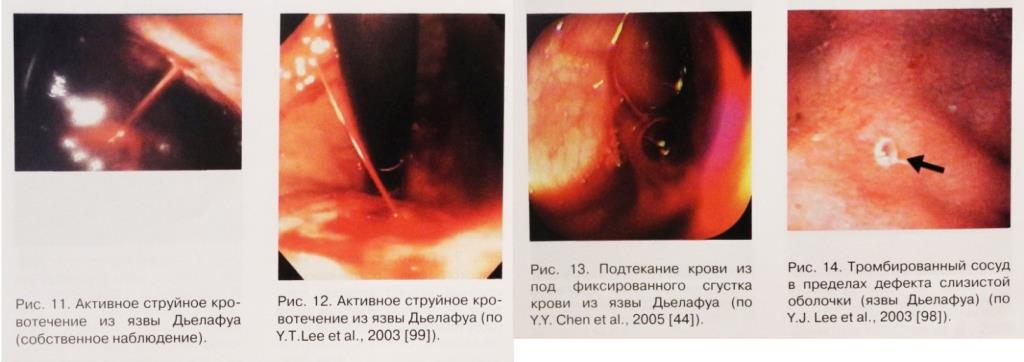
Эндоскопическая диагностика язв Дьелафуа
Эндоскопически язвы Дьелафуа диагностируются во время первой ЭГДС от 49% и 63% – 73% до 92% случаев, что говорит о сложностях их выявления. Некоторые авторы предлагают всем больным проводить промывание желудка или постановку зонда в желудок перед эндоскопическим обследованием для облегчения осмотра.
При эндоскопическом исследовании активное кровотечение из язв Дьелафуа выявляется в диапазоне от 16,7% – 44,4%, до 77% – 79,4% пациентов и даже до 97,8%. Тромбированный сосуд визуализируется в диапазоне от 5,9% – 18,6% до 26 – 28% и даже до 66,7% случаев. Выявление сгустка крови на дне дефекта отмечается в диапазоне от 3,1% до 14% – 25% и даже до 28% – 30% случаев.
Такие различия в частоте эндоскопического выявления активности кровотечения и стигмат кровотечения при язвах Дьелафуа могут быть объяснены различными подходами в методиках осмотра и трактовке выявленных изменений. Различно время выполнения эндоскопического исследования – большинство исследований было проведено в течение 24 часов с момента госпитализации. Имелись и такие исследования, где проводили ЭГДС в течение 1,5 часов с момента госпитализации, но только у больных с клиническими признаками продолжающегося кровотечения.
В связи с маленькими размерами, язвы Дьелафуа диагностируются во время первой эндоскопии в 49% – 92% случаев, требуя в трети случаев повторной эндоскопии. Диагностические неудачи связывают с повышенным количеством крови и сгустков в желудке от 44% до 100% и пропущенными поражениями в 56% случаев из-за их маленьких размеров.
По данным Verma А. с соавторами (2002) в среднем требовалось 2,8 эзофагогастродуоденоскопии, по данным Fockens Р. с соавторами (1996) – 2,5, по данным Norton I.D. с соавторами (1999) – 1,9, а поданным P. Kasapidis с соавторами (2002) – 1,3 эндоскопических исследования, для верификации язвы Дьелафуа.
Повторные эндоскопические исследования необходимы в связи с тем, что источник кровотечения очень маленький или он может быть прикрыт сгустком крови.
Berkelhammer С. с соавторами (2000) первые успешно провели гепаринизацию для верификации язвы Дьелафуа, что в последующем успешно повторили Wright CA. с соавторами (2004) в трудном диагностическом случае. Akahoshi К. с соавторами (1993) первыми сообщили о возможности диагностики язв Дьелафуа при эндосонографическом обследовании, что в последующем подтвердил Squillace S.J. и Fockens Р. с соавторами [59,139].
Эндоскопические критерии постановки диагноза язва Дьелафуа были разработаны N.M. Dy с соавторами (1995):
(1) активное пульсирующее артериальное струйное или подтекающее кровотечение из небольшого (диаметром 3 мм и менее) поверхностного дефекта слизистой оболочки с неизмененной слизистой оболочкой вокруг;
(2) тромбированный сосуд, с или без активного кровотечения, в небольшом (диаметром 3 мм и менее) поверхностном дефекте слизистой оболочки с неизмененной слизистой оболочкой вокруг;
(3) плотный фиксированный сгусток в небольтом (диаметром 3 мм и менее) поверхностном дефекте слизистой оболочки с неизмененной слизистой оболочкой вокруг.
Такому подходу в эндоскопической диагностике язв Дьелафуа придерживается часть специалистов, но большинство авторов считают, что к язвам Дьелафуа необходимо относить поверхностные повреждения слизистой диаметром менее 5 мм.
Ряд авторов отмечает у больных с язвами Дьелафуа альтернативные поражения, которые сами по себе могут быть источником кровотечения. Так I.D. Norton с соавторами (1999) отметили у 18% больных с язвами Дьелафуа эрозивные поражения и у 11% – язвы, но морфологически подтвердили диагноз только в одном случае. N. Schmulewitz и J. Baillie (2001) приводят данные об альтернативных поражениях у 42,5% больных с язвами Дьелафуа, a Verma А. с соавторами (2002) у 71 % пациентов выявили другие источники кровотечения. Chung I.K. с соавторами (2000) приводят два случая, когда при эндоскопически установленном диагнозе язвы Дьелафуа в первом случае в последующем была выявлена кровоточащая язва, а во втором случае варикозный узел в желудке. Но может быть и другая ситуация когда при язве Дьелафуа за источник кровотечения принимаются язвы двенадцатиперстной кишки и больные оперируются по этому поводу, а затем возникает рецидив кровотечения из язвы Дьелафуа.
С появлением эндосонографического оборудования открылись новые возможности для диагностики язв Дьелафуа. «Данная методика позволяет визуализировать все пять слоев стенки полого органа с разрешением до 0,1 мм. Таким образом, удается идентифицировать размер и протяженность расширенной извитой артерии, проникающей через подолизистый слой. Однако дно желудка остается недоступным (слепым) для эндосонографии.
Наиболее сложным является диагностика язв Дьелафуа в тонком кишечнике дистальнее связки Трейца, так как до последнего времени было невозможно выполнить тотальную энтероскопию и поэтому приходилось часто прибегать к лапаротомии. Но в работах посвященных возможностям энтероскопиивыяснилось, что у 64% пациентов подвергаемых исследованиям имелись повреждения в пределах досягаемости стандартного эндоскопа, к тому же, при энтероскопии было возможным не только выявить язву Дьелафуа, но и произвести гемостаз.
До появления двухбаллонных и однобалонных энтероскопов, диагностическая ценность энтероскопии оставалась невысокой из-за возможности осмотреть только 60-125 см дистальнее связки Трейца. Поэтому иногда применялась интраоперационная энтероскопия, как окончательный диагностический метод, с диагностической эффективностью от 50% до 100% которая обычно сопровождается хирургическим вмешательством на источнике кровотечения.
Трудности в диагностике повреждений тонкой кишки разрешила разработка и применение видеокапсулы. Создание эндоскопической капсулы началось доктором Gavriel Idan еще в 1981 году и после апробации на 10 добровольцах с успехом стала использоваться в диагностике источников кровотечения локализованных в тонкой кишке. В США данный метод начал применяться с 2001 года, а с 2003 года стал методом первой линии в диагностике заболеваний тонкого кишечника.
В 2001 году Yamamoto Н. с соавторами описал новый двухбаллонный метод энтероскопии аппаратом фирмы Fujinon, который был разработан ими. Этот аппарат позволяет не только осматривать весь тонкий кишечник, но и проводить эндоскопические вмешательства, что существенно превосходит возможности видеокапсулы. May А. с соавторами (2005) применяя данную технологию, диагностировали язву Дьелафуа у 3 из 137 обследованных пациентов. В 2006 году фирма Olympus выпустила однобаллонный энтероскоп (EnteroPro) позволяющий также осматривать весь тонкий кишечник и проводить эндоскопические вмешательства в нем.
Диагностика язв Дьелафуа в толстой кишке более сложна, чем при локализации в верхних отделах желудочно-кишечного тракта при активном кровотечении и, особенно при его отсутствии. Почти в 50% случаев язвы Дьелафуа могут быть пропущены при эндоскопическом исследовании и могут диагностироваться при ангиографическом исследовании. Причинами ошибок при колоноскопии являются:
• неадекватная подготовка кишечника; • неполноценный осмотр слизистой оболочки за гаустрами;
• небольшой размер повреждения; • выявление другого повреждения, которое могло быть принято за источник кровотечения.
Язва Дьелафуа может быть нераспознана и при выполнении опытным эндоскопистом нескольких колоноскопии, даже при активном кровотечении и при хорошей подготовке толстой кишки перед исследованием. Поэтому при клинической картине кровотечения и не выявлении его источника, рекомендуется диагностические исследования (эзофагогастродуоденоскопия, колоноскопия, энтероскопия) повторять.
Первая помощь при кровотечениях ЖКТ
Основа доврачебной помощи – лед, покой и вызов скорой помощи. Пока «скорая» в пути, создать вокруг пациента атмосферу покоя. Быстро уложить человека горизонтально и приподнять его ноги. Желательно положить лед на живот. Бесконтрольный прием препаратов чреват последствиями, тем более при желудочно-кишечных кровотечениях. Но в экстренных случаях, когда симптоматика принимает ярко выраженный характер, внутримышечно вводят глюконат кальция 10% и два кубика викасола.
В аптечке у потенциального больного должны находиться препараты:
- ледяная аминокапроновая кислота;
- кальций хлор 10% в ампулах;
- шприцы на 5 и 10 кубиков;
- таблетки Дицинона;
- викасол 5% в инъекциях.
Таблетированные препараты принимаются в крайних случаях. Таблетку лучше измельчить, а вместо воды «запить» порошок кусочками льда. Пить воду при желудочно-кишечных кровотечениях категорически воспрещается!
Лечение патологии
Одни хирурги при дооперационной гастроскопии помечают область эрозии метиленовым синим, вводя его в подслизистую оболочку, чтобы облегчить поиск источника кровотечения во время самой операции, другие применяют трансиллюминацию, третьи проводят перфузию желудочных сосудов подкрашенной жидкостью. Из этого следует, что при кровотечениях данной этиологии хирургическая тактика окончательно не решена.
Одни хирурги предпочитают интраоперационные (при обнаружении источника) эндоскопические методы остановки кровотечения (электрокоагуляции, обкалывание источника кровотечения растворами адреналина и полидиаксанона, клипирование), другие считают, что наиболее эффективным методом в данном случае является эмболизация (закупорка специально введенными эмболами) артерий желудка.
Поскольку синдром Делафуа отличается чрезвычайно обильным и рецидивирующим кровотечением, многие хирурги уверены, что единственно возможный способ лечения – хирургический, который подразумевает прошивание локально кровоточащего участка стенки желудка вплоть до мышечного слоя или же иссечение участка желудка, содержащего солитарную эрозию. Так как источник кровотечения довольно часто обнаружить не удается, то многие специалисты выполняют «слепые» резекции желудка, несмотря на то, что в данном случае есть риск не полного удаления эрозии Делафуа.
Как видно, синдром Делафуа не просто редкое, но и довольно сложное заболевание, которое требует незамедлительного хирургического вмешательства, правильно выполнить которое сможет только высококвалифицированный специалист.
Синдром Дьелафуа – что делать?
Если гастроэнтеролог сообщил о возможном развитии кровотечения из-за синдрома, то следует попросить его выписать препараты для профилактики. Некоторые врачи прописывают венотоники, прием которых на регулярной основе способствует укреплению стеной и артерий. Другие врачи считают, что только строгая диета и здоровый образ жизни способен предотвратить развитие язвы и кровотечения.
В первую очередь не стоит паниковать. Просто следует регулярно проходить обследование, прислушиваться к своему состоянию и полностью отказаться от вредных привычек.
- https://diseases.medelement.com/disease/%D1%8F%D0%B7%D0%B2%D0%B0-%D0%B6%D0%B5%D0%BB%D1%83%D0%B4%D0%BA%D0%B0-%D0%BE%D1%81%D1%82%D1%80%D0%B0%D1%8F-%D1%81-%D0%BA%D1%80%D0%BE%D0%B2%D0%BE%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%D0%BC-k25-0/12222
- https://MoyJivot.com/zabolevaniya/yazva/delafua
- https://FB.ru/article/436491/sindrom-delafua-opisanie-simptomyi-i-osobennosti-lecheniya
- http://family-doctor.com.ua/zdorove-ot-a-do-ya/gastroenterologiya/zheludochno-kishechnoe-krovotechenie-yazva-delafua