Хронический гастрит – современные методы лечения и дифференцированная терапия
Содержание
- 1 Что такое бактерия Helicobacter pylori и в чем ее опасность
- 2 По каким причинам возникает данная патология
- 3 Формы поражения хеликобактером
- 4 Особенности течения гастрита, асоциированного с HP
- 5 Хеликобактер-ассоциированный гастрит: симптомы
- 6 Диагностика хеликобактерного гастрита: гастроскопия, биопсия, хелик-тест
- 7 Лечение НР-ассоциированного хронического гастрита
- 8 Лечение аутоиммунного хронического гастрита
- 9 Лечение других форм хронического гастрита
- 10 Лечение рефлюкс-гастрита
- 11 Лечение медикаментозного хронического гастрита
- 12 Какой должна быть диета при лечении хеликобактериоза
- 13 Подход современных врачей-гастроэнтерологов к эрадикации HP
- 14 Меры профилактики
Что такое бактерия Helicobacter pylori и в чем ее опасность

Бактерия Helicobacter pylori
Helicobacter pylori является спиралеобразным микроорганизмом, колониезирующим главным образом антральный отдел желудка. Ее форма и присутствие жгутиков помогают ей внедряться в слизистую желудка и 12-перстной кишки и упрощают передвижение в слизи, обволакивающей внутреннюю поверхность стенки желудка. У 90 % заражённых данным микроорганизмом людей хеликобактерная инфекция не вызывает появление никаких проявлений. В остальных ситуациях Helicobacter pylori может вызывать развитие:
- атрофического гастрита;
- дуодента;
- язвенной болезни желудка;
- язв двенадцатиперстной кишки;
- рака желудка (аденокарциномы);
- лимфомы желудка (MALT-лимфомы).
Всемирная организация здравоохранения отнесла Helicobacter pylori к канцерогенам 1 группы. Данного возбудителя обозначают как главную причину возникновения рака некардиального отдела желудка.
По каким причинам возникает данная патология
Причина гастрита хеликобактер пилори – это инфицирование бактерией Helicobacter pylori. Обычно впервые человек с ней сталкивается в детском возрасте. Различают пути проникновения инфекции при прямом контакте с носителем инфекции или больным человеком либо опосредованно:
- со слюной (поцелуи);
- с заражённой пищей;
- со столовыми приборами;
- с бутылочкой;
- с медицинским инструментом, который прошёл недостаточную стерилизационную обработку.
Helicobacter pylori поражает слизистую желудка и 12-перстной кишки. Существуют следующие этапы формирования хеликобактерного гастрита:
- Микроорганизм попадает в пилорический отдел желудка, для которого характерен высокой уровень мочевины. Бактериальный фермент уреаза вызывает превращение аммиака из мочевины. Аммиак создаёт вокруг себя щелочную среду и убирает действие соляной кислоты. Тем самым создаётся среда, подходящая для роста и размножения Helicobacter pylori.
- Возбудитель также продуцирует муциназу, которая вызывает разрушение протеина муцина и делает слизь более жидкой. Вследствие этого бактерия фиксируется к эпителиальным клеткам слизистой пилорического отдела желудка.
- Клетки эпителия повреждаются, и бактериальные агенты начинают размножаться и обсеменяют всю слизистую пилорического отдела желудка. Возникает воспаление за счёт повреждения клеток, действия ферментов бактерий и ощелачивания нормальной кислой среды желудка.
- Аммиак стимулирует активность G-клеток желудка, вызывая увеличение секреции гастрина и снижение уровня соматотропина. Следствием этих превращений становится уменьшение рН желудочного сока. Формируется хеликобактерный гастрит с повышенной кислотностью.
- При дальнейшем поражении слизистой создаются условия для образования эрозий и язв.
Формы поражения хеликобактером
Выделяют такие возможные формы поражения желудка Хеликобактером:
- латентная форма – больной может даже не знать о существовании заболевания. У человека присутствует Хеликобактер на слизистой, но никаких проявлений болезни не возникает. Бактерия может быть обнаружена только при проведении обследования;
- острый гастрит – это заболевание характеризуется выраженными симптомами. Человек обращается к гастроэнтерологу с жалобами на сильные боли, постоянную тошноту и рвоту. Затем проявления снижаются, развивается хроническая форма заболевания;
- хронический атрофический гастрит – болезнь протекает поэтапно. Вначале она развивается только в антральной части, но в дальнейшем поражает и другие отделы;
- хронический гастродуоденит – процесс заражения охватывает двенадцатиперстную кишку. Самые распространённые симптомы болезни – это эрозии, отеки;
- язвенная болезнь – возникает как следствие хронического гастрита, спровоцированного Хеликобактером. При отсутствии своевременного лечения может развиться онкологическое заболевание.
Особенности течения гастрита, асоциированного с HP
Главными симптомами хронического гастрита являются диспепсические расстройства. Пациенты предъявляют жалобы на тошноту, тяжесть в области желудка после приема пищи, отрыжку, изжогу, урчание в животе. Характерным симптомом для гастрита, ассоциированного с HP, является расстройство стула: кашицеобразный стул, императивные позывы к дефекации. Нарушения стула носят непостоянный характер, но дают о себе знать.
Реже отмечается горечь и жжение во рту, отрыжка воздухом.
Хронический гастрит может вызывать такие симптомы, как слабость, раздражительность, повышенная утомляемость, потеря интереса к происходящему. Такие симптомы зовутся «общими» и характерны для многих инфекционных заболеваний.
Хеликобактер-ассоциированный гастрит: симптомы
Самостоятельное лечение Helicobacter Pylori-ассоциированного хронического гастрита невозможно: для устранения инфекции и вреда, который она нанесла желудку, требуется участие квалифицированных и опытных специалистов и применение медицинского оборудования последнего поколения. Поэтому при наличии одного или нескольких из перечисленных ниже симптомов, обязательно обратитесь к врачу:
- боль в верхней части живота, которая может возникать как непосредственно после приема пищи, так и спустя 1-2 часа;
- нарушения стула, выражающиеся в склонности к запорам на начальном этапе развития болезни, а по мере ее развития — в чередовании запоров и диареи;
- изжога и/или частая отрыжка с кислым вкусом;
- диспепсический синдром (чувство быстрого насыщения, ощущение тяжести в желудке, распирающее ощущение в эпигастральной области);
- нарушения аппетита.
Хеликобактер-ассоциированный гастрит — заболевание, которое нуждается в профессиональном подходе к лечению. Только так становится возможным устранить причину проблемы и не допустить развития язвенной болезни желудка или атрофических процессов в его слизистой оболочке.
Диагностика хеликобактерного гастрита: гастроскопия, биопсия, хелик-тест
Помимо стандартных методов обследования больного (анализы крови, мочи, кала, УЗИ внутренних органов), при подозрении на хронический гастрит бактериальной природы в обязательном порядке проводится гастроскопия. Желудок осматривается через зонд, на конце которого находится камера с подсветкой. Оценивается изменение слизистой желудка, его поверхность осматривают на наличие эрозий, язв, новообразований.
Во время гастроскопии проводится биопсия тканей из разных отделов желудка. Полученные образцы направляют на микроскопическое исследование. Используя специальную окраску препаратов, доктор под микроскопом может определить присутствие Helicobacter pylori в желудке пациента.
Более простым и доступным методом является проведение хелик-теста (уреазный дыхательный тест). Это абсолютно безболезненное исследование, основанное на способности бактерии HP проявлять уреазную активность. Пациент выпивает раствор мочевины, а затем дышит через специальную трубку с индикатором. В результате реакции гидролиза идет выделение газа, которое отмечается в трубке изменением окраски.
В каких случаях стоит искать Helicobacter pylori
Существует ряд показаний, при которых рекомендовано обследоваться на наличие хеликобактерной инфекции. Рекомендуется пройти диагностическое исследование при таких симптомах:
- присутствие диспепсических явлений (болевые ощущения или дискомфорт в верхней части живота, тошнота, метеоризм, нарушение стула и др.);
- ежедневный неприятный запах изо рта;
- хроническое воспаление желудка;
- хроническое воспаление 12-перстной кишки;
- язвенная болезнь желудка и/или 12-перстной кишки;
- злокачественное образование желудка (аденокарцинома или MALT-лимфома);
- рецидивирующий кариес;
- желудочно-пищеводный рефлюкс;
- приём блокаторов протонного насоса (омепразол, пантопрозол, лансопрозол и др.) более 10 дней;
- выявление хеликобактерной инфекции у членов семьи;
- отягощённый наследственный анамнез (случаи язвенной болезни желудка или 12-перстной кишки, рака желудка у ближайших родственников);
- ухудшение внешнего вида кожных покровов (акне и аллергические реакции);
- контроль излеченности после антихеликобактерной терапии.
Диагностика перед лечением
После проведения общего осмотра и прощупывания области живота гастроэнтеролог может рекомендовать ряд анализов и дополнительных обследований:
- общий анализ крови (выявляет уменьшение уровня красных кровяных телец и гемоглобина в случае анемии);
- общий анализ мочи;
- копрограмма (выявляет признаки нарушения пищеварения);
- исследование кала на скрытую кровь (с целью определения возможных кровотечений);
- исследование крови на (уменьшение содержания пепсиногена I и II, увеличение гастрина наблюдается при аутоиммунном гастрите);
- фиброгастродуоденоскопия с забором биоптатов из 5 зон желудка для проведения последующего гистологического исследования слизистой желудка;
- измерение кислотности желудочного содержимого, используя методы внутрижелудочной рН-метрии и зондирования;
- исследования для выявления Helicobacter pylori;
- рентгеноскопическое обследование;
- УЗИ органов брюшной полости.
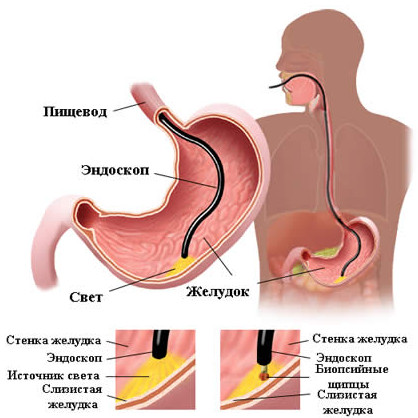
Стандартом для постановки диагноза хеликобактерного гастрита является осуществление эндоскопического обследования с дальнейшим гистологическим исследованием биопсийного материала, которое позволяет определить степень обсемененности слизистой желудка бактериями Helicobacterpylori, выраженность воспаления, атрофические и метапластические изменения.
Существуют следующие способы обнаружения Helicobacter pylori:
- Инвазивные методы (изучение кусочков слизистой, полученных при выполнении биопсии во время фиброгастродуоденоскопии):
- бактериологическое исследование (посев на специальную среду);
- гистохимическое исследование (окрашивание гистологических препаратов с последующей оценкой результатов под микроскопом);
- ПЦР-диагностика;
- быстрый уреазный тест.
- Неинвазивные методы:
- серологический метод (установление содержания в крови пациента антител к Helicobacter pylori);
- ПЦР (выявление антигена возбудителя в кале пациента);
- дыхательный тест (заключается в регистрации меченого углерода в выдыхаемом углекислом газе, образующимся при расщеплении принятого раствора мочевины с меченым атомом углерода бактериальным ферментом уреазой).
Диагностика после лечения
Основными критериями оценки терапии хеликобактерного гастрита является состояние слизистой желудка и эрадикация (полное уничтожение) Helicobacter pylori. Морфологическое состояние слизистой может быть оценено при проведении повторной фиброгастродуоденоскопии (при эрозивных и язвенных поражениях). Для получения достоверных результатов об эрадикации Helicobacter pylori необходимо придерживаться следующих правил:
- Диагностика эрадикации проводится не ранее, чем через 1 месяц после осуществления антихеликобактерной терапии или применения любых антибиотиков и антисекреторных средств.
- Для контроля излеченности желательно использовать два метода из перечисленных выше.
- Для контроля эрадикации рекомендуется проведение дыхательного теста или обнаружение антигена Helicobacter pylori в кале.
Лечение НР-ассоциированного хронического гастрита
Цель лечения – уничтожение (эрадикация) бактерий Helicobacter pylori (НР) (читается как “хеликобактер пилори”) в слизистой оболочке желудка и нормализация кислотности.
Алиментарный фактор является фактором риска хронического гастрита, поэтому лечебное питание сохранило свое значение, однако с учетом современных взглядов занимает скромное место в лечении больных. При хроническом гастрите, ассоциированном с НР, с повышенной секреторной функцией в период обострения назначают лечебный стол № 1, который обладает буферными свойствами и обеспечивает механическое, термическое и химическое щажение слизистой оболочки. Запрещаются крепкие мясные и рыбные навары, жирные сорта мяса и рыбы, сырая непротертая клетчатка, соленые блюда, острые закуски, консервы, копчености, сдобное тесто, пироги, черный хлеб, очень холодные напитки, воды, содержащие углекислоту. После наступления ремиссии больному назначается общий стол с исключением продуктов, которые могут вызвать обострение.
При этой форме гастрита возможна этиотропная терапия – уничтожение (эрадикация) бактерий НР в слизистой оболочке желудка. Эрадикационную терапию проводят антибиотиками в сочетании с антисекреторными препаратами:
- Используются антибактериальные средства из группы пенициллина (амоксициллин), макролидов (кларитромицин), тетрациклина (тетрациклина гидрохлорид) и производные нитроимидазола (метронидазол, тинидазол).
- Антисекреторные препараты представлены: блокаторами Н2-гистаминовых рецепторов: ранитидин (ранисан, зантак, гистак) назначают по 150 мг 2 раза в день или фамотидин (квамател, ульфамид, гастросидин) по 40 мг/сут, и ингибиторами протонной помпы (ИПН): омепразол (омез, лосек, зероцид) по 20 мг 2 раза в день. Антисекреторные препараты назначают независимо от приема пищи с интервалом в 12 часов, антибиотики – в конце приема пищи.
Антациды широко используют для лечения хронического гастрита. В последнее время доказан их хороший гастропротективный эффект наряду с антисекреторным. Назначают препараты в межпищеварительный период и на ночь. Это обеспечивает более продолжительное действие. Преимущество имеют невсасывающиеся алюминий-содержащие антациды: актал, альфогель, фосфалюгель; содержащие алюминий и магний: алмагель, маалокс, маалокс-70, гастал, протаб и др. Всасывающиеся антациды используются реже, эффект их меньше, непродолжительнее, больше побочных действий. Однако из этой группы хорошо себя зарекомендовали ренни, содержащий кальция карбоната и магния карбоната. Традиционно используют комбинацию невсасывающихся антацидов с обволакивающими и адсорбирующими (викалин, ротер, викаир) средствами.
М-холинолитики (0,1% раствор атропина, 0,2% раствор платифиллина, гастроцепин 25–50 мг) оказывают хороший обезболивающий эффект, нормализуют моторику и секрецию желудка. Предпочтительнее гастроцепин, так как он является селективным М-холинолитиком и поэтому не имеет побочных действий, свойственных атропину.
Схемы, рекомендуемые для эрадикации Helicobacter pylori
Приемлемой схемой эрадикации Helicobacter pylori считается такая терапия, которая обеспечивает не менее чем 80 % излечения от хеликобактерной инфекции (излечение должно быть подтверждено повторным обследованием), а также заживления язвы или гастрита, имеющий продолжительность не более 14 суток. При этом эрадикационная схема должна обладать приемлемо низкой токсичностью, иначе говоря, побочные действия лекарственных препаратов могут возникать не более чем у 10-15 % больных и в большинстве случаев не быть столь серьёзными, чтобы требовать досрочного прекращения лечения. Постоянно разрабатываются новые схемы и протоколы эрадикации хеликобактерной инфекции.
В связи с различной резистентностью к антибиотикам в разных регионах мира, распространённостью различных штаммов HP, генетическими особенностями населения, в разных странах или группах стран вырабатываются свои рекомендации в отношении эрадикации HP. Некоторые из этих параметров, в частности, резистентность HP к определенным антибиотикам, меняется с течением времени. Выбор конкретной схемы определяется также индивидуальной непереносимостью больного к препаратам, а также чувствительностью штаммов HP, которыми инфицирован больной.
На X съезде Научного общества гастроэнтерологов России 5 марта 2010 года были приняты следующие схемы эрадикации НР:
Первая линия
- Вариант 1
Трёхкомпонентная терапия, включающая перечисленные ниже препараты, которые принимаются в течение 10-14 дней: один из ИПН (омепразол, омез, лосек, зероцид и др.) в «стандартной дозировке» 2 раза в день + амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) + кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день) или нифурател (400 мг 2 раза в день).
- Вариант 2
Четырёхкомпонентная терапия, включающая в дополнении к препаратам варианта 1 препарат висмута, её продолжительность также 10-14 дней: один из ИПН в «стандартной дозировке» + амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) + кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день), или нифурател (400 мг 2 раза в день) + висмута трикалия дицитрат 120 мг 4 раза в день или 240 мг 2 раза.
- Вариант 3
Если у больного имеется подтверждённая внутрижелудочной рН-метрией атрофия слизистой оболочки желудка с ахлоргидрией и ему, таким образом, нецелесообразно назначать кислотоподавляющие препараты (ИПН или Н2-блокаторы), применяется третий вариант (продолжительностью 10-14 дней): амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) + кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день), или нифурател (400 мг 2 раза в день) + висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день).
- Вариант 4
Если пожилым больным невозможна полноценная эрадикационная терапия, применяют усечённые схемы:
- Вариант 4А, длительность терапии 14 дней: один из ИПН в «стандартной дозировке» + амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) + висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день).
- Вариант 4Б: висмута трикалия дицитрат по 120 мг 4 раза в день в течение 28 дней. При наличии болей в области желудка — короткий курс ИПН.
- Вариант 5
При наличии аллергии к большому числу антибиотиков или если пациент отказывается от приёма антибактериальных препаратов, назначают курс продолжительностью 14 дней без антибиотков: один из ИПН в «стандартной дозировке» + 30%-ный водный раствор прополиса (100 мл два раза в день натощак).
Вторая линия
Эрадикация HP по схемам второй линии проводится в случае неуспеха терапии по одной их схем первой линии.
- Вариант 1
Классическая четырёхкомпонентная схема, длительность терапии 10-14 дней: один из ИПН в «стандартной дозировке» + висмута трикалия дицитрат (по 120 мг 4 раза в день) + метронидазол (по 500 мг 3 раза в день) + тетрациклин (500 мг 4 раза в день).
- Вариант 2
Четырёхкомпонентная схема, длительность терапии 10-14 дней: один из ИПН в «стандартной дозировке» + висмута трикалия дицитрат (по 120 мг 4 раза в день) + амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) + нитрофурановый препарат: нифурател (400 мг 2 раза в день) или фуразолидон (100 мг 4 раза в день).
- Вариант 3
Четырёхкомпонентная схема, длительность терапии 14 дней: один из ИПН в «стандартной дозировке» + висмута трикалия дицитрат (по 120 мг 4 раза в день) + амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) + рифаксимин (400 мг 2 раза в день).
Третья линия
Проводится только при отсутствии результата от эрадикации HP по второй линии и после определения чувствительности микроорганизма к определённым антибиотикам.
Питание при хеликобактерной инфекции
Особое внимание следует уделить ежедневному рациону. Питание при хеликобактерной инфекции должно быть разнообразным и качественным, чтобы обеспечить адекватный иммунитет и быстро вылечить заболевание. В меню включают продукты, которые способствуют эрадикации возбудителя. Диета при Хеликобактер пилори в желудке имеет следующие особенности.
Таблица 4. Разрешенные и запрещенные продукты питания при хеликобактерной инфекции
| Ингредиенты, которые можно есть | Запрещенные ингредиенты |
| Нежирное мясо — говядина, свинина | Субпродукты, включая кожу, хрящи; жирное мясо |
| Рыба нежирных сортов | Рыба жирных сортов, копченая |
| Растительная пища — брокколи, содержащая суфоран; фасоль, чечевица в умеренном количестве, тыква на пару | Щавель, чеснок, редька в сыром виде |
| Каши — гречневая, овсяная, рисовая | Грибы; консервированные и маринованные продукты |
| Фрукты — бананы, сливы, персики | Кислые яблоки, ягоды |
| Специи — корица, имбирь, тимьян, карри, куркума | Специи — острый красный и черный перец |
| Нежирное молоко, кефир, йогурт, творог, твердые сыры | Молочные продукты с высоким процентом жирности — сливки, ряженка, жирные сыры |
| Супы на овощных отварах | Кислый борщ, мясной, грибной, рыбный бульон |
| Компоты, кисели | Соки из кислых фруктов, фреши, газированные напитки, кофе |
| Пресный подсушенный хлеб | Дрожжевая выпечка |
Лекарства при гастрите
Врачи при медикаментозном лечении гастритов применяют антибиотики. Сюда относятся препараты:метронидазол, трихопол, амоксициллин, кларитромицин. Препараты понижают прогрессию соляной кислоты желудка. Лечение длится от 7 до 14 дней. В большинстве случаев (примерно 90% болеющих) полностью избавляются от бактерий и инфекционной болезни. Если лечение не дало положительных результатов, назначается дополнительный курс лечения в 7 дней, иными лекарственными препаратами.
Лишь врач вправе назначить определённое лечение гастрита для пациента индивидуально после прохождения ряда обязательных медицинских анализов.
Народные методы лечения
С утра перед завтраком нужно выпить стакан чистой воды, это помогает организму избавиться от шлаков и токсинов. Питаться небольшими порциями и хорошо пережёвывать пищу. Диета – главное правило народной терапии. В пищу употреблять лучше супы и молочные каши. Полезно пить зелёный чай.
Рассмотрим наиболее распространённые и проверенные рецепты народной медицины, применяемые при гастрите:
- Морковный сок. Помогает при лечении хронического гастрита, нужно пить 3 недели на пустой желудок.
- Картофельный сок. 1/3 стакана выпивается за час до еды трижды в день.
- Овсяный кисель. Обволакивает стенки желудка и смягчает боль.
- Лист подорожника. Если уровень кислотности низкий, требуется съедать зелёный лист раз в день.
- Алоэ. Если мучают запоры при хроническом гастрите, рекомендуется принимать растение по 2 чайные ложки трижды в день перед едой. Такой вид лечения длится месяц.
- Яблоки.
- Тёплый растворенный мёд. Принимают не больше 200 г в день.
Лечение аутоиммунного хронического гастрита
Цель – наиболее полная заместительная терапия, компенсация атрофических процессов.
Лечебное питание: назначают стол № 2, который наряду с механическим щажением слизистой оболочки желудка вызывает химическую стимуляцию желудочной секреции. Запрещаются острые блюда, грубая растительная клетчатка, свежий хлеб, сдобные пироги, жирное мясо, копчености. При секреторной недостаточности ограничивают продукты, вызывающие брожение в кишечнике (молоко, сдобное тесто, мягкий хлеб, бобовые, виноград и т. д.), а также тугоплавкие жиры. Компенсация нарушенного пищеварения достигается путем добавления продуктов, содержащих кислые валентности (кислые яблоки, лимон, яблочный уксус).
С целью коррекции предусматривается назначение средств заместительной терапии: натуральный желудочный сок по 1–2 столовые ложки 3–4 раза во время еды, абомин по 0,2 г 3 раза в день, предварительно растворенный в половине стакана воды, пепсидил по 1 – 2 столовые ложки на полстакана воды 3 – 4 раза в день во время еды. Препараты назначают после ликвидации воспаления. Показаны ферментные препараты: фестал, энзистал, дигестал (содержат основные компоненты поджелудочной железы, желчи и геммицеллюлозу) по 1 – 3 драже во время еды; панкреатин, мезим-форте, креон, панцитрат (содержит амилазу, липазу, протеазу) по 1 –2 таблетки во время еды. Ферментные препараты выполняют заместительную функцию в связи со сниженной активностью панкреатической секреции. Для стимуляции секреторной функции назначают лимонтар (содержит янтарную и лимонную кислоты, стеарат кальция), принимают по 1 таблетке до еды, предварительно растворив в 10–15 мл воды.
Для улучшения репаративных процессов назначают гастроцитопротекторы. С этой целью используют сукральфат (вентер) по 1,0 г 3 раза в день до еды и на ночь. Продолжают использовать солкосерил (экстракт крови крупного рогатого скота), способствующий синтезу простагландинов; по 2–5 мл внутривенно масло облепиховое, шиповника и др., содержащее антиоксиданты и препятствующее процессам перекисного окисления липидов по 1 чайной ложке 3 раза в день до еды.
При диспептическом синдроме показаны прокинетики, нормализующие моторную функцию гастродуоденальной зоны (мотилиум по 0,01 г 3 раза в день, цизаприд (координакс) по 0,01 г 3 раза в день перед едой). Метоклопрамид (церукал, реглан) в настоящее время из-за побочных свойств используется реже.
В период обострения заболевания, несмотря на то, что в слизистой оболочке желудка преобладает атрофия, возникает необходимость в назначении противовоспалительной терапии. С этой целью традиционно назначают средства растительного происхождения, оказывающие также адсорбирующее и обволакивающее действие: плантаглюцид в виде гранул по 0,5–1,0 г на полстакана воды 3 раза в день перед едой, настой из листьев подорожника, полыни, тмина, душицы, тысячелистника, ромашки, трилистника, мяты, корня валерианы, зверобоя из соотношения 10–15 г на 200 мл воды, принимают по полстакана 2–4 раза в день до еды в течение 3–4 недель.
При аутоиммунном (атрофическом) гастрите с мегалобластной анемией, подтвержденной исследованием костного мозга, и сниженным уровнем витамина В12 лекарственное лечение включает внутримышечное введение 1 мл 0,1% раствора оксицианкобаламина в течение 6 дней, далее – в той же дозе в течение месяца препарат вводится 1 раз в неделю, а в последующем длительно (пожизненно) – 1 раз в 2 месяца.
Лечение других форм хронического гастрита
При всех других формах данного заболевания проводится симптоматическое лечение с использованием следующих препаратов:
- При язвенной диспепсии:
- гастроцепин 25–50 мг 2 раза в день
- маалокс (гастал, ремагель, фосфалюгель и др.) по 2 таблетки или 15 мл через час после еды
- При дискинетической диспепсии:
- домперидон (мотилиум) или цизаприд (координакс и др. аналоги) 10 мг 3–4 раза в день перед едой + маалокс или другой антацид 2 таблетки или 15 мл 3 раза через 1 час после еды
Продолжительность стационарного лечения – 10 дней. Требования к результатам лечения:
- отсутствие симптомов, эндоскопических и гистологических признаков активности воспаления и инфекционного агента (полная ремиссия);
- прекращение боли и диспептических расстройств, уменьшение гистологических признаков активности процесса без эрадикации НР.
Лечение рефлюкс-гастрита
Цель – нормализация моторики желудочно-кишечного тракта и связывание желчных кислот.
Для нормализации двигательной функции назначают прокинетики. Этими свойствами обладают блокаторы дофаминовых рецепторов: метоклопрамид (реглан, церукал), мотилиум (домперидон); стимуляторы холинергических рецепторов: координакс (цизаприд). Они повышают тонус привратника и интрагастральное давление, увеличивают пропульсивный клиренс содержимого из желудка, устраняют симптомы диспепсии.
Важное место в лечении занимают антациды, преимущественно невсасывающиеся (маалокс, фосфалюгель, гастал и др.), которые снижают агрессивные свойства кишечного содержимого и предохраняют слизистую оболочку желудка за счет связывания желчи. Назначают также сукральфат (вентер) по 1,0 г внутрь 3 раза за 30 минут до еды и на ночь. Препарат, соединяясь с белком, образует защитный слой на слизистой оболочке, препятствует действию факторов агрессии, абсорбирует желчь. При неэффективности показано оперативное лечение.
Лечение медикаментозного хронического гастрита
Цель – повышение защитных свойств слизистой оболочки.
Прежде всего необходима отмена нестероидных противовоспалительных средств, которая может привести к регрессии воспаления в желудке. Из медикаментозных средств наибольшее значение имеют синтетические простагландины, которые улучшают микроциркуляцию, способствуют образованию сурфактант-подобных соединений: мизопростил (сайтотек) назначают по 200 мкг 3–4 раза во время еды и на ночь. Кроме того показаны блокаторы протонного насоса: омепразол (омез, лосек и т. д.), блокаторы Н2-рецепторов гистамина (ранитидин, фамотидин) и антациды.
Какой должна быть диета при лечении хеликобактериоза
Питание при хеликобактерном гастрите определяется степенью кислотности желудочного содержимого. В начальной стадии заболевания диета соответствует гиперацидному гастриту, а при дальнейшем течении патологии – гастриту с пониженной секрецией.
В период обострения хеликобактерного гастрита рекомендуется:
- частое (5-6 раз в день) дробное питание небольшими порциями до 200 грамм;
- пища должна быть тёплой (слишком горячее или слишком холодное не рекомендуется);
- запрещены спиртные напитки и курение;
- необходимо избегать острого, жареного, копчёного, кислого, мучного, сладкого и кофе;
- щадящее питание измельчённой едой: каши, супы-пюре, овощные пюре и др.;
- овощи и фрукты употреблять термически обработанные;
- приветствуются варёное и приготовленное на пару мясо и овощи.
Подход современных врачей-гастроэнтерологов к эрадикации HP
Избавление пациента с гастритом от бактерии хеликобактер пилори, вызвавшей заболевание, зовется эрадикацией. Это стандартизированный план лечения, одобренный Всемирной организацией здравоохранения. Решения подобного уровня принимаются на специальных конференциях с участием ведущих гастроэнтерологов мира.
Эрадикация Helicobacter pylori состоит из трех компонентов:
- Назначение ингибиторов протонного насоса (Омепразол, Пантопрозол, Рабепрозол).
- И двух антибиотиков: амоксициллин (или метронидазол) и кларитромицин.
Может быть применен и четвертый компонент этой схемы — препарат висмута (Де-нол).
Схемы имеют несколько вариантов, которые зовутся линиями. Выбор остается за врачом в зависимости от тяжести заболевания, сопутствующих патологий, региона проживания и т. д. В каждой стране сообщества гастроэнтерологов вносят в схему свои коррективы относительно выбора препарата, его дозировки и продолжительности курса. Ведь чувствительность к антибиотикам в различных регионах проживания может отличаться. То, чем лечат в Америке, может не дать эффекта для россиянина.
Меры профилактики
Для предупреждения заражения хеликобактерной инфекцией и реинфицирования после ее эрадикации необходимо соблюдать комплекс профилактических мер. Прежде всего требуется соблюдать правила личной гигиены. Рекомендуется:
- мыть руки перед едой и после уличных прогулок;
- иметь отдельные столовые приборы, чашку и тарелку для каждого члена семьи;
- не пользоваться общей немытой посудой;
- не пробовать еду у другого человека (облизанное, обкусанное);
- не пить из одной бутылки;
- пользоваться индивидуальными средствами личной гигиены (зубная щётка);
- целоваться только с близкими людьми;
- обследовать всех членов семьи и близких на наличии хеликобактерной инфекции и при ее обнаружении пролечить ее;
- обращаться за помощью в проверенные официальные лечебные учреждения, где медицинский инструментарий подвергается достаточной стерилизационной обработке.
- http://GastroMedic.ru/gastrit/helicobacternyj-gastrit.html
- https://gastrot.ru/gastrit/helikobakternyj
- https://MedAboutMe.ru/zdorove/publikacii/stati/sovety_vracha/osobennosti_gastrita_assotsiirovannogo_s_helicobacter_pylori/
- https://www.1-clinic.ru/solveproblems/associirovannyj-gastrit-helicobacter-pylori.html
- http://medicoterapia.ru/hronicheskiy-gastrit-2-lechenie.html
- https://stomach-diet.ru/bakteriya-helikobakter-pilori-v-zheludke/
- https://GastroTract.ru/bolezn/gastrit/helikobakternyj-gastrit.html