Что такое рефлюксная болезнь пищевода
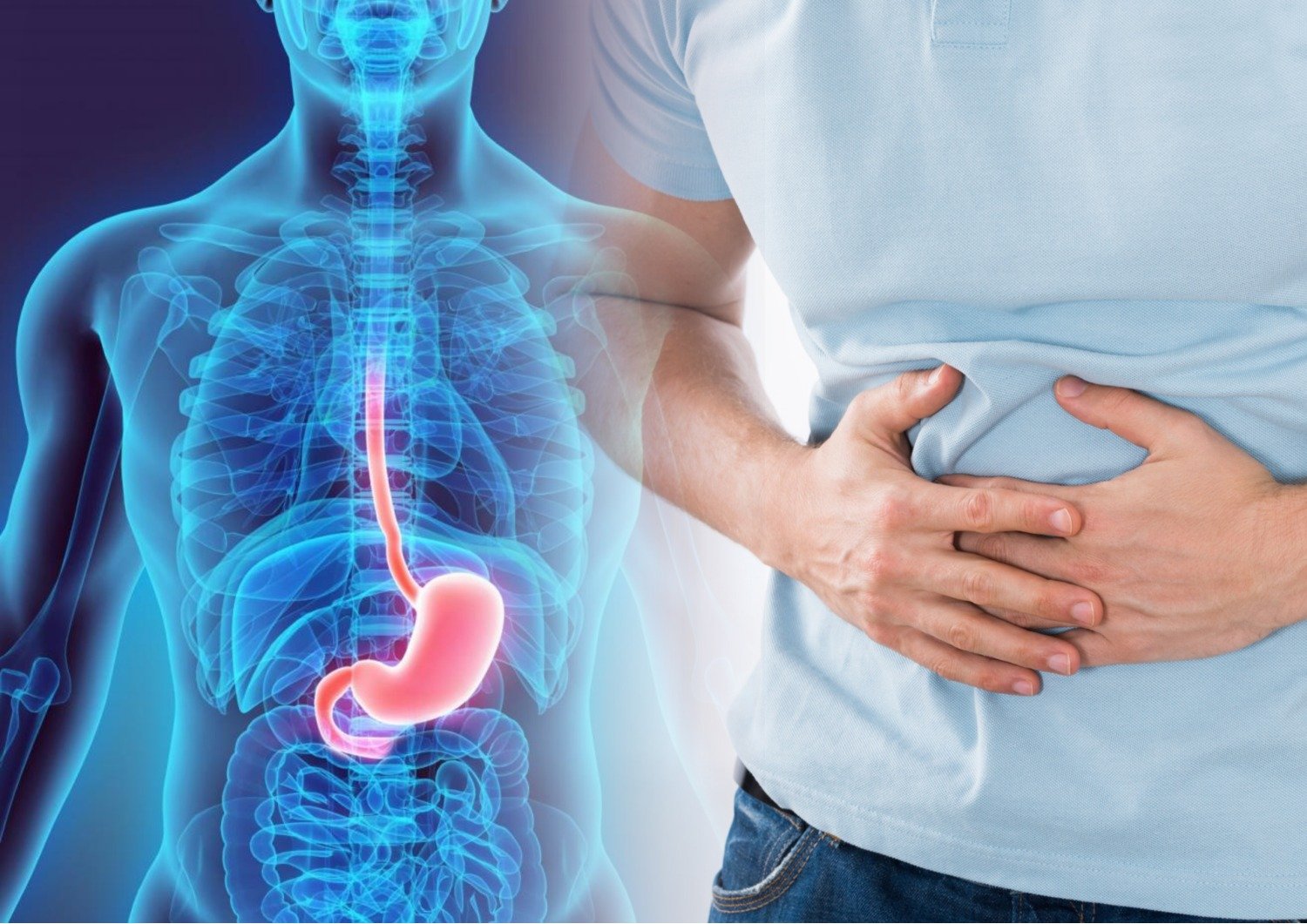
Рефлюксная болезнь пищевода означает проникновение содержимого желудка – части переваренной пищи и желудочного сока – в пищевод. Недостаточность кардии – это нарушения в работе системы пищеварения, которые произошли по причине проникновения кислотного сока в пищевод.
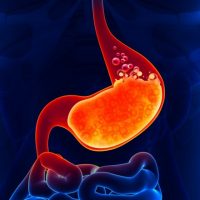
Желудочный сок содержит соляную кислоту, которая отрицательно влияет на слизистую оболочку пищевода. Клетки отслаиваются, и там развивается воспаление, которое еще больше повреждает слизистую. Клетки слизистой оболочки регенерируются, но если рост новых клеток происходит медленнее, чем потеря существующих клеток, и функции защиты пищевода недостаточна, возникает рефлюкс-эзофагит – воспаление пищевода из- за раздражения кислым желудочным соком.
Рефлюкс-эзофагит в настоящее время считается осложнением или более поздней стадией рефлюксной болезни пищевода. При эффективном лечении воспалительные изменения не должны возвращаться.
При этом не всякий рефлюкс нужно сразу считать заболеванием.
Эпизодически и непродолжительное время довольно часто возникает у здоровых людей. Это может быть вызвано определенными продуктами питания – например, острой, сладкой пищей или алкоголем.
Поэтому, если симптомы редкие, они не являются поводом для обращения к врачу, нужно просто скорректировать диету.
Факторы риска и профилактика
Пищевод защищен от отражения несколькими естественными механизмами – перистальтическими волнами, нейтрализацией кислот щелочной слюной и, наконец, анатомическими условиями пищевода и желудка.
Пищевод имеет в стенке верхний и нижний сфинктеры пищевода, в то время как нижний, вероятно, играет наиболее важную роль из всех антирефлюксных факторов.
У беременных рефлюкс чаще возникает из-за гормональных изменений (прогестерон). В этом случае рефлюкс не опасен, после родов состояние обычно проходит само.
Существует также ряд препаратов, вызывающих рефлюкс, например теофиллин (Афонин, Эуфиллин, Спофиллин, Теоплюс), используемый для лечения астмы, нитраты для лечения острой сердечной недостаточности, некоторые антиаритмические средства (Верапамил, Изоптин, Лекоптин, Блокальцин, Диакордин) и нестероидные противовоспалительные препараты, такие как Ибупрофен и Ацилпирин. Поэтому чрезмерное употребление этих препаратов может привести к проблемам с рефлексом, поэтому рекомендуется проконсультироваться с врачом для дальнейшего и более подходящего лечения.
Чтобы предотвратить повторный рефлюкс, рекомендуется есть чаще в течение дня, но небольшими порциями. Даже психическое напряжение может отрицательно сказаться не только на рефлюксе, но и на других заболеваниях пищеварительного тракта (например, язва желудка).
Желательно избегать острой пищи, частого употребления алкоголя (особенно спиртных напитков и белого вина), кофе и концентрированных соков.
Симптомы и проявления
Главный симптом – изжога. Это болезненное ощущение жжения за грудиной (может быть похоже на стенокардию), которое распространяется от желудка к шее и может сопровождаться ощущением горькой кислоты во рту. В медицинской терминологии это называется срыгиванием.
Изжога возникает первоначально только после некоторых приемов пищи при употреблении сладкого, выпечки, жареной пищи, алкоголя, черного кофе, в запущенных случаях пациент страдает изжогой после каждого приема пищи, иногда даже натощак и ночью. Этому способствует положение лежа на спине.
Это приводит к ларингиту и бронхиту, сопровождающемуся хронической охриплостью и ночным спастическим кашлем с приступом астмы, пациент также страдает более частым средним отитом и кариесом. Наконец, что не менее важно, пациенту угрожает удушье.
В целом, ночные проблемы более серьезны, но встречаются реже, особенно у пациентов с легкой формой заболевания.
Небольшая часть пациентов жалуется на застревание еды во время глотания, иногда на болезненное глотание (так называемая дисфагия – дис = плохой, фагия = глотание). Это вызвано сужением пищевода из-за воспаления и скоплением проглоченной пищи перед местом сужения.
Обследование
Врач сразу же отправит вас на обследование к гастроэнтерологу, который может назначить вам неприятное эндоскопическое исследование пищевода (введение трубки в пищевод или желудок).
Если врач не обнаружит никаких изменений в пищеводе с помощью эндоскопии, он не может исключить заболевание пищевода. Биопсийное исследование имеет решающее значение, забор образцов часто проводится одновременно с эндоскопией.