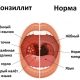
Хронический паренхиматозный панкреатит: симптомы и лечение
Содержание
- 1 Что такое паренхиматозный панкреатит
- 2 Как выражает себя паренхиматозный панкреатит
- 3 Симптомы хронического паренхиматозного панкреатита
- 4 Этиология
- 5 Хронический паренхиматозный билиарнозависимый панкреатит – что это такое?
- 6 Симптомы билиарного панкреатита
- 7 Отличия паренхиматозного хронического панкреатита от билиарнозависимого
- 8 Причины хронического паренхиматозного панкреатита
- 9 Диагностичекие критерии панкреатита
- 10 Лечение паренхиматозного панкреатита
- 11 Диета
- 12 Возможные осложнения
- 13 Профилактика паренхиматозного панкреатита
Что такое паренхиматозный панкреатит
Паренхиматозная форма хронического панкреатита – это патологическое заболевание системы органов ЖКТ, поражающее тканевые структуры поджелудочной железы. В ходе развития патологии нарушаются все направления функционирования этого органа, а именно внешнесекреторная, экзокринная, инкреторная и внутрисекреторная его деятельности. Данная патология при отсутствии своевременного лечения приобретает прогрессирующую форму, и в значительной мере способствует снижению функциональности пораженного органа.
Для паренхиматозного панкреатита характерно бессимптомное развитие на протяжении продолжительного периода времени, причем в полости железы развивается вялотекущий воспалительный процесс, поражающий паренхиму, что ведет к прогрессированию атрофического изменения ткани.
Хроническая форма данной патологии характеризуется попеременным изменением характера развития с чередованием периодов обострения и ремиссии.
Причины заболевания
Столь коварное заболевание поджелудочной железы возникает и начинает прогрессировать под воздействием следующих факторов:
- злоупотребление алкоголесодержащими напитками с различной крепостью и качеством;
- чрезмерный уровень потребления продуктов питания с повышенным уровнем жирности, остроты и соли;
- проживание в районе с неблагоприятной экологической обстановкой;
- ослабленная система иммунной защиты организма;
- интоксикация организма;
- язвенное поражение желудка;
- прогрессирующая стадия холецистита;
- перекусы на бегу и частое употребление фаст-фудов;
- инвазия гельминтными представителями и мн. др.
Также болезнь может возникнуть на фоне частых стрессовых ситуаций и регулярных заболеваний верхних дыхательных путей, несущих инфекционный характер развития.
Разновидности болезни
В современной медицине выделяется несколько разновидностей хронического панкреатита, имеющего код по мкб 10 – К86. Каждая разновидность данной патологии имеет свой уровень опасности для общего здоровья человека. Классификацию панкреатического заболевания создали еще в 1963 году на марсельской международной конференции, благодаря которой стали детальнее изучать не только острые разновидности панкреатической патологии, но и хронической. Итак, рассмотрим подробнее основные разновидности панкреатической патологии, представляющие наибольший уровень опасности для здоровья человека.
- Паренхиматозный билиарнозависимый панкреатит, развивающийся на протяжении продолжительного периода времени по причине врожденных патологических нарушений функциональности желчевыводящих путей в виде прогрессирования холецистита, холангита, либо желчекаменной болезни.
- Хронический паренхиматозный панкреатит, протекающий в большинстве случаев без проявления симптоматических признаков. Его коварство заключается в том, что при его несвоевременном лечении, он способствует развитию таких патологий, как сахарный диабет и онкологические новообразования опухолевидной формы в полости поджелудочной железы.
- Паренхиматозный рецидивирующий панкреатит, характеризующийся четким чередованием периодов ремиссий и обострений.
- Фиброзный панкреатический процесс, развивающийся при осложнении билиарного, или другой разновидности паренхиматозного панкреатита. Выявляется только при проведении ультразвукового исследования паренхимы пациента.
Как выражает себя паренхиматозный панкреатит
Паренхиматозный панкреатит характеризуется поражением тканей поджелудочной железы. При этом развивается асептическое воспаление, орган теряет свою функциональность.
Разрушенные железистые ткани уступают место соединительным. Они неспособны выполнять работу, необходимую для нормальной деятельности железы. Происходит местный коллапс, ведущий к заболеванию всего организма.
Симптомы хронического паренхиматозного панкреатита
Хронический паренхиматозный панкреатит протекает иногда бессимптомно, этим отличаясь от других форм заболевания поджелудочной железы. Часто пациент не подозревает о развивающейся патологии, не вызывающей сильных болевых ощущений. Пациенту следует замечать указанные симптомы:
- Лёгкое подташнивание или, напротив, неуемное чувство голода;
- Тяжесть, дискомфорт в области желудка и двенадцатиперстной кишки после приёма пищи;
- Вздутие живота;
- Неоформленный кашицеобразный стул, свидетельствующий о недостаточности ферментов;
- Несильные боли в левом подреберье;
- Слабость;
- Постоянное чувство сонливости и усталости.
Важно не оставлять без внимания перечисленные симптомы, обострение заболевания приводит к ухудшению качества жизни.
Этиология
Развиться хронический паренхиматозный панкреатит может по нескольким причинами, таким как:
- частое употребление алкоголя;
- запущенный острый панкреатит;
- инфекции;
- воспаления в жёлчном пузыре;
- курения;
- нестабильного питания;
- стрессов.
Хронический паренхиматозный билиарнозависимый панкреатит – что это такое?
Другой распространенный подвид – билиарнозависимый, который нуждается в пристальном внимании. Он составляет 50 % от выявленных случаев панкреатита. Развитие паренхиматозного билиарнозависимого панкреатита является следствием гепатобилиарных нарушений различного характера.
Заболевание тесно связано с вялотекущим воспалением поджелудочной железы, которое развивается на фоне врожденных и приобретенных патологий органа.
Хронический паренхиматозный билиарнозависимый панкреатит – что это такое? Это заболевание характеризуется частичным или полным снижением работоспособности железы по производству пищеварительных ферментов и гормонов.
При панкреатите билиарнозависимого типа отток желчи из двенадцатиперстной кишки происходит обратно в протоки поджелудочной железы. Это в итоге приводит к изменению структуры тканей. Данному подвиду присущи постоянные рецидивы, которые грозят серьезными осложнениями для здоровья. Характерным признаком патологии является постоянное или частое ощущение горечи во рту.
Возможные осложнения вследствие развития паренхиматозного билиарнозависимого панкреатита:
- закупорка желчных протоков;
- сахарный диабет;
- дальнейшее распространение воспалительного процесса на прилегающие органы и ткани;
- дефицит ферментов, что приводит к сбою работы всех пищеварительных органов.
При билиарнозависимом панкреатите возможно критическое снижение функциональности поджелудочной железы до 70 %.
Симптомы билиарного панкреатита
Самыми типичными проявлениями билиарного панкреатита являются: болевой синдром и кишечная диспепсия, вызванная внешнесекреторной недостаточностью.
Характеристика болевого синдрома
Боли возникают у 90% пациентов, только в редких случаях возможен безболевой вариант течения. Локализуются в области эпигастрия, иррадиируют в обе стороны, в правое плечо, поясницу.
Боли возникают через 2,5–3 часа после еды, по ночам. Острая боль может возникнуть сразу после питья газированной воды. Она вызывает спазм сфинктера Одди и провоцируют боль. Наиболее распространенной причиной является нарушение диеты: прием жирной и жареной пищи, алкоголя, острых соусов и приправ, маринадов и солений, копченостей.
Признаки ферментативной недостаточности
Воспалительный процесс в клетках поджелудочной железы нарушает как эндокринную, так и экзокринную функцию. Поражение островков Лангерганса вызывает снижение продуцирования инсулина с гормональными расстройствами углеводного обмена. Во время приступа возможно значительное повышение или понижение уровня глюкозы в крови.
Экзокринные (внешнесекреторные) изменения касаются отсутствия поступления достаточного количества ферментов поджелудочной железы в тонкий кишечник. Секрет железы содержит более 20 видов ферментов, обеспечивающих расщепление жиров, белков и перевод их в усвояемые биологические вещества. Билиарный панкреатит при хроническом течении вызывает постепенное замещение секретирующих клеток на рубцовую ткань.
Недостаточность поджелудочной железы проявляется кишечной диспепсией:
- жидким стулом по нескольку раз в день со зловонным калом, покрытым жирной пленкой (стеаторея);
- метеоризмом;
- чувством «бурчания» в животе;
- пониженным аппетитом;
- тошнотой;
- отрыжкой и изжогой.
Дискинезия кишечника может смениться на парез и атонию, тогда у пациента возникают длительные запоры.
Дополнительные симптомы
Со временем пациенты теряют вес. Появляются признаки авитаминоза (сухость кожи, трещины в углах рта, ломкость волос, ногтей, кровоточивость десен) и потери электролитов. Интоксикация поступающими в кровь шлаками вызывает тошноту, повышение температуры.
Поражение нервной регуляции отражается на работе сфинктеров. У пациентов возникает рефлюксный заброс желчи в желудок, признаки гастрита, чувство горечи после отрыжки.
Сочетание с желчекаменной болезнью способствует переходу в кровь билирубина и пожелтению кожи, склер
Отличия паренхиматозного хронического панкреатита от билиарнозависимого
Несмотря на схожесть билиарного панкреатита и хронической формы паренхиматозного, различия между ними все же существуют. Первый относится ко вторичным патологиям, и его проявлению способствует наличие какого-либо тяжелого недуга. Нередки случаи, когда заболевание становится следствием врожденных аномалий.
Билиарный панкреатит проявляется в результате попадания желчи в протоки поджелудочной железы. Увеличенное давление становится причиной разрыва стенок протоков. Попадая на паренхиму, желчь вызывает повышенное выделение фермента, и железа начинает переваривать сама себя.
Причины хронического паренхиматозного панкреатита
Переход заболевания в хроническую форму в большинстве случаев происходит по вине самого пациента. Халатное отношение к собственному здоровью постоянно ухудшает состояние организма, а ослабленный иммунитет способствует развитию различных хворей. Одной из главных причин, по которой возникает хронический паренхиматозный панкреатит, становится незавершенный курс лечения начальных стадий болезни.
Не менее активными факторами являются:
- Частое и чрезмерное употребление алкогольных напитков.
- Курение.
- Содержание в постоянном меню острых и жирных блюд.
- Работа с токсичными веществами или частое пребывание в неблагоприятной для организма среде.
- Гепатит, холецистит, желчнокаменная болезнь.
- Постхолецистический синдром (последствие удаления желчного пузыря).
- Язва двенадцатиперстной кишки, дуоденит.
- Наличие атеросклероза и тромбоэмболии, которые часто присущи лицам зрелого возраста.
- Нервное перенапряжение.
- Повреждение органа в результате хирургического вмешательства, несчастного случая или по другим причинам.
Примерно в 20% случаев выяснить конкретную причину хронического паренхиматозного панкреатита не удается.
Диагностичекие критерии панкреатита
Диагностика панкреатита начинается с опроса, а также комплексного обследования в условиях поликлиники. Рассмотрим изменения, специфические для панкреатита:
- Анализ кала на копрологию – в анализе кала выявляют не переваренный волокна пищи, а также наличие жирных капель;
- Биохимический анализ крови – повышения уровня амилазы;
- Анализ мочи на амилазу – повышение уровня в несколько раз;
- Ультразвуковое обследование органов брюшной полости (УЗО ОБП) – выявляют диффузные изменения в паренхиме поджелудочной железы. При билиарнозависимом панкреатите еще выявляют хроническое воспаление желчного пузыря, его протоков и возможно камней.
- Анализ крови на глюкозу – достаточно часто, при паренхиматозном поражение поджелудочной железы, поражается и ее секреторный аппарат. Таким образом развивается недостаточная продукция инсулина и развивается сахарный диабет 2-го типа.
В клиническом анализе крови и мочи, как правило, изменения, специфические для панкреатита, отсутствуют.
Анализы
Главные лабораторные анализы, помогающие определить, в какой стадии протекает панкреатит, — крови и мочи. Кровь показывает повышенные показатели СОЭ. Анализ мочи необходим для определения такого осложнения, как сахарный диабет. Заболевание часто возникает на ранних стадиях развития воспаления поджелудочной железы.
Копрограмма (анализ кала) проводится с целью обнаружения непереваренных частиц пищи, что является свидетельством дисфункции органов пищеварительной системы.
Если панкреатит протекает в затяжной, тяжелой форме, проводится забор пищеварительных ферментов для исследования их концентрации.
Лечение паренхиматозного панкреатита
Медикаментозная терапия паренхиматозного панкреатита осуществляется только в стационаре. Лечебный курс назначается и проводится опытными гастроэнтерологами. Совместно с комплексом терапевтических мер, направленных на купирование болевого синдрома, и восстановление нормальной деятельности главного панкреатического протока, а также поджелудочной железы в целом, больному назначается диетотерапия.
В случае нарушения внешнесекреторного функционирования поджелудочной железы, а его симптомами являются: потеря веса, стеаторея и повышенное газообразование, проводится заместительное лечение медикаментами с высоким уровнем липазы для содействия быстрому всасыванию витаминов. Антисекреторные и ферментные лекарственные средства имеют выраженный противоболевой эффект. В результате их применения уменьшается давление в главном панкреатическом протоке, уменьшается секреция панкреатического сока и увеличивается количество протеаз в кишечнике.
Если у больного, страдающего паренхиматозным панкреатитом, диагностированы осложнения различного характера, их лечение осуществляется путем оперативного вмешательство в отделении хирургии, либо в клинике гастроэнтерологии.
Диетическое питание
Этой позиции отводится большая, если не первостепенная роль, так как даже при успешном медикаментозном лечении рецидив заболевания неизбежен, если последуют нарушения в пищевом поведении.
При обострениях панкреатита поджелудочной железе требуется обеспечить покой. Это состояние достигается одно-двухдневным голоданием и переносится организмом без сложностей. В эти дни показано придерживаться постельного режима. Для утоления жажды применяют щелочное питье (1% раствор питьевой соды). На третий день разрешено употреблять крупяные постные супы, овсяную кашу на воде без масла, обильное щелочное питьё. На шестой-седьмой день в пищевой рацион вводят молочные нежирные продукты, омлеты, приготовленные на пару, разбавленные соки. Пища предписывается измельченная и протёртая. Мясные фрикадельки и котлеты готовят паровыми, исключая обжарку. Пища должна быть тёплой, напитки – тёплые или комнатной температуры.
Во избежание рецидива заболевания потребуется строго придерживаться здорового питания, полностью исключив из употребления следующие продукты:
- алкогольные напитки, включая вино, пиво и слабоалкогольные коктейли;
- газированные напитки, особенно сладкие;
- копчености;
- маринованные, жаренные и острые продукты;
- соленья.
В списке перечислены продукты, увеличивающие секрецию панкреаса.
Лечение минеральными водами
Применение в процессе лечения паренхиматозного панкреатита минеральной воды положительным образом улучшает состояние и качество жизни больного.
Минеральные воды подразделяются:
- по составу (гидрокарбонатные, хлоридные, сульфатные, сложного состава и прочие);
- по степени минерализации: (до 1 г/л – столовая; до 10 г/л – лечебно-столовая; от 10 г/л – лечебная);
- по содержанию газа (газированные и дегазированные);
- по температуре применения (пить в холодном или тёплом виде);
- по времени употребления (до еды или после еды).
Как применять ту или иную минеральную воду, порекомендует только лечащий врач-гастроэнтеролог. Необходимо помнить, что минеральная вода – это лекарственный препарат. И чем выше минеральный состав, тем лучше это лекарство действует. Поэтому важно знать состав воды и уровень минерализации. Неконтролируемое употребление окажет на организм прямо противоположное действие.
Без учёта сопутствующих заболеваний применение той или иной воды нанесёт вред здоровью. По этой причине категорически противопоказано лечение минеральной лечебно-столовой и лечебной водой без консультации врача. Те же рекомендации относятся и к лечению народными средствами (применение отдельных трав и травяных сборов).
Занятия спортом при хроническом паренхиматозном панкреатите в период ремиссии
Физическая активность жизненно необходима пациентам, страдающим этой формой заболевания. Но несоблюдение правил при выполнении упражнений отрицательно повлияет на состояние пациента или вызовет осложнения. Комплекс лечебной физкультуры, эффективный при лечении заболевания поджелудочной железы, посоветует лечащий врач-гастроэнтеролог.
Известны стандартные рекомендации занятий спортом при хроническом панкреатите:
- Как можно больше движения. Постоянная физическая активность увеличивает использование сахара в крови, что уменьшает нагрузку на поджелудочную железу, которая вырабатывает инсулин. Рекомендуются движения аэробного типа – ходьба, велотренажер, легкие простые физические упражнения. Тренировки 4-5 раз в неделю по 30 минут.
- При занятиях избегайте упражнений с задержкой дыхания, создающие избыточное внутрибрюшное давление – жимы ногами, приседания.
- Нельзя использовать тяжёлоатлетические пояса, различные утяжки для живота.
- Под запретом использование в тренировках средних и тяжёлых весов.
- Тренировка пресса возможна без большого количества повторений и не более 2-3 раз в неделю.
- Принимать пищу перед тренировкой можно за 60-90 минут.
Информация, изложенная в статье, и рекомендации для больных, страдающих паренхиматозным панкреатитом, помогут победить болезнь и сохранить здоровье на долгие годы.
Диета
Поскольку поджелудочная железа напрямую связана с пищеварением, диета при хроническом паренхиматозном панкреатите играет ключевую роль. Количество поступающих в организм калорий должно строго соответствовать физическим нагрузкам.
Рекомендуется более частый прием пищи (до 6 раз в сутки), причем предпочтение должно отдаваться «легким» продуктам.
Для ускорения восстановительных процессов организм должен получать повышенное количество белка. Суточная норма человека, страдающего воспалением поджелудочной железы, должна равняться 130 г, из которых лишь одна треть может быть растительного происхождения. Мясо, входящее в рацион, должно быть нежирным. При этом оно не должно подвергаться жарке, тушению и запеканию. Основной метод приготовления – варка. В диетическое меню можно включать домашний творог с пониженным содержанием жира. Эти продукты препятствуют перерождению тканей.
Молоко при хроническом паренхиматозном панкреатите рекомендовано в качестве основы для супов, каш и киселей. Его прием в чистом виде должен быть строго ограничен.
Сырые и жареные яйца из рациона исключаются. К употреблению разрешены лишь белковые омлеты, приготовленные паровым способом. Добавление яиц в другие блюда в качестве дополнения диетой не воспрещается.
Белки растительного происхождения можно получать вместе с гречкой, рисом, манной крупой, макаронами и овсянкой. Хлеб можно есть только вчерашний.
Жиры, входящие в суточный рацион при паренхиматозном хроническом панкреатите, не должны превышать 80 г, из них растительного происхождения могут быть лишь 20%. Масло должно входить в состав других блюд и в ограниченном количестве. Маргарин, свиной, говяжий и кулинарный жиры исключаются.
Углеводы при диете ограничены суточной нормой в 350 г.
Это может быть мед, сахар, варенье и сироп. Приветствуются овощные блюда, приготовляемые на пару. Свежие фрукты перед приемом должны перетираться. Рекомендуется пить компоты, особенно из сухофруктов.
При хроническом паренхиматозном панкреатите необходимо строго беречься от переедания. Норма среднестатистического человека, подвергшегося заболеванию, – до 2,5 кг (здесь учтено также количество выпитой жидкости). Приемы пищи должны быть разделены на небольшие порции и равномерно распределены в течение дня.
Рак
При отсутствии своевременного лечения панкреатит приводит к формированию в тканях органа онкологического новообразования.
При отсутствии метастаз в соседние органы заболевание лечится путем удаления поджелудочной железы.
При отсутствии метастаз в соседние органы заболевание лечится путем удаления поджелудочной железы и проведения химиотерапии. Если метастазы уже были пущены, назначается терапия по приостановке дальнейшего их распространения.
Воспаление паренхимы
При распространении воспаления по всей паренхиме панкреатит приводит к полной атрофии поджелудочной железы. Орган перестает работать. Метод лечения — удаление железы.
Сахарный диабет
Наиболее распространенное осложнение, которое возникает достаточно быстро. Причина — нарушение процесса пищеварения пищи, дисфункция желчевыводящих протоков. Лечение: медикаментозное, направленное на нормализацию и поддержание уровня глюкозы в крови, строгое соблюдение диеты.
Сахарный диабет наиболее распространенное осложнение, которое возникает достаточно быстро.
Эрозия желудка
Панкреатит провоцирует заброс ферментов поджелудочной железы в желудок, что приводит к раздражению его слизистой оболочки и формированию в ней эрозии. Заболевание характеризуется болезненной симптоматической картиной. Лечение: симптоматическое, требуется проведение терапии по нормализации работы поджелудочной железы.
Возможные осложнения
Осложнения при заболевании в хронической форме нередки, и их проявление значительно ухудшает состояние пациента. Они выражаются:
- образованием кист, свищей, абсцессов, язв в верхних участках пищеварительной системы;
- подпочечной желтухой;
- подпеченочной портальной гипертензией;
- абдоминальным ишемическим синдромом;
- панкреатическим асцитом;
Возможны осложнения инфекционного характера. Самыми опасными являются сахарный диабет и рак поджелудочной железы с затрудненным диагностированием. Позднее обнаружение злокачественной опухоли практически не оставляет шансов на выздоровление больного.
Осложнения, протекающие в тяжелой форме, становятся причиной необходимости хирургического вмешательства.
Ведя здоровый образ жизни и придерживаясь норм питания, хронического паренхиматозного панкреатита вполне можно избежать. Если же этот недуг все же обнаружился, не стоит впадать в отчаяние. Своевременное обращение к докторам и тщательное выполнение их рекомендаций дает возможность вести полноценную жизнь.
Профилактика паренхиматозного панкреатита
Единственный способ избежать заболевания — правильное питание и соблюдение здорового образа жизни.
Рекомендуется не перегружать организм чрезмерными физическими нагрузками, как можно меньше подвергаться эмоциональным и психическим стрессам.
- https://pankreatit03.ru/hronicheskij-parenhimatoznyj.html
- https://vrednye.ru/pankreatit/hronicheskiy-parenhimatoznyiy.html
- https://GastroTract.ru/bolezn/pankreatit/parenhimatoznyj-pankreatit.html
- https://OkGastro.ru/podzheludochnaya/441-parenkhimatoznyj-pankreatit
- https://FB.ru/article/455181/parenhimatoznyiy-pankreatit-simptomyi-prichinyi-lechenie-i-spetsialnaya-dieta
- https://gb4miass74.ru/zabolevaniya/hronicheskij-biliarnyj-pankreatit.html
- https://pankreotit-med.com/xronicheskij-parenximatoznyj-i-biliarnozavisimyj-pankreatit-simptomy-i-lechenie/
- https://pankreatit.guru/vidy/hronicheskij/klassifikatsiya/parenhimatoznyj
- http://pancrea.ru/pancreatit-parenchyma.html