Острый панкреатит – причины, симптомы, диагностика и лечение
Содержание
- 1 Что это за болезнь – общая информация
- 2 Разновидности панкреатита и его формы
- 3 Симптомы острой формы панкреатита
- 4 Клиническая картина
- 5 Осложнения острого панкреатита
- 6 Критерии диагностики
- 7 Лечение панкреатита у взрослых
- 8 Методика лечения острого панкреатита
- 9 Что можно, а что нельзя при остром панкреатите?
- 10 Диета при остром панкреатите
- 11 Реабилитация в домашних условиях
- 12 Прогноз и профилактика
Что это за болезнь – общая информация
Основная функция поджелудочной железы – это выработка ферментов для переваривания жиров, углеводов и белков, реализуемая выделением панкреатического сока. Внешний секрет, скапливаясь в протоке поджелудочной железы, выводится с общим желчевыводящим протоком в двенадцатиперстную кишку. Когда баланс механизмов, стабилизирующих эти процессы, нарушен, то активизация ферментов в поджелудочной железе приводит к его самовосстановлению и разрушению окружающих тканей, что существенно повышает риск к образованию панкреатического некроза.
В результате орган пищеварительной системы может быть необратимо поврежден, а вытравленные стенки кровеносных сосудов и пищеварительного тракта создают риск перфорации или внутреннего кровотечения. Воспаление поджелудочной железы, или острый панкреатит, это защитная реакция организма на самовосстановление внешнесекреторного пищеварительного органа. Когда в воспалительную реакцию включаются несколько органов жизнедеятельности, то симптомы острого панкреатита напоминают симптомы сепсиса. Осложнения при остром панкреатите являются почечная и/или печеночная недостаточность , расстройство респираторных функций и свертываемости крови, а также нарушение белкового обмена (амилоидная дистрофия) в 10% случаев приводящая к летальному исходу.
Разновидности панкреатита и его формы
По характерным признакам протекания заболевания и степени воздействия на поджелудочную железу различают панкреатит острый и хронический. Несмотря на схожесть симптоматики, эти разновидности имеют отличительные особенности, которые следует учитывать в лечении.
Острый панкреатит стремительно развивается и негативно воздействует на другие органы и системы человеческого организма, увеличивая риск развития тяжелейших патологий в виде некроза и перитонита. При появлении первых симптомов болезни лечение острого панкреатита должно производиться безотлагательно и под наблюдением медицинского персонала.
Различают следующие формы острого панкреатита.
Отёчный (интерстициальный) панкреатит
Отёчная форма панкреатита – начальная стадия болезни, которая характеризуется наличием отёчности интерстициального (межклеточного) долей поджелудочной железы, но на этой стадии ещё не происходит необратимое разрушение. Исход фазы бывает различный – от самовыздоровления до перехода к тяжёлой стадии – панкреонекрозу.
Стерильный панкреонекроз
Стерильный панкреонекроз – тяжёлая и смертельно опасная форма заболевания. В тканях поджелудочной железы начинаются необратимые изменения – происходит отмирание. В крови появляются токсины, однако пока в крови нет микробов.
Эту форму панкреонекроза подразделяют ещё на несколько, в зависимости от степени распространения поражения:
- ограниченный панкреонекроз;
- распространённый;
- мелкоочаговый;
- крупноочаговый;
- субтотальный;
- тотальный.
по характеру поражения:
- жировой;
- геморрагический;
- смешанный.
Инфицированный панкреонекроз
Эта крайне опасная форма становится осложнением стерильного панкреонекроза, когда отмершие ткани поджелудочной железы инфицируются микрофлорой кишечника. В этом случае угроза смертельного исхода велика и задачу спасения жизни пациента уже решает хирургия.
Симптомы острой формы панкреатита
Воспаление возникает в результате химического или физического воздействия на поджелудочную железу. Ферменты, которые изначально вырабатывает поджелудочная, неактивны и не способны причинить вред самой железе, но при ряде неблагоприятных условий в поджелудочной железе оказываются активизированные ферменты и она начинает себя переваривать (разрушать).
Все это может осложниться гнойными воспалениями и необратимыми процессами. Клинические проявления зависят от формы и тяжести протекания заболевания.
Боль как первый признак
На начальном этапе проявления симптомов при любой форме панкреатита человек жалуется на появление болевых ощущений. Очень часто определить локализацию боли очень трудно.
Она распространяется в верхней части живота, может отдавать в спину или сердце. Боль имеет тенденцию к бурному нарастанию, становится интенсивно жесткой. Человек принимает скрюченное положение – это слегка успокаивает болевой синдром.
Постепенно начинается рвота. Все это признаки 1 стадии развития заболевания или еще ее именуют шоковой стадией. Она может длиться от нескольких часов до нескольких суток.
Неспецифические и специфические проявления
Далее возникает 2 стадия – фаза реактивных воспалений. Она длится от 6 до 14 дней.
Для этой фазы характерно:
- ужесточение симптомов и болей;
- температура повышается до 38 — 38,5°C;
- появляется сильная жажда;
- пищеварение полностью нарушается;
- дыхание учащается;
- боль принимает более локализованный характер – сосредоточение боли происходит в левом предреберье, может распространяться в область сердца или левое плечо.
Следом возникает 3 стадия – фаза отделения. Интенсивность болей незначительно смягчается.
Возникают признаки острого перитонита:
- высокая температура;
- тахикардия;
- белый налет на языке;
- одышка;
- происходит сильнейшее вздутие живота;
- рвота усиливается;
- у больного возникает тревожное состояние;
- дыхание становится глубоким и редким.
Чем позже оказана медицинская помощь, тем хуже прогноз на выздоровление.
К специфическим признакам можно отнести:
- появление в области поджелудочной железы синюшно-желтых пятен, потеки кровоизлияний – это четкий признак геморрагического панкреатита;
- также похожие пятна могут возникать в области пупка;
- при прощупывании брюшной полости, отмечается боль в области железы;
- скопление жидкости вокруг железы;
- в анализе крови отмечаются увеличения гемоглобина и эритроцитов;
- снижение показателя СОЭ;
- при гнойном сепсисе падает количество лимфоцитов;
- в анализе мочи обнаруживается белок и сахар;
- увеличивается активность амилазы в моче (только в начальной стадии);
- в биохимии крови наблюдается увеличение панкреатических ферментов;
- увеличение содержания сахара в крови;
- увеличение показателя билирубина;
- повышение концентрации мочевины в крови.
Клиническая картина
Панкреатит всегда начинается остро на фоне отличного самочувствия. Как правило, развитию патологии предшествует приём больших доз алкоголя или жирной пищи. Среди симптомов выделяют такие, как:
- Боль. Болезненные ощущения локализуются в эпигастрии (при развитии воспаления в теле и хвосте железы), левом подреберье (при поражении головки органа), в 40% случаев носят опоясывающих характер. Интенсивность может быть любой: от слабых до нестерпимых, заставляющих принимать вынужденное положение (на левом боку с согнутыми ногами и руками). Боль может иррадиировать в левую руку, левую половину живота и в загрудинное пространство, клинически напоминая инфаркт миокарда.
- Диспепсические расстройства. У 80% больных рефлекторно развивается рвота, которая может иметь неукротимый характер (в сутки до 10 литров и более). Данное состояние быстро приводит к обезвоживанию. Через 2-3 дня из-за дефицита ферментов и развития кишечной непроходимости появляется вздутие живота, отсутствует стул.
- Перитонеальный синдром. В очаг поражения вовлекается париетальная и висцеральная брюшина, что обуславливает появление резкой болезненности по всему животу, полное отсутствие функционирования кишечника.
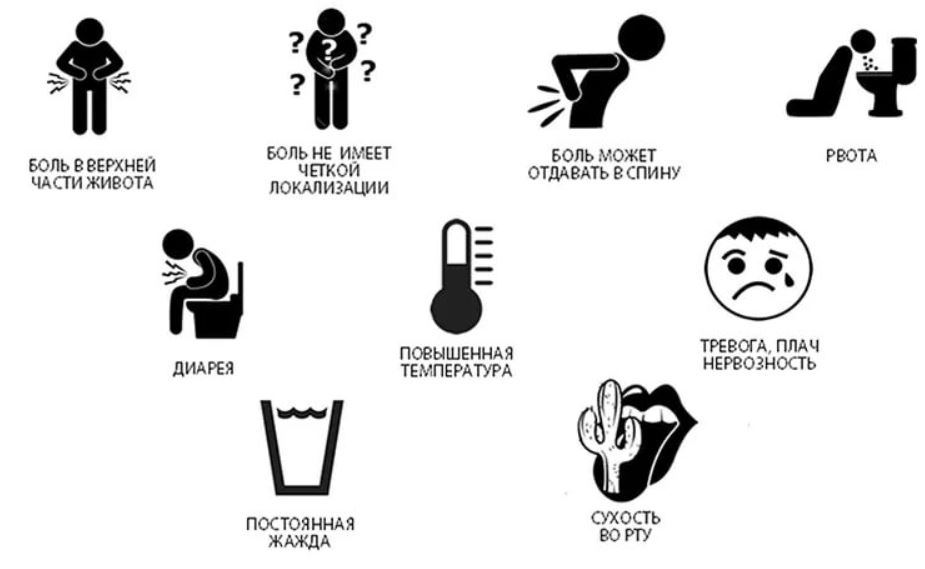
Общее состояние резко ухудшается, появляются слабость, гиподинамия, раздражительность. Температура тела быстро поднимается до высоких цифр (39-40 градусов).
Со стороны сердечно-сосудистой системы развивается тахикардия (повышение ЧСС до 120 ударов в минуту), гипотония. Кожные покровы бледные, акроцианоз.
При тяжёлом течении происходит выпот воспалительного экссудата в плевральную полость с развитием плеврита, пневмонии и отёка лёгких, приводящих к тяжёлой дыхательной недостаточности (повышение частоты дыхательных движения до 30-40 в минуту и более, одышка).
Быстрое нарастание интоксикации и гипотонии приводит к почечной недостаточности (снижается объём выделяемой мочи, вплоть до полного её отсутствия).
При поражении центральной нервной системы возникают психические расстройства: возбуждённость, беспокойство, бред, галлюцинации. Дальнейшее прогрессирование обуславливает развитие комы.
Заболевание у детей
Панкреатит у детей протекает с теми же симптомами, что и у взрослых – резкая боль, тошнота, диспепсия. Но у детей выявляют и свои специфические признаки:
- Расстройство стула – это запор, диарея, кал желтеет и идет со слизью.
- Моча имеет насыщенный желтый цвет.
- Возникает пожелтение кожи.
- Малыши до года могут начать резко плакать или кричать.
Детская болезнь требует срочного вмешательства врачей, особенно если он реактивный. Это тяжелая патология, опасная своими последствиями и осложнениями.
Особенности симптоматики у женщин
Симптомы панкреатита у женщин отличаются от мужских вследствие причины его развития. Начинается болезнь с легкой тошноты и отвращения к жирному, острому и жареному. Это напоминает токсикоз при беременности. Но чаще болезнь проявляется резкими болями в верхней части живота, которая немного отступает, если лечь в позу эмбриона.
Симптомы заболевания часто возникают при употреблении острой и жирной пищи, если ее приправить спиртным. Также причиной развития у женщин выступает постоянная практика неправильных диет.
Особенности симптоматики у мужчин
Симптомы панкреатита у мужчин немного иные, потому как болезнь у них переходит в хроническую форму. Поэтому у них часто возникает сильная опоясывающая боль, вздутие живота, повышенное газообразование и понос. Желудок плохо работает и не переваривает пищу полностью. При этом часто отмечается учащенный сердечный пульс. Поскольку у мужчин панкреатит переходит в хроническую форму, то и симптомы у него нечеткие и смазанные.
Осложнения острого панкреатита
Хотя большая часть людей с острым панкреатитом выздоравливает без последствий, при тяжелом течении заболевания могут развиваться серьезные осложнения.
Псевдокисты поджелудочной железы
Псевдокисты — это пузыри (полости) с жидкостью, которые формируются в поджелудочной железе. Это распространенное осложнение острого панкреатита, которое развивается приблизительно у 1 из 20 больных. Псевдокисты обычно развиваются спустя 4 недели после начала болезни. Во многих случаях они не вызывают проявлений и являются случайной находкой во время обследования (например, компьютерной томографии). Однако, у некоторых людей псевдокисты вызывают вздутие и тупую боль в животе, нарушение пищеварения.
Псевдокисты маленького размера, не причиняющие беспокойства, как правило, не требуют лечения. Обычно они проходят самостоятельно. Медицинское вмешательство необходимо в тех случаях, когда псевдокисты вызывают дискомфорт или сильно увеличиваются. Крупные псевдокисты подвержены риску разрыва, что может осложнится кровотечением или присоединением инфекции.
Лечение псевдокисты заключается в удалении жидкости из ее полости с помощью иглы (дренирование). Операция может быть проведена через кожу или во время эндоскопии. В последнем случае, через рот и полость глотки к поджелудочной железе подводят тонкую гибкую трубку — эндоскоп, а сквозь него вводят специальные микроинструменты, которыми удаляют жидкость из псевдокисты.
Хронический панкреатит
При повторных эпизодах острого панкреатита возможно развитие хронического повреждения тканей поджелудочной железы. Хронический панкреатит — это длительно протекающее заболевание, которое оказывает серьезное влияние на качество жизни.
Инфицированный панкреонекроз
Инфицированный панкреонекрозвозникает в одном случае из трех при тяжелом течении острого панкреатита. Выраженное воспаление в железе приводит к нарушению ее кровоснабжения. В результате развивается некроз — гибель тканей поджелудочной железы.
Мертвые ткани чрезвычайно уязвимы для бактериальной инфекции. При инфекционном некрозе поджелудочной железы развивается заражение крови — сепсис. Бактерии разносятся с кровью по организму, вызывая полиорганную недостаточность (отказ жизненно важных органов). Такое состояние нельзя оставлять без лечения, иначе это может привести к смерти.
Инфицированный панкреонекроз обычно развивается спустя 2-6 недель от начала острого панкреатита. Заподозрить данное состояние можно при усилении болей в животе и повышению температуры тела. Для уничтожения инфекции назначаются антибиотики в виде инъекций (уколов). Кроме того, необходимо удалить мертвые ткани, чтобы избежать повторного заражения. В некоторых случая возможно удаление мертвых тканей через тонкую трубку, так называемый катетер, введенный сквозь кожу.
В качестве альтернативного метода, применяется лапароскопический доступ (малоинвазивное вмешательство), при котором через небольшой разрез на коже вводится эндоскоп, с помощью которого удаляют мертвую ткань. Не всегда возможно использовать лапароскопический доступ, так как участки некроза поджелудочной железы могут оказаться в труднодоступном месте, например, у людей, страдающих ожирением. В таких случаях производится разрез на животе, чтобы полностью удалить мертвые ткани железы.
Инфицированный некроз является крайне серьезным осложнением. Несмотря на современные высокие стандарты оказания медицинской помощи, приблизительно каждый пятый случай панкреонекроза заканчивается смертью от недостаточности жизненно важных органов.
Синдром системной воспалительной реакции (ССВР)
Другим распространенным осложнением острого панкреатита является синдром системной воспалительной реакции (ССВР), который развивается в 1 из 10 случаев тяжелого панкреатита. При ССВР воспаление с поджелудочной железы распространяется на весь организм и может привести к нарушению функции одного или нескольких органов. ССВР развивается в течение первой недели от начала симптомов, чаще в течение первых суток.
Симптомы ССВР включают:
- подъем температуры выше 38°C или ее снижение ниже 36°C;
- повышение частоты сердечных сокращений (более 90 ударов в минуту);
- учащение дыхания (более 20 в минуту).
На данный момент не существует специфического лечения от ССВР, медицинская помощь заключается в поддержании главных функций организма, пока воспалительные изменения не стихнут. Исход заболевания зависит от количества поврежденных органов. Чем их больше, тем выше риск смертельного исхода.
Критерии диагностики
Для диагностирования острого панкреатита не всегда достаточно лишь клинических проявлений, также проводят забор крови для общего клинического и биохимического анализа, исследуют мочу, проводят аппаратное обследование органов брюшной полости.
Ультразвуковое исследование
С помощью ультразвукового исследования удается определить размер и структуру поджелудочной железы, определить наличие жидкости и некрозов, увидеть изменения в других органах пищеварения, что также поможет поставить диагноз.
Такое исследование считается вполне безопасным и назначается детям и беременным. Но к сожалению, не всегда УЗИ может показать точную картину, тогда следует обратиться к компьютерной томографии.
Компьютерная томография
Это метод диагностики считается более точным для постановки диагноза. Для данного исследования не существует никаких помех. Диагностика с введением контрастных жидкостей дает сверхточный результат.
С помощью исследования возможно более точно определить размеры железы, выявить очаги некрозов, определить наличие жидкостей и гнойников.
Проявления на морфологическом уровне
При остром панкреатите в сыворотке крови сразу обнаруживаются белки, также наличие белков и сахара в моче говорит о патологическом процессе. В анализе мочи наблюдается увеличение активности амилазы.
На морфологическом уровне прослеживается:
- внезапная сильная дегидратация;
- нарушение водно-солевого равновесия;
- повышение насыщенности содержания интерлейкина;
- появление биологической жидкости в брюшине;
- высокая концентрация амилазы и продуктов распада в сыворотке крови;
- отравление печени, почек, сердца, ЦНС продуктами распада (токсинами).
Лечение панкреатита у взрослых
Главным принципом терапии острого панкреатита у взрослых является голодание. При обострении заболевания на 1-2 дня полностью исключается любая пища. Допускается только питье чистой негазированной воды. Если даже от воды у больного приступы рвоты и продолжается диарея, то во избежание обезвоживания организма проводится внутривенная регидратационная терапия – вливание капельно солевых растворов и глюкозы с витаминами.
На область эпигастрия больному прикладывают пузырь со льдом, который позволяет уменьшить интенсивность болей, снять отек железы и скорее устранить воспаление. Больной должен соблюдать постельный режим с обеспечением ему полного покоя.
Важно! Если подобное состояние возникло впервые, то не рекомендуется до приезда скорой помощи принимать какие-либо обезболивающие препараты или спазмолитики, так как это может осложнить диагностику. К тому же кинжальная боль в животе, тошнота и рвота могут сигнализировать об острых состояниях в хирургии, которые требуют немедленного оперативного вмешательства для спасения жизни больному.
После стихания острого воспалительного процесса больному показана строгая диета и медикаментозное лечение – ферменты, спазмолитики, пробиотики.
Диета заключается в полном исключении из рациона:
- жареные блюда, острые, специи, уксус, копчености;
- грибы;
- свинина, баранина, субпродукты;
- сало;
- сливочное масло;
- макаронные изделия (разрешается только вермишель);
- алкоголь;
- кофе;
- шоколад, какао;
- сдобная выпечка, торты, конфеты;
- свежий белый хлеб.
Основой рациона являются крупяные и овощные блюда, разваренные, приготовленные посредством варки и тушения с минимальным добавлением масла.
Во время приема пищи больной обязательно должен принимать ферментативные препараты, которые облегчают работу поджелудочной железы и способствуют лучшему пищеварению:
- Фестал;
- Креон;
- Панкреатин;
- Мезим форте.
Так как острый панкреатит сопровождается диареей, то для восстановления микрофлоры кишечника больному в период выздоровления назначают пробиотики:
- Линекс;
- Биогайя;
- Лактофильтрум;
- Бифи-форм и другие.
Методика лечения острого панкреатита
Лечение панкреатита зависит от степени тяжести заболевания. Острый панкреатит тяжёлый и опасный недуг, поэтому предполагается помещение больного в клинику для оказания неотложной помощи. С целью точного установления диагноза проводятся лабораторные исследования, ультразвуковая диагностика, компьютерная томография, МРТ и другие мероприятия. Больному назначается постельный режим, холод на эпигастральную область и голодная диета.
В эти дни основной задачей становится обеспечение «покоя» поджелудочной железе. При остром панкреатите применяют, в зависимости от тяжести состояния пациента, консервативный либо хирургический метод лечения.
Медикаментозная терапия и ее особенности
Обязательно назначаются лекарства для снятия интоксикации. Вводится изотонический раствор натрия хлорида или растворы, имитирующие состав внутриклеточной жидкости – Трисоль, Хлосоль и другие.
Для угнетения воспалительного процесса и бактериальной микрофлоры применяют антибиотики – Цефтриаксон, Пефлоксоцин, Метронидазол и другие.
Для понижения секреции железы назначают антацидные медикаменты – Ренни, Смекта, Алмагель и другие.
Для снижения вырабоки соляной кислоты назначают блокаторы гистамина – Ранитидин, Фамотидин и др.
Для снижения уровня кислотности желудка назначаются Омепразол, Рабепразол.
Для подавления активности ферментов поджелудочной назначают блокаторы ферментов – Гордокс, Контрипал.
При тяжелом течении заболевания назначают цитостатические препараты – Фторурацил для снижения токсического воздействия на поджелудочную железу.
Консервативное лечение
Сущность оказания помощи сводится к снижению функциональной нагрузки на орган и ускорению восстановления структуры. Используются:
- Голод. В течение 3-5 дней пациенты находятся на полном парентеральном питании.
- Локальная гипотермия. На область поджелудочной железы накладывается холод (грелка или пакет со льдом).
- Зондирование желудка с непрерывным отсасыванием содержимого и промыванием раствором соды.
- Анальгетики. В зависимости от выраженности болевого синдрома могут использоваться наркотические (например, Тримеперидин 3% 1 мл 4 раза в сутки, подкожно) или ненаркотические анальгетики (Баралгин 0,1 по 5 раз в день).
- Антиферментные препараты. Хорошо себя показал Гордокс. Суточная доза – около 300 000 МЕ.
- Блокаторы секреторной функции поджелудочной железы. Используются препараты гормона-соматостатина или его аналоги (сандостатин) в дозе 0,2 3 раза в день.
- Ингибиторы китокинеза (петоксифиллин 2% 5 мл внутривенно 2 раза в день)
- Ингибиторы протонной помпы – рекомендованы для снижения секреторной активности желудка. Может быть назначен омепразол по 2 таблетки в сутки.
- Спазмолитики (платифиллин 0,2% 2 мл – 1 раз в день).
- Антигипоксанты – при выраженной интоксикации. В хирургических больницах назначаются мексибел или эмоксипин.
- Антигистаминные средства – для повышения проницаемости сосудов и ускорения регенерации тканей. Наиболее популярны: димедрол, супрастин, пипольфен. Дозировка для всех: 50 мг 3 раза в сутки.
- Восстановление объёма циркулирующей крови. При нарушении гемодинамики (падение АД, тахикардия) внутривенно вводятся инфузионные растворы из расчёта 40 мл на каждый килограмм массы тела.
- Наличие шока или выраженного воспалительного процесса обуславливает назначение гормональных средств (Преднизолон, дексометазон).
- Антибиотики. Необходимы для профилактики инфекционных осложнений или лечения существующих (Ципрофлоксацин 0,5 2 раза в день).
Длительность консервативного этапа – от 5 до 7 дней. При отсутствии положительной динамики или ухудшения состояния больному показано хирургическое вмешательство.
Хирургия
В тяжёлых случаях, когда консервативная терапия не приносит желаемых результатов, предпринимается хирургическое вмешательство. В очень тяжёлых случаях пациента помещают в реанимационное отделение. Применение методов хирургического вмешательства направлено на уточнение диагноза, детальное изучение патологии при непосредственном обследовании поджелудочной железы и проведение неотложных мероприятий по спасению жизни пациента:
- Перитонеальный лаваж – промывание брюшной полости через специальные дренажные трубки
- Некрэктомия – удаление разрушенной ткани поджелудочной железы.
Лечение при панкреатите продолжительное, требует терпения пациента и чёткого исполнения рекомендаций и предписаний лечащего врача. Самолечение недопустимо.
Что можно, а что нельзя при остром панкреатите?
Лечебная диета и правильное питание при остром панкреатите – это обязательное условие скорейшего восстановления анатомического органа. Принципы диетического питания при панкреатите, не отличаются от клинических рекомендаций при общем воспалении поджелудочной железы, и заключается в следующей схеме питания:
- В течение первых 2-3 суток больному рекомендован голод. Такой режим позволяет отдохнуть и восстановить поджелудочную железу. Пациенту разрешается только минеральная вода без газа.
- После того, как основные воспалительные симптомы острого течения стихнут, человеку необходимо в течение последующих дней, соблюдать строжайшую диету.
Все диетические рекомендации выполняются на фоне терапевтического лечения в условиях больничного стационара.
Общие рекомендации по питанию
Диетический стол № 5 при панкреатите, разработанный советскими диетологами во главе с М. И. Певзнером – это наиболее правильный выбор лечебного питания. Основной принцип диетического лечения острого, как впрочем, и хронического панкреатита, это дробное питание небольшими порциями 5-6 раз в день.
Блюда должны готовиться без соли и сахара, а также исключаются различные пищевые добавки в виде перца, специй и так далее. Пища не должна быть жареной и жирной. Лучший вариант правильного питания при остром панкреатите, это отварная и/или парная еда. Чтобы ускорить процесс пищеварения лучше отдавать предпочтение жидкой или перетертой пище. Кроме того, диетологи и гастроэнтерологи рекомендуют выпивать в день не менее 2 л воды. В это количество входит, в том числе, жидкая пища – супы, бульоны и так далее. Следует избегать перекусов и употребления пищи на ночь. Суточный рацион не должен превышать 1800-2200 ккал.
Список запрещённых и разрешённых продуктов
Начиная с 3-5 дня, когда прекращается парентеральное питание больного, начинается постепенное восстановление пищевого рациона. Диета имеет специфические особенности.
| Наименование продукта | Можно | Нельзя |
| Хлеб
|
Пшеничный, до 50 г в сутки. | Ржаной и свежий. |
| Супы
|
Из круп и вываренного мяса на воде | Мясные, рыбные или грибные отвары. Супы с горохом и овощами. |
| Мясо
|
Нежирная курица или говядина. | Любые жилистые и жирные сорта |
| Рыба
|
Нежирные сорта в виде суфле | Жирная, вяленая, копчёная, солёная рыба. |
| Молочные продукты
|
Свежий некислый творог. | Цельное молоко, сыры, сметана. |
| Яйца
|
Всмятку. | Вкрутую. |
| Овощи
|
Картофель, кабачки, цветная капуста – в виде измельчённых смесей. | Капуста, чеснок, лук, огурцы, редис |
| Фрукты
|
Печёные яблоки. | Все остальные |
| Напитки | Минеральная вода, некрепкий чай | Крепкие чаи, кофе |
Питание должно быть дробным – по 5-6 раз в сутки, а любая еда — тёплой.
Категорически запрещено употреблять холодную или слишком горячую пищу. Она раздражает рецепторные комплексы слизистой желудка и стимулирует поджелудочную железу!
Идеальное соотношение веществ выглядит следующим образом:
| Белки | 80 грамм |
| Жиры | 50 грамм |
| Углеводы | 200 грамм |
| Энергетическая ценность | Около 1 500 – 1 600 ккал |
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист. Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции4.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт2:
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание , которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Разрешенные и запрещенные продукты
При остром панкреатите, как и при хронических видах поражения поджелудочной железы, существует запрет на определенные виды продуктов. Примерное меню при остром панкреатите можно узнать у консультирующего диетолога или лечащего врача. Рекомендованное питание будет учитывать возраст пациента, его физиологические особенности, пол и наличие сопутствующих заболеваний.
Таблица разрешенных и запрещенных продуктов при остром панкреатите:
| Рекомендуемые продукты | Категорически запрещенные к употреблению продукты питания |
| Отварные овощи, мясо и рыба Каши, приготовленные на воде Овощные бульоны Омлет из яичных белков Запеченные в духовке яблоки Нежирный творог |
Сало Жирная рыба и мясо Копченые изделия Колбаса Консервированная и маринованная продукция Газированная вода Шоколад, мороженое Острые приправы (лук, чеснок, майонез, кетчуп и т. д.) |
Реабилитация в домашних условиях
Пациентам в период ремиссии рекомендуется придерживаться режима труда и отдыха. Запрещается курение и употребление алкоголя. Санаторно-курортное лечение – только при стойкой ремиссии и отсутствии симптомов. Показаны бальнеологические курорты с гидрокарбонатными водами малой и средней минерализации. Это Ессентуки, Трускавец, Моршин, Железноводск, Боржоми. Крайне осторожно надо относиться и к физиотерапевтическим процедурам, проводить их только при стойкой ремиссии.
При остром панкреатите временная нетрудоспособность нередко затягивается. Она зависит не столько от самочувствия больного, сколько от полного исчезновения патологических местных (пальпаторных, сонографических и др.) и лабораторных симптомов. В некоторых случаях требуется последующее временное или постоянное трудоустройство по линии ВКК. Противопоказана работа, связанная со значительным физическим напряжением, сотрясением тела, травматизацией области живота, контактом с ядами, и работа, препятствующая соблюдению диетического режима.
При тяжелой, затяжной, форме острого панкреатита без оперативного лечения возникает длительная нетрудоспособность, приводящая к инвалидности III или II группы.
Прогноз и профилактика
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений. Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода. Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
- https://gastrogid.ru/ostryj-pankreatit-priznaki-simptomy-i-lechenie/
- https://GastroTract.ru/bolezn/pankreatit/ostryj-pankreatit.html
- https://DiabetHelp.guru/oslozhneniya/endocri/ostryj-pankreatit.html
- https://expdoc.ru/simptomy-i-lechenie-ostrogo-pankreatita/
- https://HealFolk.ru/pankreatit-simptomy-i-lechenie-u-vzroslyh.html
- https://lib.napopravku.ru/diseases/pankreatit-ostryy/
- https://bezboleznej.ru/pankreatit-u-vzroslyh
- https://kreon.ru/poleznaya-informatsiya/ostryy-pankreatit-osobennosti-techeniya-bolezni-dieta-i-lechenie/
- https://medsimptom.org/ostryj-pankreatit/
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/pancreatitis