Операция при язве желудка: прободной, плановое удаление
Содержание
- 1 Патология и морфология язвенной болезни
- 2 Кому показана операция
- 3 Методы диагностики язвы желудка
- 4 Методы лечения язвы желудка
- 5 Хирургическое лечение (операция по удалению язвы желудка)
- 6 Лапороскопия
- 7 Пилоропластика
- 8 Виды хирургического лечения язвенной болезни
- 9 Эндоскопическое ушивание
- 10 Хирургическое лечение прободной язвы
- 11 Предоперационная подготовка
- 12 Ушивание прободной язвы
- 13 Иссечение прободной язвы
- 14 Возможные осложнения
- 15 Реабилитация
- 16 Профилактика осложнений
- 17 Прогноз
Патология и морфология язвенной болезни
Субстратом для язвенной болезни выступает слизистая оболочка желудка. Формируются патологические участки преимущественно на участке малой кривизны, в местах, где при движении желудка происходит наибольшее растяжение. Язвы формируются на участках слизистой, которые имеют наибольшее количество пилорических и фундальных желез, вырабатывающих желудочный сок.
Изъязвления на внутренней поверхности желудка могут достигать 50-60 мм в диаметре и 20 мм в глубину. На начальной стадии болезни размер язв обычно не превышает 11 мм, а глубина ограничивается слизистой оболочкой. При этом на дне образования хорошо различаются 4 слоя:
- Поверхностный слой или зона экссудации. Состоит из лишенных структуры некротической массы, состоящей из фибриновых волокон, слизи, инфильтрированными макрофагами и лейкоцитами. Присутствуют в этом слое и колонии микроорганизмов.
- Набухающий или фибриноидный некроз. Состоит из полуразрушенных клеток не слизистого желудочного эпителия.
- Грануляционная ткань, пронизанная вертикальными сосудами. Отличается от предыдущих слоев наличием фиброза и лимфоцитарного инфильтрата.
- Зрелая соединительная ткань.
Язва может распространиться на различные слои желудка
После каждого обострения болезни происходит расширение и углубление язвенной поверхности вплоть до прободения — разрушения всех слоев желудка с излитием содержимого желудка в брюшную полость. Прогрессировать язвы могут в двух направлениях: центрифугально (расширяясь за счет разрушения краев патологического формирования) или центрипетально (расширяясь за счет слияния хронических язв с острыми, вновь возникшими эрозиями и язвами).
Заживление язвы желудка может происходить под действием лекарственных препаратов и диеты. Однако, такое случается далеко не всегда. В случае если заболевание прогрессирует, не смотря на применяемую медикаментозную терапию, или когда происходит какое-либо осложнение, больным показано хирургическое вмешательство одним из разрешенных методов.
Кому показана операция
Показания к хирургическому лечению язвенной болезни имеют относительный и абсолютный характер. Абсолютными показаниями к неотложному радикальному вмешательству становятся осложнения, вызванными язвенной болезнью. В подобном случае оперативное лечение язвенной болезни – единственная возможность спасти жизнь пациента.
Абсолютные показания
- Привратниковый стеноз либо стеноз луковицы двенадцатиперстной кишки.
- Пенетрация – прорастание язвы двенадцатиперстной кишки в соседние органы.
- Прободение стенки желудка.
Относительные показания
К прочему разряду показаний к оперативному лечению язвы двенадцатиперстной кишки относят обстоятельства:
- Отсутствие результата проводимого медикаментозного лечения в течение длительного времени. На помощь приходит хирургия.
- Значительное ухудшение состояния пациента на фоне имеющейся язвы.
Почти половина имеющихся у пациентов случаев язвенной болезни обнаруживает показания для оперативного вмешательства. Часть оперативных вмешательств производится в ближайшие часы по экстренным показаниям, когда пациенты попадают в стационар по направлению станции неотложной помощи.
Прочие вмешательства при диагнозе осуществляются в плановом порядке. Поступая в стационар, пациенты бывают полностью подготовленными и обследованными.
Методы диагностики язвы желудка
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию (ФГДС), более распространенное название – гастроскопия.
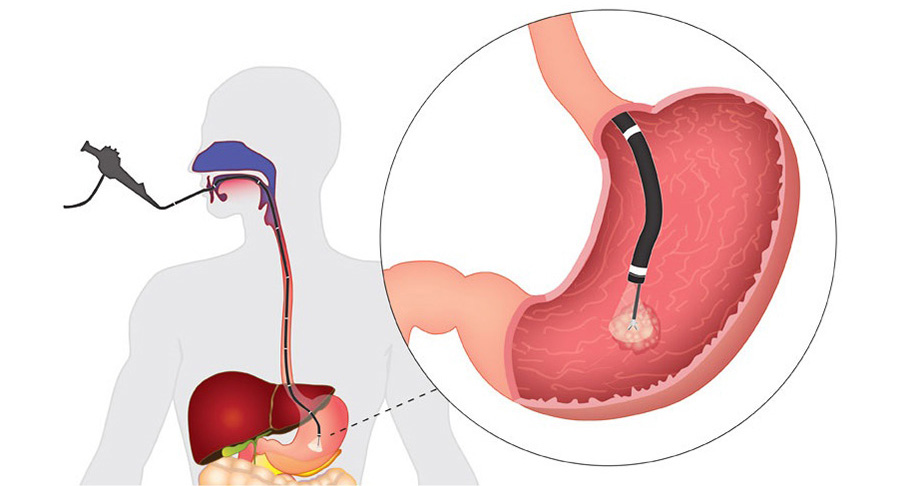
Через ротовое отверстие и пищевод в желудок вводится эндоскоп – это тонкая трубка, которая оснащена специальным оптическим прибором. Так, врач получает возможность наглядно увидеть изнутри желудочно-кишечный тракт. Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
- антибактериальные препараты – действие направлено на устранение из организма Helicobacter pylori;
- антациды – средства, снижающие секрецию желудочного сока;
- ингибиторы протонной помпы – их действие влияет на химический состав соляной кислоты, нарушает ее структуру;
- Н2‑гистаминоблокаторы – снижают агрессию желудочного секрета;
- спазмолитики – симптоматические препараты, которые снимают болевой синдром.
Лекарственные препараты необходимо принимать строго по рекомендации врача. Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение – это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль – успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Предоперационная подготовка
Перед хирургическим вмешательством больному в обязательном порядке вводят зонд в желудок и аспирируют его содержимое. Катетеризируют мочевой пузырь. Проводят гигиеническую подготовку операционного поля. В случае тяжёлого состояния больного, обусловленного разлитым гнойным перитонитом, совместно с анестезиологом назначают и проводят в течение 1-2 ч интенсивную инфузионную терапию.
Обезболивание
Операцию проводят под комбинированным эндотрахеальным наркозом. Возможно использование эпидуральной анестезии после коррекции гиповолемии. В исключительных случаях ушивание перфоративного отверстия осуществляют под местным обезболиванием.
Доступ
Используют верхнесрединную лапаротомию. В случае прикрытой прободной язвы при ошибочно проведённом разрезе в правой подвздошной области в эту рану вводят большой тампон для осушения брюшной полости на весь период операции и выполняют верхнесрединную лапаротомию. Срединную рану передней брюшной стенки зашивают на заключительном этапе вмешательства в первую очередь.
Лапороскопия
Подобная методика пользуется большой популярностью, поскольку отличается малой инвазивностью. Проводится такой вид, путем выполнения небольшого разреза, через который вводят эндоскопический инструмент. Контроль за ходом выполнение манипуляции проводится на экране монитора.
Лапороскопия может выполняться несколькими способами:
- язва прижигается лазером;
- выполнение прошивания двенадцатиперстной кишки или стенок желудка;
- частичная Резекция.
Подобное вмешательств мало травматично, за счет чего его проводят при помощи местной анестезии.
Пилоропластика
Еще один эффективный метод устранения язвенной патологии Пилорипластика. Эта методика предусматривает восстановление просвета пилоруса. Благодаря чему улучшается отхождение употребленной еды из желудка.
Подобная манипуляция нередко комбинируется с Ваготомией для получения стойкого положительного результата.
Виды хирургического лечения язвенной болезни
Классификация операций язвы желудка включает в себя экстренные и плановые операции. Первые проводят пациентам при обильном кровотечении и прободении язвы. Плановые операции проводятся при отсутствии эффективности медикаментозной терапии, при пенетрации и пилоростенозе (после детального обследования локализации очагов поражения).
Для удаления язвы могут применяться различные типы операции
Для устранения язвенной болезни применяются следующие виды хирургических вмешательств:
- резекция или удаление язвы с частью желудка;
- ваготомия или пересекание нервных волокон, стимулирующих выработку гастрина;
- ушивание язвы.
У каждого вида хирургического вмешательства есть собственный список показаний. Так, резекцию проводят при малигнизации язвы (перерождении ее в злокачественное новообразование) и при обширном поражении стенки желудка, в то время как ваготомия практикуется при частых обострениях недуга без риска прободения. Ушивание язвы практикуется при прободении язвы.
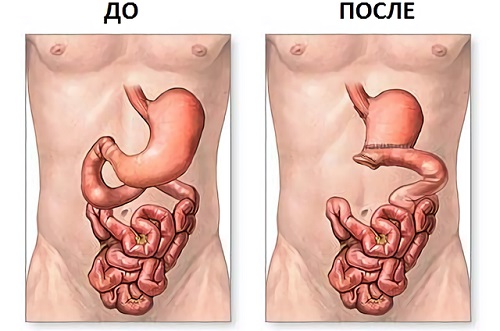
Одним из видов операции при язве является удаление части желудка
Эндоскопия
Данный метод используется, если у больного диагностирована язва двенадцатиперстной кишки.
Врач вводит резиновую трубку в рот пациенту, доводит до нужного места и с помощью лазера прижигает дефектные образования.
Вид хирургического вмешательства зависит от того, как проводится операция (планово или в срочном порядке), а также от степени тяжести заболевания.
Резекция
Когда бывает диагностирована язва желудка, операция по резекции органа осуществляется довольно часто. Обычно она проводится при наличии риска перфорации и осуществляется по срочным показаниям.
Хирургическое вмешательство обычно выполняется эндоскопическим способом. Микроразрез брюшной полости проходит по белой линии живота. Чаще всего иссекается зона, непосредственно пораженная язвой, иногда же удаляется весь орган.
После окончания хирургического процесса операционное поле зашивается саморассасывающимися нитями, а к образовавшейся ране пришивается большой сальник. Потом происходит дренаж и полное обеззараживание брюшной полости. В отверстии остается зонд для эвакуации экссудата.
Подготовка к операции
Для уточнения диагноза пациент должен обязательно пройти:
- Гастроэндоскопию с биопсией из язвы.
- Рентгенконтрастное исследование желудка для уточнения функции эвакуации.
- УЗИ или КТ брюшной полости для уточнения состояния соседних органов.
При наличии сопутствующих хронических заболеваний необходима консультация соответствующих специалистов, компенсация жизненно важных систем (сердечно-сосудистой, дыхательной, уровня сахара в крови и др.) При наличии очагов хронической инфекции нужна их санация (зубы, миндалины, придаточные пазухи носа).
Минимум за 10-14 дней до операции назначаются:
- Анализы крови, мочи.
- Коагулограмма.
- Определение группы крови.
- ЭКГ.
- Биохимический анализ.
- Исследование крови на наличие антител к хроническим инфекционным заболеваниям (ВИЧ, гепатитам, сифилису).
- Осмотр терапевта.
- Осмотр гинеколога для женщин.
Ход операции
Операция проводится под общим эндотрахеальным наркозом.
Разрез выполняется по средней линии от грудины до пупка. Хирург производит мобилизацию желудка, перевязку сосудов, идущих к удаляемой части. На границе удаления желудок прошивается или атравматичным швом или сшивающим аппаратом. Точно так же прошивается двенадцатиперстная кишка.
Часть желудка отсекается и удаляется. Далее накладывается анастомоз (чаще всего «бок в бок») между оставшейся частью желудка и двенадцатиперстной кишкой, реже – тонкой кишкой. В брюшной полости оставляется дренаж (трубка), в желудке оставляется зонд. Рана ушивается.
Несколько суток после операции нельзя есть и пить (налаживается внутривенное вливание растворов и жидкости). Дренаж извлекается обычно на 3-й день. Швы снимаются на 7-8 день.
Назначаются обезболивающие и антибактериальные препараты. Вставать можно через сутки.
Ваготомия
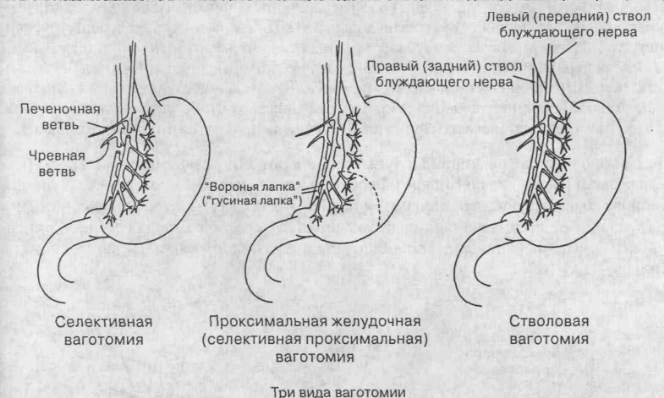
Метод применяется из-за меньшего риска летальности в сравнении с резекцией. Техника позволяет вырезать блуждающий нерв, который отвечает за моторику и функционирование секреторной железы желудка. Показание к проведению ваготомии — хроническое течение патологии. Операция позволяет:
- избежать тяжелых осложнений;
- сохранить целостность органа;
- понизить секрецию пищеварительного сока;
- сократить число рецидивов.
При подрезании нерва секреторная функция сохраняется в антральной части органа. Максимальной эффективностью и снижением риска осложнений является сочетание ваготомии с резекцией. Существует 3 подвида ваготомии:
- двусторонне-стволовая;
- двусторонне-селективная;
- проксимально-селективная.
После операции важно провести осмотр пищевода на наличие дополнительных ветвей нерва, которые удаляют.
Ушивание
Данный способ в основном используют при прободной язве желудка. Операция практически не вызывает осложнений.
Хирургическое вмешательство происходит следующим образом:
- Доктор разрезает брюшную полость и с помощью специального прибора откачивает лишнюю жидкость.
- Далее специалист находит место перфорации и ограничивает ее стерильными салфетками из марли.
- Перфоративная язва ушивается с помощью наложения поперечного шва.
Целью ушивания является сужение просвета и сохранение естественной формы органа.
Очень важно, чтобы операция осуществлялась квалифицированным специалистом. Это обусловлено тем, что она должна пройти успешно с первого раза, иначе риск развития осложнений значительно повышается.
Эндоскопическое ушивание
Эндоскопическая операция язвы желудка является самой безопасной и не наносит большого вреда организму.
Основным показанием к осуществлению ушивания является развитие прободения. Во время операции врач выполняет несколько действий:
- три или четыре небольших надреза на животе, через которые вводят эндоскопические и хирургические инструменты;
- удаление, при помощи аспиратора, излившейся в брюшину жидкости;
- тщательный осмотр поражённого органа, для выявления очага прободения;
- сшивание язвы серозно-мышечным швом, поперечной методикой.
Характерной чертой такого операбельного вмешательства является то, что больничный у пациента будет продолжаться довольно короткое время. В послеоперационном восстановлении показан отказ от вредных привычек и соблюдение диетического рациона.
Виды ушивания язв
Швы при ушивании перфоративной язвы накладываются не на поврежденные участки, а с захватом здоровых слоев желудка. Для этого от края перфорации отступают на 5-7 мм. Самым прочным слоем желудка является подслизистая оболочка, поэтому ее и захватывают при ушивании.
Чтобы пропускная способность органа сохранилась, накладывание швов проводят поперек его продольной оси. Выделяется 3 основных способа ушивания:
Ушивание раздельными узловыми швами без оментопластики.
Во время такого ушивания не используется большой сальник.
Ушивание с перитонизацией (с оментопластикой).
При такой операции линию швов прикрывают заплаткой из фрагмента большого сальника.
Тампонада по Оппелю-Поликарпову.
Проводится, если у больного высок риск сужения выходной части желудка. Во время операции сальник вводят в само прободное отверстие.
Ушивание язвы
При прободении язвы желудка проводится операция по ушиванию. Наиболее часто ушивание перфоративной язвы желудка проводится под общей анестезией, реже – под комбинированным наркозом. Оперативное вмешательство входит в органосохраняющие операции при язвенной болезни.
Хирургическое лечение прободной язвы
Основной метод лечения прободной язвы это операция. Если врач подозревает прободение, то его задача немедленно доставить больного в больницу для подтверждения диагноза и дальнейшего незамедлительного проведения операции.
Больных с подозрением на перфорацию проверяют в первую очередь. Если диагноз подтвердился, то решение об операции прободной язвы должно приниматься не позднее двух часов со времени прибытия пациента в стационар.
Перед хирургическим вмешательством проводятся необходимые мероприятия по подготовке пациента к операции.
Метод хирургического вмешательства выбирается в зависимости от времени, прошедшего от прободения, характера прободной язвы, возраста и степени тяжести больного. Это может быть:
- Нерадикальный (паллиативный) метод хирургического вмешательства – ушивание прободной язвы.
- Радикальные методы – иссечение язвы, резекция желудка, применение ваготомии и другое.
В 9 из 10 случаев больным показано простое ушивание перфоративной язвы. Это обусловливается тяжелым состоянием пациента, меньшим риском осложнений по сравнению с радикальными методами и другими факторами. К тому же ушивание может провести любой хирург в отличие от более сложных радикальных операций. Радикальные операции, например, резекцию желудка, применяют при обширных поражениях полостей ЖКТ, подозрение на возможное развитие раковой опухоли и других случаях.
Операция проводится под местной анестезией или с использованием общего наркоза.
Предоперационная подготовка
Перед операцией прободной язвы полость желудка опустошается введением зонда с целью аспирации (высасывания) его содержимого.
В случаях тяжелого состояния больного проводят интенсивную инфузионную терапию – введение внутривенно лекарственных растворов и биологических жидкостей для выравнивания патологических отклонений состава крови и достижения других эффектов, поддерживающих организм. Терапия продолжается 1-2 часа и может включать сосудосуживающие препараты, антибиотики и другие средства.
Операцию осуществляют с использованием эндотрахеального наркоза (полное расслабление организма с отсутствием независимого дыхания) с принудительной вентиляцией легких. В отдельных случаях используется эпидуральная анестезия, реже местный наркоз.
Ушивание прободной язвы
В настоящее время ушивание прободной язвы используют белее 90% хирургов всего мира. Данный метод относится к паллиативному (нерадикальному) методу хирургического вмешательства и применяется в следующих случаях:
- крайне тяжелое состояние пациента;
- наличие разлитого перитонита;
- после перфорации прошло более 6 часов;
- пожилой возраст больного;
- прободная язва не хронического характера;
- перфорация сопровождается другими тяжелыми заболеваниями;
- прободение стрессовых язв;
- небольшой диаметр перфоративного отверстия;
- отсутствие кровотечения, стеноза (сужение органа), малигнизации (процесс ракового образования).
Таким образом, видно, что ушивание прободной язвы показано либо в случаях тяжелого состояния больного, когда более длительная сложная операция опасна, либо если язва не хроническая с небольшой областью повреждения.
Видов ушивания язв достаточно много. Вот некоторые из них:
- Ушивание раздельными узловыми швами без оментопластики (использование большого сальника).
- Ушивание с перитонизацией (с оментопластикой), когда линия швов прикрывается как заплаткой фрагментом большого сальника.
- Тампонада прободного отверстия фрагментом большого сальника по методу Поликарпова. Данный метод применим во многих случаях, особенно при большом диаметре отверстия. Это позволяет устранить прободение без деформирования и сужения полостей желудка или 12-перстной кишки.
Для сохранения пропускной способности желудка и 12-перстной кишки перфоративную язву зашивают поперек продольной оси этих органов.
Швы не должны накладываться на поврежденные участки, а захватывать здоровые слои стенки полого органа. Для этого швы накладываются, отступив от края отверстия на 5-7 мм. Самый прочный слой стенки желудка и 12-перстной кишки это подслизистая оболочка. Поэтому при ушивании перфоративной язвы шов должен захватывать данный слой.
Есть мнение, что лучше использовать однорядные швы, так как двухрядные часто приводят к развитию стеноза перфорированного органа (сужение проходимости).
После ушивания герметичность швов проверяют введением в желудок газа или контрастной жидкости через зонд. Если газ или жидкость не покидают пределов полости желудка или двенадцатиперстной кишки, значит швы надежны.
Иссечение прободной язвы
Существует рекомендации к иссечению перфоративной язвы перед ушиванием. Показания для этого следующие:
- Кровотечение прободной язвы.
- Тяжелое состояние больного, когда более радикальные операции опасны.
- Подозрение на малигнизацию, когда язва может перерасти в рак.
- Ушивание двухрядным швом с иссечением язвы понижает риск развития стеноза.
Суть в том, что площадь прободной язвы всегда больше самого отверстия. И если кровоточащая язва ушивается без иссечения, то становится большой вероятность рецидива кровотечения после операции. Это приводит к необходимости повторной операции. Поэтому перед ушиванием требуется иссечение язвы в пределах здоровых тканей.
Ушивание перфорации 12-перстной кишки двухрядным швом без иссечения язвы часто становится причиной развития рубцового стеноза, что также приводит к повторной операции.
Также, необходимость иссечения диктуется, возможностью перерождения перфоративной язвы в злокачественную опухоль. Такая вероятность определяется изучением проб, взятых из язвенного дефекта.
Таким образом, иссечение язвы перед ушиванием увеличивает процент успеха лечения.
Возможные осложнения
Возможные осложнения после операции возникают довольно часто. Но, как правило, в большинстве случаев они связаны с нарушением диеты и прочих врачебных предписаний. Наиболее часто фиксируются:
- Кровотечения. Такие осложнения могут быть вызваны не только нарушением диеты, но и повышенными физическими нагрузками.
- Нагноения и воспаления швов. Это может быть вызвано инфекцией, которая была занесена в процессе операции.
Условно осложнением можно считать и проблемы, которые будут периодически проявлять себя нарушением функции пищеварения. Они могут проявляться головокружением, слабостью и подташниванием. Но спустя некоторое время пищеварительная функция полностью восстановиться и симптомы исчезнут.
Реабилитация
В послеоперационный период запрещено кушать и пить в течение трех первых суток. Питание вводится парентерально. В последующие дни разрешается соблюдение щадящей диеты, употребление жидкой пищи. При благополучном исходе операции больной выписывается из больницы через 8—12 суток. Сколько нужно для полного восстановления, зависит от послеоперационного состояния пациента. В среднем — от 6 месяцев до 1 года.
После того, как вырезали изъязвленный участок или ушили дефект, пациент должен придерживаться рекомендаций врача, назначенной диеты, вести здоровый образ жизни и отказаться от вредных привычек. От способа жизни после операции зависит выживаемость и степень риска возникновения рецидива.
Профилактика осложнений
Возникновение ранних осложнений зависит в основном от качества проведенной операции и мастерства хирурга. Со стороны пациента здесь требуется только четкое выполнение рекомендованного режима питания, двигательной активности и др.
Чтобы предотвратить поздние осложнения и максимально облегчить себе жизнь после операции нужно соблюдать следующие рекомендации:
- Регулярно проходить обследование у гастроэнтеролога.
- Соблюдение режима дробного диетического питания в течение 6-8 месяцев до адаптации организма к новым условиям пищеварения.
- Прием ферментных препаратов курсами или «по требованию».
- Прием биодобавок с железом и витаминами.
- Ограничение поднятия тяжестей в течение 2-х месяцев для профилактики грыжи.
По отзывам пациентов, перенесших резекцию желудка, самое сложное после операции – отказаться от своих пищевых привычек и приспособиться к новому режиму питания. Но сделать это необходимо. Адаптация организма к пищеварению в условиях укороченного желудка продолжается от 6 до 8 месяцев, у некоторых пациентов – до года.
Обычно отмечается дискомфорт после еды, снижение веса. Очень важно пережить этот период без всяких осложнений. Через некоторое время организм приспосабливается к новому состоянию, симптомы оперированного желудка становятся менее выраженными, вес восстанавливается. Человек живет нормальной полноценной жизнью без части желудка.
Прогноз
Основные причины летальности при прободных гастродуоденальных язвах – перитонит, послеоперационная пневмония и тяжёлые сопутствующие заболевания. Неблагоприятные исходы чаще всего бывают следствиями позднего обращения больного за медицинской помощью и несвоевременной диагностики. За последние годы в большинстве лечебных учреждений летальность при хирургическом лечении прободных язв желудка и двенадцатиперстной кишки снизилась и составляет около 10%, в старческом возрасте достигает 40%. Отдалённые результаты зависят не только от вида операции, но и от правильности послеоперационных лечебных мероприятий.
Через год после ушивания язвы, несмотря на проводимое лечение, рецидивы язвенной болезни отмечают у 27% пациентов (Гостищев В.К. и др., 2005). Этот факт указывает на целесообразность выполнения первичных радикальных хирургических вмешательств при отсутствии противопоказаний. У молодых людей без язвенного анамнеза можно добиться полного выздоровления путём проведения паллиативной операции с последующим комплексным медикаментозным лечением.
- https://gipfelforyou.ru/zheludok/yazva/operatsiya-pri-yazve-zheludka.html
- https://GastroTract.ru/bolezn/yazva/operatsii-pri-yazve-zheludka.html
- https://www.gosmed.ru/lechebnaya-deyatelnost/spravochnik-zabolevaniy/gastroenterologiya-bolezny/yazvennaya-bolezn-zheludka-ili-dvenadtsatiperstnoy-kishki/
- https://medbe.ru/materials/khirurgiya-zheludka/probodnaya-yazva-lechenie/
- https://hospitalvv.ru/zhkt-zabolevaniya/yazva-operaciya.html
- https://yazvnet.ru/yazva-zheludka/yazva-zheludka-operatsiya.html
- https://gastrox.ru/heal/med/yazva-zheludka-operaciya.html
- https://GastrituNet.online/bolezni-zheludka/yazvennaya-bolezn/lech/operatsiya-yazva-zheludka.html
- https://operaciya.info/abdominal/yazva-zheludka/
- http://TvoyZheludok.ru/yazva/drugoe/operatsiya-pri-yazve-zheludka.html
- https://moy-zheludok.ru/zabolevaniya/ushivanie-probodnoj-yazvy-zheludka
- https://zheludok-lechenie.ru/yazva/lechenie-probodnoy-yazvy-operatsiya-metod-teylora.html
- https://vnorg.ru/zheludok/yazva/266-operaciya-yazvy-zheludka.html